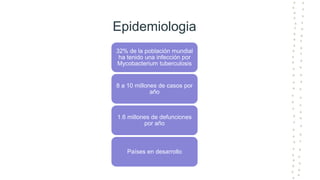
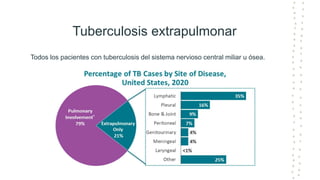
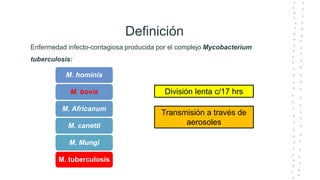
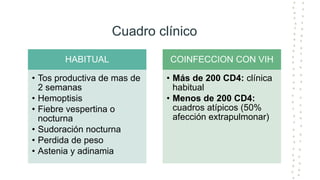
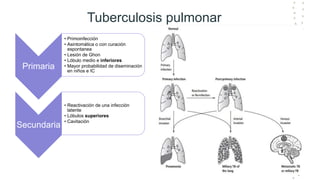
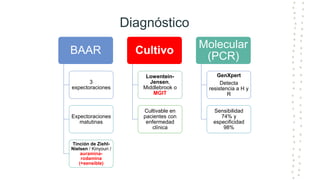
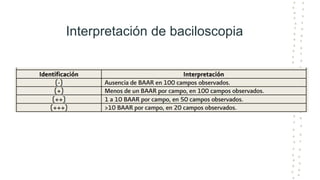
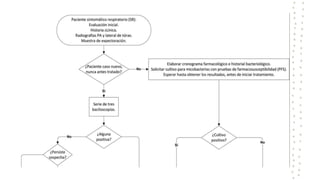
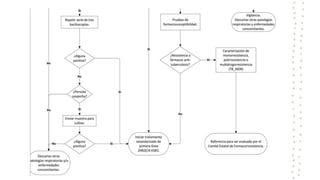
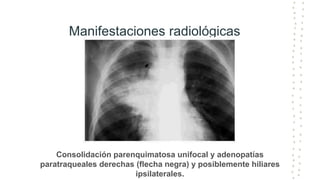
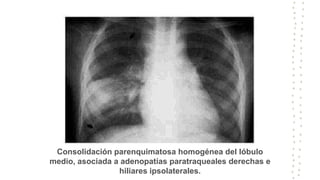
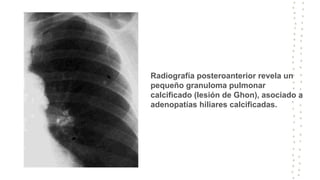
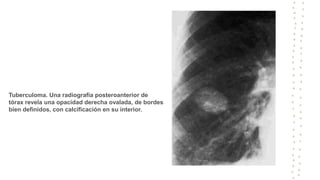
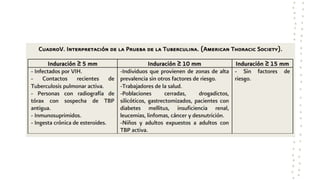
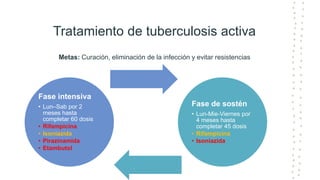
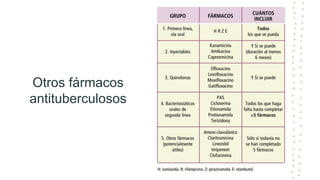
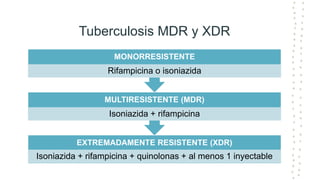
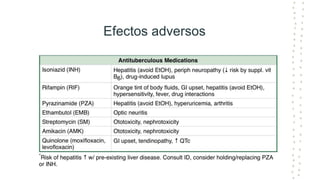
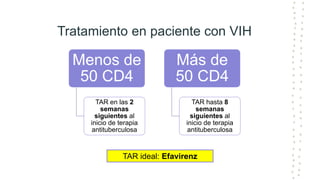
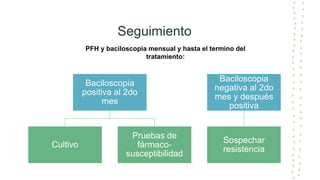
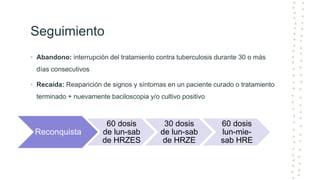
La tuberculosis sigue siendo un problema de salud mundial, con aproximadamente 10 millones de casos y 1.6 millones de muertes cada año. Se transmite a través de aerosoles producidos por personas con tuberculosis activa. El diagnóstico se basa en la baciloscopia, cultivo y pruebas moleculares. El tratamiento consiste en una fase intensiva de 2 meses y una fase de mantenimiento de 4 meses con varios medicamentos. Se requiere un seguimiento cuidadoso para lograr la cura y prevenir la resistencia a los medicamentos.