1. anatomia de la mujer
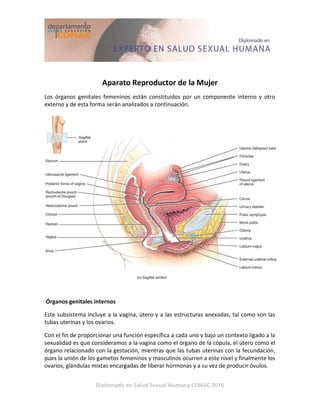
- 1. Diplomado en Salud Sexual Humana CONAC 2016 Aparato Reproductor de la Mujer Los órganos genitales femeninos están constituidos por un componente interno y otro externo y de esta forma serán analizados a continuación. Órganos genitales internos Este subsistema incluye a la vagina, útero y a las estructuras anexadas, tal como son las tubas uterinas y los ovarios. Con el fin de proporcionar una función específica a cada uno y bajo un contexto ligado a la sexualidad es que consideramos a la vagina como el órgano de la cópula, el útero como el órgano relacionado con la gestación, mientras que las tubas uterinas con la fecundación, pues la unión de los gametos femeninos y masculinos ocurren a este nivel y finalmente los ovarios, glándulas mixtas encargadas de liberar hormonas y a su vez de producir óvulos.
- 2. Diplomado en Salud Sexual Humana CONAC 2016 Vagina Posee una orientación hacia posterior formando un eje de 60° con respecto a la horizontal. Es un conducto que conecta al útero con el medio externo, por tanto se le ha asignado el rol de órgano copulador. En su porción cefálica se repliego formando los fórnix (anterior/posterior/laterales) los cuales rodean al cuello del útero, siendo palpables al examen ginecológico. La importancia de estos repliegues se concentra principalmente en el posterior ya que será la zona en la que se produce la eyaculación, por tanto, es aquí donde los espermios comienzan el recorrido en búsqueda del ovulo, esta es la razón de porque es de mayor tamaño. En la región ventral, nos encontramos con los tabiques avasculares vaginouretral y vaginovesical, relacionándose con la uretra y la vejiga. Mientras que hacia posterior el tabique vaginorectal determina una separación con la ampolla rectal. El rol de estos septos es compartimentar la región vesical, genital y rectal. En resumen la vagina se ubica en el espacio subperitoneal, comprendido entre el músculo elevador del ano por caudal y el peritoneo pélvico por cefálico. Se encuentra ricamente vascularizado por tres vasos arteriales, el tercio superior por la arteria vaginal corta, tercio medio por la arteria vaginal larga y la región más inferior por la arteria pudenda interna, estos vasos se anastomosan entre ellos. El drenaje venoso está dado por el plexo venoso vaginal el cual se anastomosa con los plexos uterinos. El drenaje linfático es bastante amplio. El tercio superior recolecta la linfa los linfonodos iliacos internos, mientras que el tercio inferior lo hace en los linfonodos sacros e iliacos comunes. La región más externa o introito lo hace en los linfonodos femorales superficiales. Finalmente la inervación esta proporcionada por el plexo uterovaginal en casi todo su territorio, siendo el nervio pudendo quien solo se encarga de la porción más caudal. Útero A este nivel ocurre la implantación del óvulo fecundado además de todo el periodo de gestación del feto, gracias a que es un órgano muy flexible. En periodo habitual mide 7 cm. de longitud, 5 cm. de ancho y 3 cm. de espesor, con una cavidad virtual y paredes internas que coaptan entre sí, pudiendo en el momento del embarazo alcanzar una capacidad de hasta de 10 lts.
- 3. Diplomado en Salud Sexual Humana CONAC 2016 Muscularmente es un verdadero sincicio muscular, con capacidad para contraerse y relajarse como un todo. Para lograr que el producto de la concepción y la placenta sean expulsados la contracción uterina en conjunto debe ser única tanto en sentido como en dirección. Se encuentra normalmente en posición de anteversoflexión. La versión es la relación que tiene el eje longitudinal del útero con el eje longitudinal de la vagina y la flexión es la relación que tiene el eje longitudinal del cuerpo uterino, con el eje longitudinal del cuello uterino. Ambos ejes están inclinados hacia ventral (anterior). Imagen. Anatomía ilustrada de Netter
- 4. Diplomado en Salud Sexual Humana CONAC 2016 En el útero se distingue una cara anterior o vesical, separada de la vejiga urinaria por el receso peritoneal vesicouterino. La cara dorsal o digestiva está separada de la cara ventral del recto, por el receso peritoneal rectouterino, donde pueden localizarse colecciones de la cavidad abdominal, como sangre, líquido, pus; esto por ser ésta la zona más declive de la cavidad abdominopélvica. Los bordes o márgenes derecho e izquierdo del útero se relacionan con los ligamentos anchos. El útero se mantiene en posición, mediante ligamentos, unos con mayor importancia que otros, desde el punto de vista de fijación. - Los ligamentos redondos, uno a cada lado, se dirigen desde el borde lateral del útero, inmediatamente caudal a la inserción de la tuba uterina, hacia ventral y lateral, cruzan la arteria umbilical y los vasos iliacos externos, forman un codo alrededor de la arteria epigástrica inferior, encuentran el anillo inguinal profundo, transcurren por el trayecto inguinal, emergen por el orificio inguinal superficial y se fijan en la tela subcutánea de los labios pudendos mayores. Son bastantes laxos y no constituyen un buen medio de fijación uterina. - El ligamento ancho se forma en el borde lateral del útero, por dos hojas de peritoneo que cubren las caras vesical e intestinal del útero y se extienden hasta la pared lateral de la pelvis. Entre sus dos hojas se encuentra tejido conectivo laxo, músculo liso, vasos y nervios propios del útero, las trompas uterinas, el ligamento ovárico propio, parte del ligamento redondo, el plexo nervioso uterovaginal y parte del uréter. No es un buen medio de fijación uterina. Entre la tuba uterina y el ligamento redondo se encuentra el mesosalpinx y lateral al cuerpo uterino, el parametrio. - Los pliegues recto uterinos o ligamentos útero sacros, se dirigen desde la cara posterior del útero, a nivel de la unión del cuerpo uterino con el istmo, rodeando las caras laterales del recto hacia el sacro, insertándose en la cara endopélvica de este hueso. Son fundamentales en la fijación del útero hacia dorsal. - Los ligamentos cardinales o ligamentos cervicales transversos, están constituidos por tejido fibroso denso. Se encuentran en la base del ligamento ancho, caudal al parametrio y se dirigen desde el istmo uterino hacia la pared lateral de la pelvis. Estos ligamentos sujetan fuertemente la zona del istmo uterino hacia la pared pélvica. No sólo se dirigen hacia lateral, sino también a ventral y dorsal, formando un eje doble de sujeción transversal y horizontal. Constituyen un buen medio de fijación uterina. Los vasos uterinas transcurren por este ligamento y el uréter cruza de dorsal a ventral, en dirección a la vejiga urinaria, relacionándose con los vasos uterinos, a 1,5 cm lateral al istmo uterino. Los vasos cruzan ventral al uréter a este nivel.
- 5. Diplomado en Salud Sexual Humana CONAC 2016 - Los ligamentos ováricos propios o ligamento útero-ováricos son cordones fibrosos que unen el polo uterino del ovario al borde lateral del cuerpo uterino, inmediatamente caudal a la inserción de la trompa uterina. No son buenos medios de fijación uterina. Configuración del útero: El útero consta de tres capas: mucosa o endometrio, muscular o miometrio y serosa o perimetrio. El endocervix es la capa interna que cubre el cuello uterino, posee glándulas cervicales que producen moco cervical viscoso. Durante la menstruación se desprenden los 2/3 más internos del endometrio, quedando sólo la capa basal que va a regenerar una nueva capa de endometrio, para volver a descamar en el próximo ciclo o transformarse en decidua y anidar el producto de la concepción. El miometrio es músculo liso que se organiza en capas, externa e interna longitudinal, que cubren completamente al útero, hasta el orificio cervical externo y una capa media plexiforme que avanza desde el fondo uterino hasta el orificio cervical interno.
- 6. Diplomado en Salud Sexual Humana CONAC 2016 Esta capa al contraerse es capaz de cerrar flujo de los vasos uterinos y actuar como verdaderas pinzas hemostáticas en el momento de la menstruación y en el parto, después de la expulsión de la placenta. El perimetrio corresponde al peritoneo que cubre al útero en su cara vesical, fondo, cara intestinal (posterior), hasta el nivel del istmo uterino, a caudal el útero queda en una situación subperitoneal. Con la edad las proporciones del útero varían: en la etapa fértil 2/3 corresponden a cuerpo uterino y 1/3 corresponde al cuello uterino. En la prepuberal y postmenopáusica esta relación se invierten, entonces 2/3 corresponden a cuello uterino y 1/3 a cuerpo uterino. Irrigación e Inervación del útero: Recibe irrigación arterial por una rama de la arteria ilíaca interna, la arteria uterina (izquierda y derecha). El drenaje venoso es homólogo al arterial y las venas acompañan a las arterias. Las venas uterinas, son tributarias de las venas ilíacas internas. Además, el útero presenta una red linfática superficial subserosa y una profunda, intramiometrial. Los nervios del útero dependen del plexo hipogástrico inferior, acompañan en su trayecto a las venas. Las fibras simpáticas provienen de los segmentos torácicos 11 y 12 y los primeros lumbares. Las fibras parasimpáticas se originan a nivel de S2, S3, S4. ANEXOS Los anexos del aparato genital femenino corresponden a las tubas o trompas uterinas y los ovarios. Tubas o trompas uterinas: son conductos en forma de trompeta, de aproximadamente 12 cm de longitud, se dirigen lateralmente desde el útero hasta el polo medial del ovario y que tienen como función el transporte y unión de los gametos y el huevo fecundado.
- 7. Diplomado en Salud Sexual Humana CONAC 2016 Se subdividen en cuatro porciones: intersticial, uterina o intramural; ístmica, ampular e infundibular. La porción ampular es ensanchada y corresponde al sitio de fecundación. La porción infundibular posee fimbrias o interdigitaciones, de las cuales la de mayor longitud es la fimbria tubo-ovárica, que une la trompa al ovario en su polo tubárico y conduce con facilidad al óvulo desde el ovario para su ingreso en la trompa uterina. La zona del ligamento ancho desde la tuba uterina hasta el ligamento redondo se denomina mesosalpinx. La irrigación está por ramas arteriales de los vasos uterinos y ováricos que se anastomosan en el mesosalpinx, proporcionan irrigación arterial. Las venas siguen un trayecto similar a las arterias. Los linfáticos drenan en linfonodos lumbares y aórticos. La inervación depende de los plexos ovárico e hipogástrico inferior. Ovarios: Son órganos pares que producen óvulos y hormonas después de la pubertad. Tienen forma de almendra, se sitúan en la pared lateral de la pelvis, a la altura de la espina ilíaca anterosuperior. Mide 3cm de longitud, 2cm de ancho y 1cm de espesor. Antes de la primera ovulación, la superficie del ovario es lisa y luego se vuelve irregular, por las cicatrices que originan la dehiscencia de los folículos. El volumen es variable, dependiendo de la edad y otros factores. El ovario es el único órgano intraperitoneal: el peritoneo llega hasta el mesoovario y deja incluido a este órgano en la cavidad peritoneal. En lo arterial están irrigados por las arterias ováricas, rama directa de la aorta abdominal. Éstas se originan caudal a las arterias renales, a la altura del L2-L3. Las venas ováricas forman un plexo pampiniforme que a través del ligamento suspensorio del ovario va a drenar en ángulo agudo a la vena cava inferior a la derecha y en ángulo recto, a la vena renal izquierda. El ovario drena su linfa a distancia en el grupo de linfonodos periaórticos y lumbares, esto por su origen embriológico. Es inervado por el plexo ovárico.
- 8. Diplomado en Salud Sexual Humana CONAC 2016 Órganos genitales externos Los órganos femeninos externos, están ubicados en la porción más distal del cuerpo, en la zona media, conocida también como región pudenda o vulva. Esta región limita lateral con los surcos genitofemorales, hacia dorsal con los glúteos y hacia ventral con una zona que une insensiblemente el monte del pubis con la pared anterolateral del abdomen. La vulva esta constituida por, el monte del pubis, las formaciones labiales representadas por los labios pudendos mayores y menores, tejido eréctil correspondiente al clítoris y los bulbos vestibulares, tejido glandular denominado glándulas vestibulares mayores y parauretrales. La zona media se conoce como vestíbulo y en él se reconocen hacia ventral el vestíbulo uretral y hacia dorsal el vestíbulo vaginal. Labios Pudendos Mayores: Estos son pliegues de piel limitados a lateral por el surco genitofemoral y a medial por el surco interlabial. La cara lateral contiene glándulas sebáceas, sudoríparas y folículos pilosos que se desarrollan con plenitud en la etapa de la pubertad, dando aparición al vello pubiano; la cara medial de los labios, es lisa, rosada y carece de pelos. El desarrollo sexual secundario depende de la acción de las glándulas suprarrenales e influye también en la aparición del botón mamario y la redistribución del tejido graso en las caderas. Hacia ventral, los labios mayores se unen entre sí, en la comisura anterior y hacia dorsal en la comisura posterior (horquilla vulvar). Profunda a la piel, se encuentra la tela subcutánea, y mayor o menor cantidad de tejido adiposo dependiendo de la constitución del individuo; también se reconoce a este nivel, la inserción distal del ligamento redondo del útero. En un plano más profundo, se encuentran vasos arteriales y venosos, los vasos pudendos externos, la fascia perineal superficial y los músculos bulbocarvernosos del compartimiento perineal superficial.
- 9. Diplomado en Salud Sexual Humana CONAC 2016 Labios Pudendos Menores: Estos son pliegues mucosos, limitados a lateral por el surco interlabial y a medial por el surco ninfohimeneal. Su aspecto es húmedo, y el epitelio es de transición, plano pluriestratificado, no cornificado. Hacia ventral se dividen en dos hojas, una anterior y otra posterior. La hoja anterior se une con la del lado opuesto para formar el capuchón del clítoris y la hoja posterior hace lo mismo, posterior al cuerpo del clítoris, formando el frenillo del clítoris. Por tanto, capuchón y frenillo del clítoris son dependencias de los labios menores. Hacia dorsal pueden terminar de dos formas; uniéndose entre sí en la región de la horquilla vulvar o adhiriéndose a la cara medial de los labios pudendos mayores. Estas son variaciones anatómicas. Normalmente los labios mayores cubren los labios menores, aunque hay variaciones con respecto a raza y edad. Hacia la línea mediana está el surco ninfohimeneal de cada lado; este circunscribe la región del vestíbulo, donde a su vez podemos reconocer dos orificios; el orificio uretral externo en el meato uretral (formando el vestíbulo uretral hacia ventral) y el orificio vaginal o introito, en el vestíbulo vaginal, hacia dorsal. A caudal y lateral del orificio uretral externo se observan dos orificios pequeños que constituyen los orificios de desembocadura de las glándulas parauretrales, que se encuentran al lado de la uretra.
- 10. Diplomado en Salud Sexual Humana CONAC 2016 En la unión de los dos tercios ventrales con el tercio dorsal de los surcos ninfohimeneales, hay un par de orificios, uno a la derecha y otro a la izquierda, los orificios de desembocadura de las glándulas vestibulares mayores (antiguas glándulas de Bartholino). Hacia el centro de la región del vestíbulo vaginal se observa la presencia del himen, que es una membrana no completa, que deja un orificio; esta membrana sufre un desgarro poco evidente después de la primera relación sexual. Las carúnculas himeneales dejan en evidencia que la mujer ha tenido parto por vía vaginal y representa los vestigios himeneales. Mediante la visualización del vestíbulo vaginal, se puede saber si la mujer ha tenido o no penetración, o ha tenido o no, parto vaginal. Una patología es el himen imperforado; en este caso esta membrana mucosa es completa, lo que impide la penetración, o lo peor no hay salida natural de la sangre menstrual, produciéndose un hematocolpos si la acumulación de sangre es a nivel vaginal y un hematometra cuando la acumulación de sangre menstrual no sólo ocupa la vagina, sino también la cavidad uterina. Esta patología es posible evitarla con un buen examen general en el recién nacido. La resolución es quirúrgica. Tejido eréctil: Está formado por ejes de tejido conectivo, más o menos denso, que deja grandes espacios o lagos venosos. A cada uno de estos lagos llega una arteriola y sale una vena, de manera que este tejido es una verdadera esponja que se ingurgita, siendo ésta su principal función. Una vez que termina este proceso de rápido llenado de sangre, se produce drenaje hacia el territorio venoso y el tejido vuelve a su estado inicial de vacuidad y consistencia blanda. El tejido eréctil tiene una irrigación e inervación propia, de manera que el mecanismo de la erección es vasculonervioso. En la mujer el tejido eréctil está representando por el clítoris y los bulbos vestibulares. Clítoris: Está formado por una cabeza o glande, cuerpo y raíces (una por lado) que se aplican fuertemente a las ramas isquiopubianas o ramas inferiores del pubis, específicamente al periostio.
- 11. Diplomado en Salud Sexual Humana CONAC 2016 Estas raíces se juntan en la línea mediana y son firmemente traccionadas hacia el pubis por el ligamento suspensorio del clítoris. La unión de estas raíces forma el cuerpo del clítoris, y luego de un par de centímetros, este cuerpo termina en una zona ensanchada que es el glande o cabeza del clítoris. Cuando se llena de sangre y se erecta, tiene por función contactar con el cuerpo peneano en el momento de la penetración. Bulbos Vestibulares: Son dos estructuras en forma de coma que se encuentran cubiertas a cada lado del introito, por los músculos bulbo-esponjosos, que se apoyan en la hoja superficial del diafragma urogenital. El extremo ventral de los bulbos vestibulares contacta con el cuerpo del clítoris, y el extremo dorsal contacta con las glándulas vestibulares mayores. Por ser tejido eréctil se van a llenar de sangre en el momento de la erección y también va a favorecer el contacto del cuerpo del pene con la vagina. Al erectarse, estrechan el tracto vaginal, la vulva se pone más turgente, favoreciendo así el contacto. Elementos Glandulares: Corresponden a la glándulas parauretrales y vestibulares mayores (o de Bartholino). Estas últimas contactan con el extremo dorsal del bulbo vestibular y se apoyan en la hoja superficial del diafragma urogenital; miden aproximadamente 1cm de ancho por 1,5 cm de largo, con un volumen de 3ml a 4ml de un líquido viscoso, como moco, que drena al exterior por medio del conducto vestibular mayor y desemboca en el orificio del mismo nombre, ubicado en el surco ninfohimeneal (en la unión de los dos tercios ventrales con el tercio dorsal de la vulva). Esta secreción se produce por la contracción rítmica de los músculos bulbocavernosos en el momento de la relación sexual, contribuyendo a la lubricación. La irrigación arterial está dada básicamente por las arterias pudendas externa e interna. Las formaciones labiales (labios pudendos mayores y menores) reciben sangre arterial por las ramas labiales anteriores, provenientes de la arteria pudenda externa, y las ramas labiales posteriores de las arterias pudenda interna. El clítoris es irrigado por la arteria dorsal profunda, rama de la arteria pudenda interna. El drenaje venoso es homólogo a la irrigación arterial, con venas que siguen el mismo trayecto y denominación que las arterias y drenan en las venas pudenda externa e interna.
- 12. Diplomado en Salud Sexual Humana CONAC 2016 Los vasos linfáticos de los genitales externos, drenan la linfa al grupo de linfonodos femorales superficiales. Las formaciones labiales están inervadas por los nervios labiales anteriores, procedentes del nervio ilioinguinal y por los nervios labiales posteriores procedentes del nervio pudendo. Departamento de Educación / CONAC