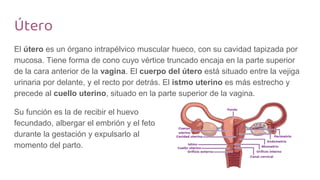
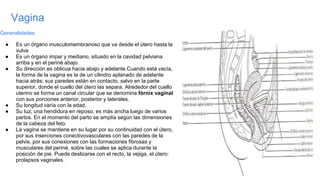
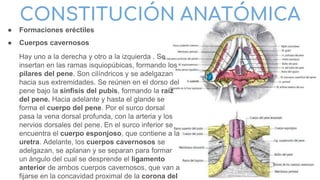
El ovario es una glándula sexual femenina que secreta hormonas y produce óvulos. Está fijado en la pelvis por ligamentos y tiene relaciones con otros órganos. La trompa uterina conecta el ovario con el útero, midiendo unos 10-12 cm de largo. El útero es un órgano muscular hueco que alberga el desarrollo del embrión y feto, y está fijado en la pelvis por ligamentos y peritoneo.

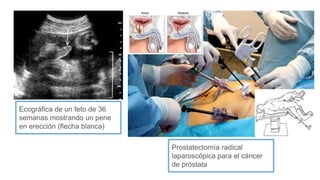
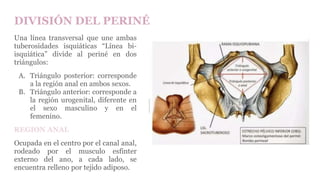
![Ovario
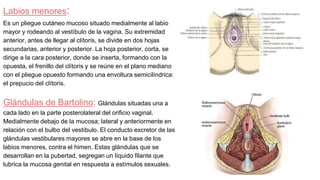
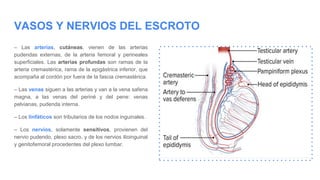
-Glándula sexual femenina que por su secreción interna (endocrina)
asegura los caracteres sexuales femeninos y por su secreción
externa elabora los ovocitos primarios y secundarios, gametos
femeninos.
-Tiene forma ovoide, algo aplastada, con una longitud de 2,5 a 4,5
cm y un espesor de 0,5 a 1 cm.
Con: -Una cara lateral y una cara medial.
– Un borde libre, posterior y delgado, y un borde
mesoovárico, anterior e hiliar.
– Dos extremidades, superior, tubárica e inferior,
uterina.
Medios de fijación:
-Ligamento suspensorio del ovario [infundíbulo-pélvico]: (Mas
eficaz). Formado por un meso que contiene fibras
conectivomusculares, los vasos principales del ovario y una
envoltura peritoneal
-Ligamento propio del ovario [útero-ovárico]: tapizado por el
peritoneo de la hoja posterior del ligamento ancho.
-Mesoovario: formado por la hoja peritoneal posterior del
ligamento ancho, con el cual une al ovario. El peritoneo se detiene
alrededor del hilio del ovario donde se interrumpe en contacto con
el epitelio ovárico, siguiendo la [línea de Farre-Waldeyer]
(Disposicion que hace al ovario intraperitoneal no tapizado por
peritoneo.)](https://image.slidesharecdn.com/tp15-221025172059-ac8c1064/85/TP-15-pptx-2-320.jpg)
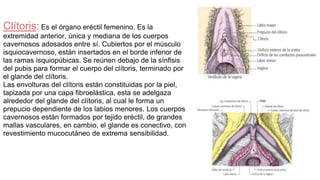
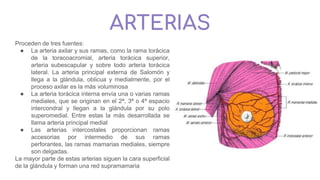
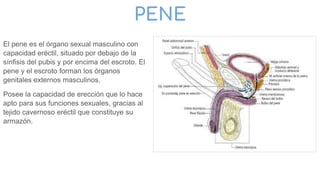
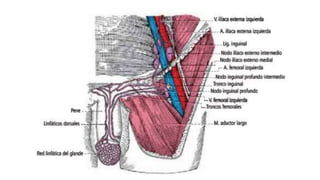
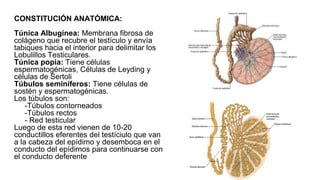
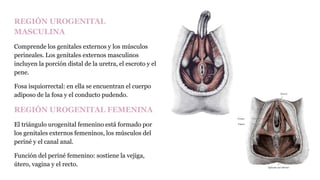
![Relaciones:
-Lateralmente: Pared de la pelvis menor a la altura de la
fosa ovárica [Krause]
-Medialmente: Trompa uterina y su meso peritoneal.
-Anterior: Lig. ancho del utero.
-Posterior: Utero y Art. iliaca interna.
-Superior: Art. iliaca externa.
-Inferior: Art. umbilicales.
Arterias:-Arteria ovarica(principal) (Rc de la aorta
abdominal)
-Ramas ovaricas(Accesoriamente)
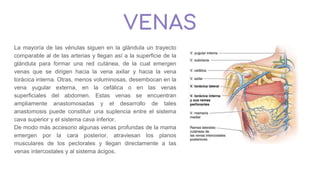
Venas:-Colector uteroovárico: Drenado por las venas
uterinas y luego por la vena ilíaca interna
-Colector formado por numerosas venas ováricas
anastomosadas: el plexo pampiniforme. Que
desemboca en la VCI a la derecha y en la vena
renal a la izquierda.
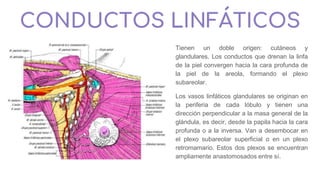
Nervios:-Plexo ovárico, cuyos ramos provienen del plexo
mesentérico superior y del plexo renal.son
vasomotores, para las arterias y las venas y
también sensitivos, vectores posibles de
dolores ováricos](https://image.slidesharecdn.com/tp15-221025172059-ac8c1064/85/TP-15-pptx-3-320.jpg)
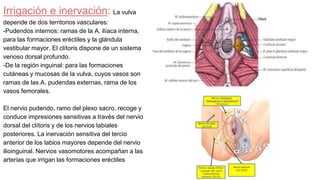
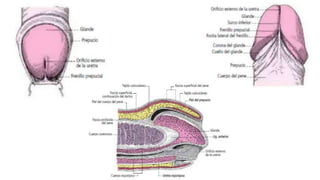
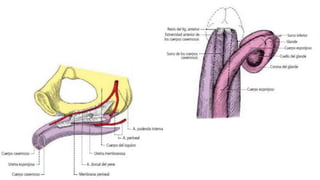
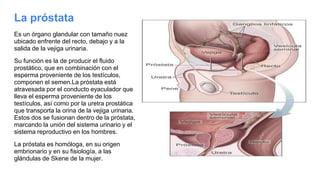
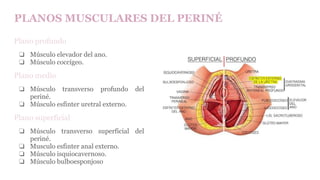
![Trompa Uterina
-Tiene forma de cilindro hueco con un extremo dilatado
-Mide de 10 a 12 cm de largo.
-Su dirección general es de lateral a medial.
Porciones:
-Infundíbulo [pabellón]: Movil; Corresponde al extremo lateral de la trompa uterina, tiene la
forma de un embudo orientado hacia abajo, atrás y medialmente. Intraperitoneal verdadero.
-Ampolla [cuerpo]: Corresponde a los dos tercios laterales de la trompa.
-Istmo: Corresponde al tercio medial de la trompa. Parte rectilínea y menos móvil de la
trompa.
-Porción uterina [intramural]: Intraparietal, alojada en el espesor de la pared del útero, a
nivel del cuerno.
Orientación oblicua hacia abajo y medialmente.
Medios de fijación:
La trompa uterina está contenida en el ligamento ancho. Esta formación peritoneal va desde
la pared pelviana hasta el borde lateral del útero. Está rodeada por el peritoneo, cuyas dos
hojas, anterior y posterior, constituyen el mesosálpinx.](https://image.slidesharecdn.com/tp15-221025172059-ac8c1064/85/TP-15-pptx-4-320.jpg)
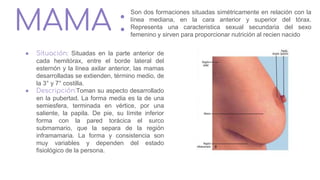
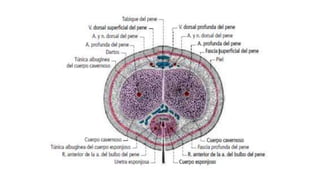
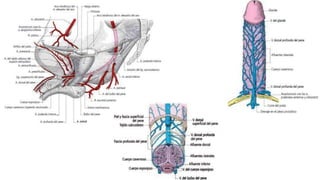
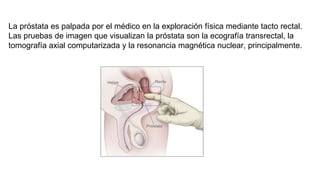
![Relaciones:
Relieve del ligamento redondo del útero, ligamento
propio del ovario, fosa preovárica [Waldeyer], vasos y
nervios de la trompa uterina y, a veces, vestigios
embrionarios.
La ampolla y el infundíbulo están aplicados contra la
pared pelviana, delante del ovario y debajo de los vasos
ilíacos: fosa tuboovárica.
Arterias
-Ramas tubáricas,laterales, ramas de la A. ovárica.
-Rama tubárica, medial, rama de la arteria uterina.
Venas
Se disponen en plexos que siguen a las arterias y se
dividen en dos corrientes: medial o uterina y lateral u
ovárica (plexo pampiniforme).
Nervios
-Inervación parasimpática (segmentos medulares S2-S4)
a través de los nervios esplácnicos de la pelvis.
-Inervación simpática (segmentos medulares L1-L2) a
través del plexo uterovaginal.](https://image.slidesharecdn.com/tp15-221025172059-ac8c1064/85/TP-15-pptx-5-320.jpg)