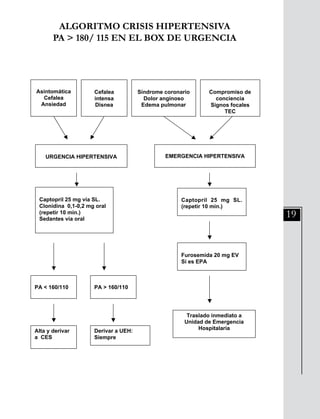
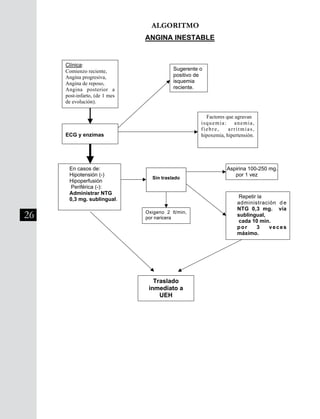
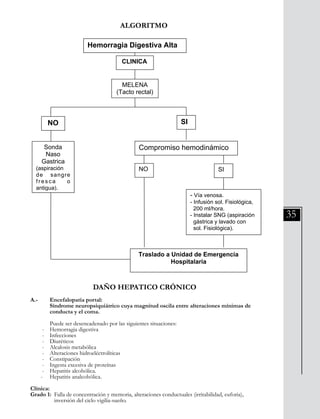
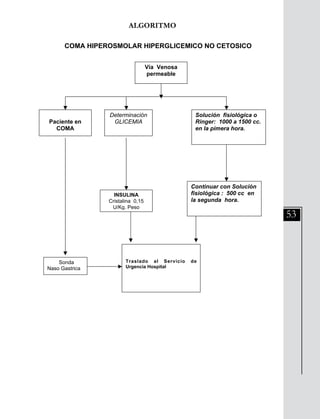
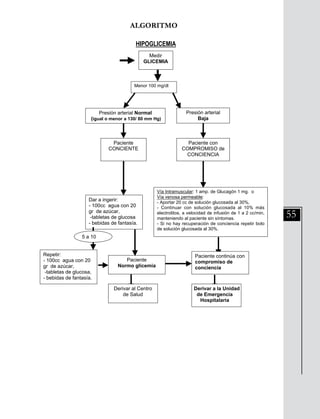
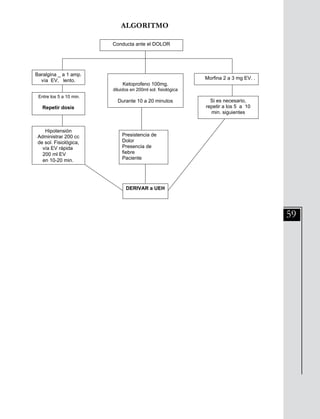
Este documento presenta información sobre las neumopatías agudas adquiridas en la comunidad, específicamente las neumonías. Señala que las neumonías representan un alto riesgo para el adulto mayor y deben ser sospechadas ante la presencia de tos, expectoración, fiebre, dolor torácico o crepitaciones pulmonares. El diagnóstico se confirma con hallazgos radiológicos y la clasificación de severidad guía el tratamiento. El tratamiento incluye medidas generales e inicio rápido de