anatomia de piso pelvico femenino final.pptx
- 1. Pelvis
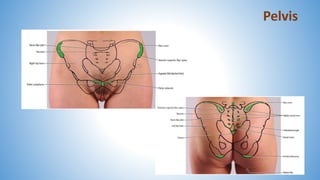
- 2. Pelvis ósea 2 huesos innominados Posterior: sacro Anterior: uno al otro a través de la sínfisis del pubis Espina isquiática: Punto entre la rama y el cuerpo del isquion Importante referencia quirúrgica
- 3. Pelvis mayor Ocupada por órganos abdominales Pelvis menor Continuación estrecha de la pelvis mayor Salida inferior: cerrada por el piso pélvico Rama púbica, espinas isquiáticas y sacro: principales puntos de anclaje para los ligamentos de soporte de la pelvis ósea
- 4. Sacroespinoso Espina isquiática / borde lateral del sacro M cocígeo cubre el ligamento sacroespinoso, Sacrotuberoso Ilio – isquion / Sacro Sacroiliaco Sacro /ileo, en continuidad del l. sacrococcigeo Iliolumbar Vertebras lumbares / Ileo Ligamentos de la pélvis
- 5. M. Obturador interno: Cubre la mayoría de la pared pélvica lateral Pasa a través del foramen ciático menor y se inserta en el trocánter mayor del fémur M. piriforme: Cubre la pared pélvica posterolateral Pasa a través del foramen ciático mayor, se inserta en el trocánter mayor del fémur M coccígeo o ileococcígeo Se extiende de la espina isquiática al cóccix y parte baja del sacro Forma la porción posterior de diafragma pélvico Paredes laterales
- 6. Fascia Endopélvica: fija el útero y la vagina a las paredes de la pelvis M. elevadores del ano cierra el lumen de los órganos, formando una capa oclusiva sobre la cual estos descansan Placa del elevador: pared de soporte sobre la cual descansa la vagina Cardozo L., Staskin DR, Cap 75.Textbook of Female Urology and Urogynecology.2010,3rd ed. Informa Healthcare Soporte del piso pélvico
- 8. • Los órganos pélvicos femeninos están conectados a la pared pélvica por una red de tejido conectivo llamada fascia endopélvica. Obstet Gynecol 2008;111:622–30
- 9. Unidad continua Colágeno,elastina m.liso avascular,con penetraciones de vasos,nervios y linfa Fascia endopélvica Densidad y fuerza No es uniforme Densidad aumenta en dirección cráneo caudal (>fuerza) Región distal pubocervical y fascia rectovaginal Clinical Anatomy 24:469–477 (2011) Garcia de Salto, Radiographics, vol. 34 Number 5
- 10. • La fascia endopelvica tiene la forma de un septo que rodea la vagina y el cérvix, y divide el piso pelvico en dos compartimentos: anterior y posterior. • Se inserta en las siguientes estructuras: 1)Hueso púbico. 2)Membrana perineal. 3)Cuerpo perineal. 4)Fascia superior del músculo elevador del ano. Obstet Gynecol 2008;111:622–30
- 11. 1)Hueso púbico: la hoja anterosuperior (“fascia pubocervical”) en su parte más anterior se inserta en el cuerpo del hueso púbico. Se interrumpe en la línea media 4-6 mm. 2)Membrana perineal: La hoja anterosuperior se cruza con la parte anterior de la membrana perineal 3)Cuerpo perineal: la hoja inferoposterior ("fascia rectovaginal"), en su parte más inferior, se cruza con el cuerpo perineal. Obstet Gynecol 2008;111:622–30
- 12. 4) Fascia superior del músculo elevador del ano: El margen anterior de la inserción es engrosado, se extiende desde la parte inferior del cuerpo del hueso púbico linealmente hasta la espina isquiática. Obstet Gynecol 2008;111:622–30
- 13. La parte dorsosuperior de la fascia endopelvica se conoce como ligamento utero sacro y consta de tres porciones: 1)Vascular. 2)Neural. 3)Sacra (ligamento verdadero). Obstet Gynecol 2008;111:622–30
- 14. A+B+C = Fascia endopélvica Q+P+R = Tabique Rectovaginal A+X+Q= Paracolpos derecho C+Y+R= Paracolpos izquierdo • Esquema de 3x3. • El campo medio de la cuadrícula de 3X3 representa una sección transversal de la vagina, y los otros ocho campos representan la fascia endopélvica, que rodea la vagina. Obstet Gynecol 2008;111:622–30 Am J Obstet Gynecol Volume 185, Number 1
- 15. Músculo elevador del ano Obstet Gynecol. 2004 July; 104 (1): 168-173
- 16. Subdivisión del elevador del ano Origen / Inserción Función Pubovisceral (pubococcigeo) • Pubovaginal Pubis/Pared Vaginal a nivel medio de la uretra Eleva la vagina en la región media de la uretra • Puboperineal Pubis/Cuerpo perineal La actividad tónica tracciona el cuerpo perineal ventralmente al pubis • Puboanal Pubis/ Surco interesfintérico entre el EAI y EAE al borde de piel anal Inserta en el surco interesfintérico para elevar el ano y este fija el anodermo Puborectal Pubis/Forma un anillo alrededor del recto Forma un anillo alrededor del recto formando el ángulo anorectal y cierra el piso pélvico Iliococcígeo Arco tendinoso del elevador del ano/ los 2 lados se fusionan en el rafe ileococcígeo Los 2 lasos forman un soporte diafragmático que se extiende al canal pélvico Obstet Gynecol 2006; 107:1064-9
- 17. Músculo elevador del ano esta inervado: 1. Ramas del nervio pudendo (88.2%); nervio perineal y nervio rectal inferior. 2. Nervios sacros S3 y S4 (N. Elevador del ano) (70.6%) Int Urogynecol J (2008) 19:107-116 M. Pubovisceral M. Puborectal M. Iliococcígeo N. Pudendo N. S3 y S4
- 18. S2-S4 Entre el m piriforme y el cocigeo Sale de la pelvis a través del agujero ciático mayor A través de la superficile posterolateral Entra al perineo a través del foramen ciático menor Canal Alcock (apertura de la fascia del obturador interno) Ramas: dorsal del clítoris, perineal y rectal inferior Trayecto del nervio pudendo
- 19. Estudio: obtener información sobre la diferencia anatómica en mujeres con eversión vaginal y con cistocele, rectocele o enterocele posterior a histerectomía, en mujeres en quien el ápex vaginal permaneció con adecuado soporte Estudio de las estructuras específicas de soporte vaginal en cadáveres DeLancey JO.Am J Obstet Gynecol 1992: 166; 1717-24
- 21. Sistema de suspensión niveles de delancey Obstetrics, Gynaecology and reproductive medicine 21:7, Elsevier 2011
- 22. Ligamento Cardinal/ Ligamento Uterosacro Int Urogynecol J (2012) 23:1483 -1494
- 23. Ligamento Cardinal Curr Opin Obstet Gynecol 2016, 28: 420 -429 2.1 cm 4. 6 cm 3.4 cm - Fijo en la parte lateral del cervix - Posteriormente este confluye con el LUS Forman el CUSC - Corre lateral del cervix (ligeramente posterior) - Gruesa triangular - Fija a la pared lateral pélvica 10 cm
- 24. Ligamento Uterosacro Int Urogynecol J(2010) 21: 1123 -1128 2-3 cm 5-6 cm 5 cm 12 – 14 cm Grosor de 20 mm
- 25. Ligamento Sacroespinoso Clinical Obstetrics and gynecology, Volume 53, number 1, March 2010
- 26. - Longitud de 46 mm Ann Anat 191 (2009) 417 -425
- 27. James a. Ashton-Miller and John o. l.Delancey Thomas Oelrich realiza revisión de 1800 a 1960, donde investiga el complejo esfínter urogenital y diafragma urogenital. - Refuta el término de diafragma urogenital. - Acuña el término “membrana perineal”. Membrana perineal
- 28. Es una masa de tejido tridimensional con distintas inserciones Tiene dos regiones • Ventral: lateral a la uretra • Dorsal: lateral al cuerpo • perineal Se extiende a través del arco púbico, entre la fascia superior inferior, o 3 músculos estriados contiguos: compresor de la uretra, esfínter uretral y uretrovaignal e
- 29. Membrana perineal Craneal: bulbo vestibular yclitorídeo Caudal: músculos elevadores del ano La MP se continua con el tejido conectivo para uretral y para vaginal PORCION DORSAL La membrana perineal cubre el arco entre las 2 ramas isquio púbicas uniéndose en el cuerpo perineal.
- 30. Estructura piramidal fibromuscular, en línea media entre el ano y la vagina Convergencia muscular Contiene músculo liso, fibras elásticasy terminaciones nerviosas 3 regiones Superficial Media Profunda Cuerpo perineal Larson KA.Am J Obstet Gynecol 2010, 203(5) 494-21
- 31. Transverso perineal superficial • Extensión lateral, sobre la línea media, adyacente al EAE Bulboesponjoso • Rodea el bulbo vestibular en el borde lateral • Caudal al bulbo, fibras dorsales al cuerpoperineal Esfínter anal externo • Cruza la línea media ventralmente Superficial (estructuras)
- 32. Medio Esfínter anal interno • Capas circulares internas MEA: • Porción pubovisceral, puborrectal y puboanal Membrana perineal • Se incerta al cuerpo perineal EAE
- 33. Fibras longitudinales del recto • Ventral al EAI Pubovisceral, pubovaginal • M. Pubovaginal es un compotente ventral de pubovisceral que se inserta en la vagina. EAE Puboanal Profundo
- 34. Monte del pubis • Área de piel cubierta por vello sobre la sínfisis del pubis Himen • Pliegues de mucosa membranosa en la entrada de la vagina Labio mayor • Enmarca la vagina lateralmente • Fusión anterior con el clítoris, continua al monte del pubis Labio menor • Libres de grasa y vello, rodean el vestíbulo de la vagina. Genitales externos Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 35. Glándulas de Bartholin Drenaje linfático de la vulva Inervación •Al final de cada bulbo •Viajan 2 cm, para vaciar a través del espacio entre el himen y el labio menor •Ganglios inguinales superficiales •profundos à iliacos •Labios mayores anteriores: ramas de •N. ilioinguinal (T12) •Nervio perineal 2/3 inferiores •Lateral: rama perineal del nervio •cutáneao del muslo Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 36. Isquiocavernoso Origen: Tuberosidad isquiática Inserción: Crus del clítoris Inervación: Nervio pudendo (S2 a S4) Función: Mantener erección del clítoris al comprimir los pilares, retrasando drenaje venoso Irrigación: arteria perineal Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 37. Bulboesponjoso Origen: Cuerpo perineal Inserción: Bulbo del vestíbulo, membrana perineal, cuerpo del clítoris y cuerpo cavernoso. Inervación: Nervio pudendo (S2 a S4) Función: Contribuye a la liberación de las secreciones de las glándulas de Bartholin y a la erección del clítoris Irrigación: arteria perineal Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 38. Transverso superficial Origen: Tuberosidad y rama isquiática Inserción: Cuerpo perineal Inervación: Nervio pudendo (S2 a S4) Función: Estabiliza el cuerpo perineal Irrigación: arteria pudenda Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 39. Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009 Los linfáticos de los tejidos superficiales drenan en los ganglios inguinales superficiales Linfáticos Superficiales
- 40. Vagina Forma de “H” Contiene pliegues Columnas que corren en pared anterior y posterior, terminando en el puente uretrovaginal o carina Tubo fibromuscular, su pared anterior tiene una longitud de 7.5 cm y la paredposterior de 9 cm. 3 capas Epitelio plano estratificado Capa fibromuscular: músculo liso, (interno circular, externo longitudinal) colágena y elastina. Adventicia:colágena, elastina, tejido adiposo y vasos. Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 41. VAGINA Irrigación (superficie anterolateral profundo al ATFP) Tercio superior: Arteriasuterinas Tercio medio e inferior: arterias vaginales (rama de la uterina y rectal media) Tercio inferior. Arteria pudendainterna Drenaje venosos Plexo venoso vaginal, se une al plexo uterino, formando el plexo uterovaginal Drenaje linfático Superior ganglios iliacos internos y externos Media: ganglios iliacos internos Ganglios sacros e iliacos comunes, inguinal superficial Inervació n Plexo uterovaginal, viaja en la base del ligamento ancho Tercio inferior: somático por el nervio pudendo, sensible a tacto y cabios de temperatura Vagina Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 42. Órgano muscular hueco Nulíparas: 7x4x2.5 cm. Multíparas:8x5x3cm. 70 grs. Consiste en dos porciones: cuerpo y el cérvix. Útero Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 43. endometri o Tiene tres capas: 1. Una capa externa serosa o perimetrio 2. Una capa media muscular (constituida por músculo liso) o miometrio. 3. Una capa interna mucosa (con un epitelio simple columnar ciliado) o Drenaje linfático Cérvix ganglios iliacos externos e internos y sacros Parte superior del útero y tubas aórticos y preaórticos Ligamento redondo inguinales superficiales Cuerpo uterino iliacos externos Fondo para aórticos y aórticos laterales . Útero Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 44. 2 conductos de 10 - 12 cm.de longitud y 1 cm. de diámetro que se unen a los cuernos del útero por cada lado. Cubiertas por el lig ancho Se divideen cuatro partes: segmento intersticial,istmo,ámpula e infundíbulo Irrigación:art. Uterina y ovárica Drenaje linfático N. para aórticos (vasosováricos) Cadena iliaca interna (vasos uterinos) Nodos inguinales (ligamento redondo) Inervación: fibras autonómicas de plexos ováricos yuterinos Trompas de Falopio Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 45. Gónadas femeninas Miden 3x1x1cm. Soporte: mesovario Fosa ovárico: en peritoneo posterior A. umbilical obliterada Uréter A. iliaca interna Ovarios Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 46. OVARIO Se une a la cara posterior del ligamento ancho Suspendido por el ligamento infundibulopélvico Vasos ováricos Arteria ovárica Origen aorta, pasa a través del ligamento infundibulopélvico hacia el hilio ovárico Pasa el ligamento ancho tubba uterinan anastomosis con a. uterina Drenaje venoso Derecho: directo en vena cava Izquierdo: vena renal izquierda Inervación: Plexo ovárico y mesentérico inferior Drenaje linfático Ganglios lateral aórtico y preaórtico Ovarios Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 47. Ancho Contiene tubas y ovarios Superficie posterolateral del útero, lo une a la pared pélvica Peritoneo que se extiende de las superficies anterior y posterior Mesometrio Arteria uterina, venas ynervios Mesosalpinx Ligamentos Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 48. L. redondo Anillo inguinal interno cruza la arteria iliaca externa monte del pubis del labio mayor Une las paredes uterinas laterales a las paredes de la pelvis Contiene: ligamentos ováricos L. infundíbulo – pélvico Detrás del ligamento ancho Ovario superficie lateral del útero debajo de la entrada de la tuba Contiene vasos ováricos Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 49. Ramas de la hipogástrica o arteria ilíaca interna. División parietal visceral Irrigación de la pelvis Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017
- 50. Parietales • Obturadora • Glútea inferior • Pudenda Viscerales • Vesical superior • Hemorroida l media • Uterina • Vaginal Rama anterior Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017 Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 51. Arteria uterina. Origen en el tronco anterior Entra al ligamento ancho y cardinal Ramificación Rama ascendente: anastomosis con arteria ováricas y de Falopio Rama descendente irriga cérvix y vagina Pasa enfrente del uréter. Cerca del cérvix Spalteholz W, Spanner R. Atlas of Human Anatomy. Sixteenth Edition. London: Butterworths; 1959-1961.
- 52. • Clitorídea • Perineal • Hemorroidal inferior Pudenda interna Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 53. Paralelo a las aterias Contiene red de plexos: Uterino Vaginal Retropúbico Vesical Rectal Vena iliaca interna: principal drenaje venoso Drenajevenoso Kamina P. Anatomie Clinique, Tome 4. 2 Edition. France: Maloine; 2009
- 54. Sistema autonómico pélvico Plexo superior • Presacro • Extensión distal de los plexos aórtico e inferior • Divisón en nervio hipogástrico derecho e izquierdo • Fibras simpáticas y viscerales aferentes Plexo inferior • Se encuentra en el espacio extraperitoneal profundo, adyacente a vísceras pélvicas • Formado por: • nervios hipogástricos, • nervios pélvicos esplácnicos y • cadena sacra o tronco simpático • Mixto: simpático y parasimpáatico • Hoja anterior: ramas a cérvix y Ripperda CM, Jackson LA, Phelan JN, et al.Anatomic relationships of the pelvic autonomic nervous system in female cadavers: clinical applications to pelvic surgery.Am J Obstet Gynecol 2017;216:388.e1-7 Inervación
- 55. Plexo hipogástrico superior Envuelto tejido conectivo en el espacio presacro, debajo del peritoneo Debajo de la bifuración aórtica Derecho: fibras entre la aorta y la cava Izquierda a la izquierda de la aorta, hacia la arteria mesentérica Nervios hipogástricos Derecho e izquierdo, Se forman debajo del promontorio del sacro Cursan inferior y lateral, dentro del espacio presacro, hacia los lados del recto
- 56. Plexo hipogástrico inferior Contribución del plexo superior a través de n. hipogástricos Ramas viscerales de la rama ventral S3 y S4 Tronco sacro simpático (medial o anterior al foramen sacro) En ligamento uterosacro, porción medial, fibras < 2mm Ramas viscerales cursan hoja anterior y posterior Ramas: Lateral a la vejiga, y uréter Porción media del LUS
- 57. Linfáticos Los vasos linfáticos de las partes profundas acompañan a vasos pudendos internos y drenan en los nódulos ilíacos internos Agur AMR, Dalley AF. Grant´s Atlas of Anatomy. Fourteenth Edition. Philadelphia: Wolters Kluwer; 2017.
Notas del editor
- Durante la evolución humana, el suelo pélvico asumió el polo inferior de la cavidad pélvica. El suelo pélvico humano se convirtió en una estructura fibromuscular fuerte que satisfacía las necesidades de reproducción, parto, micción normal y defecación al tiempo que resistía la presión hacia abajo de los órganos abdomino-pélvicos.
- Histology of the female parietal fascia of the pelvis (74-year-old multiparous woman). Almost frontal sections including the mid-one third of the vagina. A: The topographical relationship between the bladder, vagina, and rectum and levator ani (LA) at a lower magnification (HE staining). The subject of this study, the FPP, covers the medial or inner surface of the LA. GM, gluteus maximus muscle. B: Corresponds to a square with B in (A) (smooth muscle actin, a section near (A)). In contrast to no or few immunoreactivity in the FPP (clear stars), smooth muscles are seen in and around the vagina (black stars) as well as in the vascular wall (arrows). RV septum, rectovaginal septum. (C–F) (prepared at the same magnification; scale bar in F) exhibit aldehyde-fuchsin staining for elastic fibers in a section near A: (C), the FPP near the bladder; (D), the FPP near the vagina; (E), the FPP near the rectum (asterisk, smooth muscle); and (F), intramuscular connective tissue in the LA. Note that, in contrast to the intramuscular tissue (F), most of elastic fibers can be identified as dots in the FPP (C–E).
- Se une al arco tendinoso de fascia pelvica Este engrosamiento ha sido descrito como el "arco tendinoso de la fascia pélvica”. En su porción posterior, el arco tendinoso de la fascia de la pelvis se combina con el “arco tendinoso del elevador del ano”. El margen posterior de la inserción de la fascia endopélvica en la fascia superior del músculo elevador del ano ha sido descrito por Leffler et al. como arco tendinoso fasciae rectovaginalis (ATFR).
- Fibras de la arteria iliaca Fibras de los nervios esplacnicos Scheme showing orientation of three portions of the uterosacral ligament. a, vascular part (branches of internal iliac artery with perivascular soft tissue); b, neural part (pelvic splanchnic nerves with perineural soft tissue); c, true uterosacral ligament (fibers insert into the periosteum of the sacral bone). PM, piriformis muscle; SB, sacral bone; SP, sacral plexus. Illustration: Ivan Helekal. PARTE VASCULAR Las ramas viscerales de los vasos ilíacos internos (arteria y vena hipogástrica).Están rodeadas por una lámina de tejido perivascular que crea una masa compacta que está conectada al resto de la fascia endopélvica. Este "tallo vascular" se encuentra frente a la articulación sacroilíaca y medialmente desde el margen óseo de la escotadura ciática mayor. No está unido al hueso PARTE NEURAL Plexo pélvico (hipogástrico inferior). El tejido conectivo perineural que surge de la fascia del músculo piriforme, junto con los nervios erringentes, crean esta porción. Inferomedialmente desde la "porción vascular”. No está unido al hueso. LIGAMENTO UTEROSACRO VERDADERO Algunas fibras se insertan en el periostio del hueso sacro, en la línea vertical que corre medialmente desde los agujeros sacros anteriores desde S1 hasta S4. Esta inserción se comparte con la fascia presacra.
- LA PARTE DISTAL ESTA MAL REALIZADA YA QUE NO TIENE FASCIA ENDOPELVICA, SINO QUE SE INSERTA SOBRE LA MEMBRANA PERINEAL
- El musculo elevador del ano esta compuesto principalmente por fibras musculares tipo I ( contracción lenta) y una pequeña proporcion de fibras musculares tipo II ( contracción rapida) IC: Ileococcige PR: Pubo rectal Pvi: Pubovisceral
- Se describe la inervacion del musculo elevador del ano en cadaveres femenisno, se diseca a detalle los musculos pubococcigeo, ilecococcigeo y puborectalis. El nervio pudendo y las entradas de los nervios sacros a la pelvis fueron trazadas a través. Se realizo un análisis histológico de la entrando al musculo elevador del ano confirmado con tejido nervioso mielinizado. La inervacion del musculo elevador del ano ha sido debatida durante años. Los textos estandares de anatomia y los articulos repoetan que el Musculo elevador del ano esta dualemnte inervado por ramas del nervio pudendo y ramas directas de las raices S3 y S4. Y barber et al en un estudio de 12 cadaveres no encontro evidencia de la inervacion por el pudendo. Un estudio de 17 cadaveres, en 4 cadaveres el musculo elevador del ano estaaba inervado exclusivamente por el nervio pudendo (23.5) y la variante en 7 cadaveres ( 41.2%). Ramas del nervio pudendo y S3/S4 fueron notados en el 58.8%. Una de las técnicas para la estimulación eléctrica pélvica consiste en la estimulación activa del nervio pudendo en la columna isquial mediante un electrodo colocado intravaginalmente de 1 mm de espesor unido al dedo índice enguantado del examinador (por ejemplo, electrodo pudendo de San Marcos, Medtronic, Minneapolis, MINNESOTA). La estimulación eléctrica del nervio pudendo causa la contracción de los músculos estriados periuretrales y pélvicos, ayuda a fortalecer la contracción de la LAM y produce un aumento de la presión uretral. Barber et al indican que el nervio elevador del ano cruza la superficie del musculo coccigeo y elevador del ano, a una distancia media de 3.2 cm medial a la espina isquiática y Wallner quien sugiere que el nervio elevador del ano se encuentra 8 mm medial a la espina isquiática, los cursos de los nervios pudendal y del nervio elevador en el ligamento sacrospinoso pueden estar demasiado cerca para estimular uno sin estimular el otro.
- Nivel I (Suspensión) Ligamentos Cardinales Ligamentos Uterosacros Nivel II (Unión) Anterior: Fascia Pubocervical Posterior: Tabique Rectovaginal Nivel III (Fusión) Anterior: Ligamentos pubouretrales Lateral: Diafragma urogenital Posterior: Cuerpo Perineal
- The CL (total length averaging 10.0 cm) can be subdivided into three sections: a distal (cervical) section, on average 2.1 cm long, attached to the lateral aspect of the cervix (posteriorly, it was confluent with the attachment of the uterosacral [USL] ligament to form the cardinal–uterosacral confluence [CUSC]); an intermediate section, on average 3.4 cm long, running laterally (slightly posteriorly) from the cervix; a proximal (pelvic) section, relatively thick, triangularshaped on cross-section, averaging 4.6 cm long, attached to the lateral pelvic sidewall, with its apex at the first branching of the internal iliac artery. Only the distal section is free of any significant neural or vascular component (ureter is in the intermediate section) and therefore safe for surgical use. The CUSC (first pedicle of a vaginal hysterectomy and later pedicle of an abdominal hysterectomy), if attached to the vaginal vault at hysterectomy has the potential for both lateral (CL) and supero-posterior (USL) surgical support. This pedicle would not be subsequently accessible for other surgeries Relations of the CL Relación con el uréter. Después de cruzar la arteria ilíaca común, el uréter se volvió antero-medialmente debajo del peritoneo antes de entrar en la sección intermedia de la CL. Aquí, recorrió medialmente a través de la porción anterior de la CL. A aproximadamente 2 cm del cuello uterino, tomó un giro brusco en la dirección anterior, salió de la CL y continuó avanzando antero-medialmente hacia la vejiga. Relaciones con las estructuras neurovasculares. Los contenidos de CL se encontraron en el orden siguiente: arteria uterina, vena uterina superficial, uréter, vena uterina profunda, venas más pequeñas y, más en su parte posterior, la cara lateral del PHI. La vena uterina profunda fue un hito confiable para determinar la proximidad al PHI, una estructura importante que se debe evitar quirúrgicamente. Dada la composición y las interrelaciones constantes de la CL, es posible dividirla en una porción vascular anterior que termina en la vena uterina profunda y una porción neural posterior que contiene el PHI. Si bien las secciones proximales e intermedias tenían relaciones neurovasculares complejas, la sección distal medial a la salida del uréter no contenía estructuras neurovasculares importantes.
- A schematic diagram of the pelvis viewed from above showing the three parts of the uterosacral ligament and its relations with the cardinal ligament near the cervix. The USL, 12–14-cm long, can be subdivided into three sections: (1) distal (2–3 cm), intermediate (5 cm), and proximal (5–6 cm). The thick (5–20 mm) distal section, attached to cervix and upper vagina, is confluent laterally with the cardinal ligament. The proximal section is diffuse in attachment and generally thinner. The relatively unattached intermediate section is wide, and thick, well defined when placed under tension, more than 2 cm from the ureter and suitable for surgical use. The strength of the USL is perhaps derived not only from the ligament itself, but also from the addition of extraperitoneal connective tissue. Conclusions The USL can be subdivided into three sections according to thickness and attachments with the intermediate section suitable for surgical use, particularly for vaginal vault support.
- Illustration of pelvic arteries adjacent to the ischial spine and sacrospinous ligament. Placement of sutures approximately 2 cm medial to the ischial spine avoids pudendal vasculature in close proximity to the ischial spine and inferior gluteal vasculature at the upper and more medial border of the sacrospinous ligament. In the event of hemorrhage, sacrospinous sutures may be tied down. If not successful in controlling the bleeding, figure of 8 sutures around the ligament may control bleeding from the coccygeal artery behind the ligament. Hypogastric ligation may not be effective for bleeding from the coccygeal artery (due to significant collateral vessels) or the inferior hemorrhoidal (sometimes arises off posterior branch). If the source is pudendal, hypogastric ligation may be beneficial. Image and legend reproduced with permission.
- Little is known about the morphometric properties of the sacrotuberous ligament (ST) and the sacrospinous ligament (SS). Both ligaments were defined as geometric figures. The ST was a contorted bifrustum, while the SS was a contorted frustum, both with elliptic planes. In all cases investigated, the ST and the SS fibres were twisted. For men, the STand the SS had a mean length of 64 and 38 mm. For women, lengths of 70 and 46 mm were measured in the ST and the SS. The ST length, height and cross-sectional area showed gender-specific differences at statistically significant level. The ST and the SS volumes correlated closely, regardless of gender or side. Measurements of fresh ligaments of four unfixed cadavers showed similar results. The data obtained were then used to generate computer-based three-dimensional models of both ligaments, using the Catia s software. Conclusively, the virtually generated ST and SS are suitable models to be included in pelvic fracture simulation, using the finite element method. The SS is illustrated as a triangle with a medial base and a lateral apex (Fick, 1904; Harrison et al., 1997). We define the SS as a contorted frustum of one cone with elliptic planes. Referring to Henle (1900) and Fick (1904), the SS is interspersed by skeletal muscle fibres. These findings can be confirmed by the dissections and the plastinates of our study (Figure 3). Physical strength, which is responsible for the rotation of the ST and the SS, is not fully understood.
- Clítoris Unido por el labio menor, el prepucio dorsalmente y el frenillo ventralmente Raíz Cuerpo Glándulas Cuerpos cavernosos División proximal, inserción en el borde inferior de la rama isquiopúbicaa Rodeados por el m. isquicavernoso Fusión distal, terminan como glándulas Cuerpos eréctiles Comisura bulbar ventral