Anatomia de la Region inguinocrural.pptx
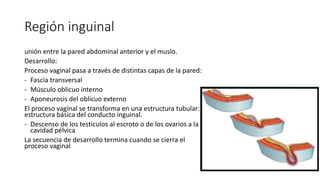
- 1. Región inguinal unión entre la pared abdominal anterior y el muslo. Desarrollo: Proceso vaginal pasa a través de distintas capas de la pared: - Fascia transversal - Músculo oblicuo interno - Aponeurosis del oblicuo externo El proceso vaginal se transforma en una estructura tubular: estructura básica del conducto inguinal. - Descenso de los testículos al escroto o de los ovarios a la cavidad pélvica La secuencia de desarrollo termina cuando se cierra el proceso vaginal
- 2. • Impropiamente denominada conducto inguinal, es, en realidad, un trayecto situado a nivel de las inserciones inferiores de los músculos anchos del abdomen y que da paso, en el hombre al cordón espermático y en la mujer al ligamento redondo. • Tiene un trayecto oblicuo de afuera hacia adentro, de arriba hacia abajo y de atrás hacia delante. • Se extiende desde un punto situado a 2 cm. por dentro de la espina ilíaca anterosuperior hacia fuera hasta la espina del pubis hacia adentro. • Es clásico describir en él 4 paredes (inferior, anterior, superior y posterior), 2 orificios(profundo y superficial) y un contenido.
- 3. Conducto inguinal • Se dirige hacia abajo y adentro • Por encima y paralelo a la mitad inferior del ligamento inguinal • Inicia en el anillo inguinal interno • Termina en el anillo inguinal superficial • Contiene: - Cordón espermático en hombres - Ligamento redondo en mujeres - Nervio ilioinguinal
- 4. Anillo inguinal profundo • Situado en el punto medio entre la espina iliaca anterosuperior y la sínfisis del pubis. • Por encima del ligamento inguinal. • Lateral a los vasos epigástricos inferiores. • Forma la fascia espermática interna del cordón espermático y ligamento redondo.
- 5. Anillo inguinal superficial • Situado encima de la espina del pubis • Forma de triangulo - Base: cresta del pubis - Pilar interno: insertado en la sínfisis del pubis - Pilar lateral: insertado en la espina del pubis - Vértice: dirigido hacia arriba, fibras cruzadas (intercrurales) • Continua como fascia espermática externa.
- 6. • Pared anterior Formada • Pared posterior Formada • Techo o Pared superior • Suelo o Pared inferior
- 7. PARED INFERIOR • Constituida por el arco crural(cintilla fibrosa que se extiende desde la espina ilíaca anterosuperior a la espina del pubis y que representa el borde inferior del oblicuo mayor) reforzado por la fascia iliopubiana de Thompson (engrosamiento de la fascia trasversalis) y el ligamento de Gimbernat (reflexión de las fibras del oblicuo mayor, que se extiende desde el arco crural a la cresta pectínea del pubis). Vista posterior de la pared posterior del conducto inguinal. 1- Borde externo del recto mayor . 2- Tendón conjunto. 3- Fascia trasversalis. 4- Ligamento de Henle. 5- Ligamento de Gimbernat. 6- Anillo crural. 7- Cintilla iliopectínea. 8- Conducto ilíaco9- Arco crural. 10- Orificio profundo del conducto inguinal. 11- Ligamento de Hesselbach. Vista anterior del conducto inguinal después de la abertura de la pared anterior. 1- Aponeurosis del oblicuo mayor. 2- Arco crural. 7- Fascia trasversalis. 8- Tendón conjunto. 9- Cordón espermático. PARED ANTERIOR Formada esencialmente por : piel, tejido celular subcutáneo y la aponeurosis de inserción del músculo oblicuo mayor. Presenta 2 segmentos: a) Segmento Externo: sólido, esta formado por la superposición de los 3 músculos anchos del abdomen. b) Segmento Interno: más simple y menos sólido, esta constituido únicamente por la aponeurosis terminal del músculo oblicuo mayor, delimitando el orificio superficial del conducto inguinal. Pared anterior del conducto inguinal. 1- Aponeurosis del oblicuo mayor. 5- Pilar superointerno. 6- Pilar inferoexterno. PARED POSTERIOR Es la más compleja y la más importante. Está formada esencialmente por la Fascia trasversalis, reforzada en algunos puntos por elementos músculo-ligamentosos. Podemos describir en ella 3 segmentos diferentes: 1) Segmento Externo: formado únicamente por la Fascia trasversalis, delgada y poco resistente, apenas reforzada por el ligamento de Hesselbach (espesamiento de la fascia que desciende oblicuamente hacia abajo y afuera desde el arco de Douglas hasta el arco crural llegando a la cintilla iliopectínea). 2) Segmento interno: muy resistente, formado por 4 planos superpuestos, representados de adelante-atrás por: El Pilar de Colles. El Tendón Conjunto. (2) El Ligamento de Henle. (4) La Fascia trasversalis. (3) 3) Segmento medio: corresponde a una zona especialmente débil, formada por la fascia trasversalis únicamente. PARED SUPERIOR Es la menos diferenciada. Está constituida por el borde inferior del tendón conjunto. Tendón Conjunto ORIFICIO PROFUNDO • Es una simple hendidura de la fascia trasversalis reforzada en su parte inferior e interna por el ligamento de Hesselbach. ORIFICIO SUPERFICIAL O ANILLO INGUINAL EXTERNO Está situado por arriba del borde superior del pubis por fuera de la espina del pubis. Está limitado: Abajo: borde superior del pubis y el Pilar de Colles (11). Arriba y Adentro: Pilar superointerno del oblicuo mayor (10 y12). Abajo y Afuera: Pilar inferoexterno del oblicuo mayor (14). Arriba: fibras arciformes de Nicaise (15) que une el ángulo de separación de estos dos
- 8. Contenido Hombres • Cordón espermático Mujeres • Ligamento redondo del útero Nervio ilioinguinal (L1)
- 9. Tres fascias: • Espermática externa (de la fascia del oblicuo externo) • Cremastérica (del músculo oblicuo interno y su fascia) • Espermática interna (de la fascia transversal) Tres arterias: • Arteria testicular • Arteria cremastérica • Arteria deferente Tres venas: • Plexo pampiniforme y vena testicular • Vena cremastérica • Vena deferente Tres nervios: • Rama genital del nervio genitofemoral • Nervio ilioinguinal • Nervios simpáticos (plexo testicular)
- 10. La fascias que envuelven al cordón espermático y ligamento redondo son: Fascia espermática interna: Mas profunda, Procede de la fascia transversal. • Inserción: bordes del canal inguinal profundo Fascia cremastérica: Músculo cremáster asociado, Capa media, Procede del músculo oblicuo interno Fascia espermática externa: Mas superficial, Procede de la aponeurosis del oblicuo externo. • Inserción: bordes del anillo inguinal superficial
- 11. ESTRUCTURAS VASCULARES • Las estructuras vasculares en el espacio preperitoneal son susceptibles de sufrir lesiones durante la disección de las estructuras anatómicas o durante la colocación de suturas o grapas, por lo que es necesario comprender su localización. • Los vasos iliacos externos se convierten en vasos femorales al pasar por detrás del ligamento inguinal. Antes de convertirse en vasos femorales los vasos iliacos externos dan origen a los vasos epigástricos inferiores, los cuales van en dirección superomedial hacia la vaina del recto, dando lugar al margen medial del orificio inguinal profundo o interno. Dichos vasos sanguíneos pueden lesionarse durante la colocación de trocares, por lo que se recomienda transiluminar la pared abdominal con el laparoscopio antes de colocarlos. La arteria epigástrica inferior, a su vez, da origen a la arteria espermática externa o cremasteriana y a la arteria accesoria o rama púbica, la cual se anastomosa con la arteria obturatriz para formar la corona mortis o corona de la muerte, llamada así por el sangrado que podría generarse al colocar grapas o suturas en el ligamento de Cooper.
- 12. • Los vasos iliacos se localizan en el llamado “triángulo de la muerte” o “de las desgracias” (triángulo de doom). Este triángulo está formado por los vasos espermáticos en la región lateral, por el conducto deferente en la parte medial y por el borde inferior del peritoneo disecado en la zona inferior, siendo su vértice el orificio inguinal profundo. En medio de este triángulo se localizan la arteria y la vena iliacas externas, la vena iliaca circunfleja profunda, el nervio femoral y la rama genital del nervio genitofemoral, por lo que se recomienda que las grapas para fijar elmaterial protésico se coloquen en dirección medial al conducto deferente y nunca por dentro del triángulo de la muerte, ya que podría originarse un gran sangrado.
- 13. ESTRUCTURAS NERVIOSAS • Los nervios que se encuentran en el área de disección durante una plastia inguinal laparoscópica son el genitofemoral con su división en genital y femoral, el femorocutáneo medial y el lateral. Estos nervios se localizan en el llamado “triángulo del dolor”, el cual está limitado por los vasos espermáticos en la partemedia, por el tractoviliopúbico en la parte superior y por la pared pélvica envla región lateral, con su vértice constituido por el orificio inguinal profundo. El triángulo del dolor se localiza lateral al triángulo de la muerte y contiene los nervios mencionados en el siguiente orden: de la parte medial a la lateral están el nervio genital, el femoral —ambos ramas del nervio genitofemoral—, el nervio femorocutáneo medial y el nervio femorocutáneo lateral.
- 14. • El nervio genitofemoral se origina de las raíces nerviosas L1 y L2, corre por el músculo psoas y se divide en las ramas genital y femoral antes de llegar al orificio inguinal profundo. La rama genital continúa a lo largo del músculo psoas, penetra en el tracto iliopúbico y se une al cordón espermático a nivel del orificio inguinal profundo. Esta rama genital proporciona inervación sensitiva a la piel del escroto y a la caramedial del muslo, y le brinda inervación motora al músculo cremáster. • La rama femoral del nervio genitofemoral sigue al músculo psoasmás lateralmente y corre por debajo del tracto iliopúbico, brindando sensibilidad a la cara anterior proximal del muslo. El nervio femoral corre entre el músculo psoas y el iliaco, en dirección lateral y profunda a la arteria iliaca externa, pasando por debajo del tracto iliopúbico. Al llegar a la parte superior del muslo se divide en dos ramas: el nervio femorocutáneo intermedio o anterior y el nervio femorocutáneo medial, los cuales dan sensibilidad a las caras anterior y medial del muslo, respectivamente.
- 15. • El nervio femorocutáneo lateral emerge de la cara lateral del músculo psoas en su porción media y corre a través del iliaco hacia la espina iliaca anterosuperior, pasando por debajo de la porción lateral del tracto iliopúbico. • Este nervio le brinda sensibilidad a la cara lateral del muslo, y si llegara a lesionarse produciría el síndrome de meralgia parestésica. Tener presentes e identificar los triángulos de la muerte y del dolor es muy importante para evitar lesiones vasculares y nerviosas. Por lo tanto, nunca se colocarán grapas, no se darán puntos y no se utilizará cauterio por debajo del tracto iliopúbico. Si es necesario colocar una grapa o dar un punto de fijación se tendrá que hacer por arriba del tracto iliopúbico, es decir, sobre el músculo transverso del abdomen. La lesión de estructuras nerviosas en el triángulo del dolor puede ocasionar paresias, parestesias o neuralgias posoperatorias, que en ocasiones son causa de incapacidad severa. • Otros nervios importantes de la región inguinal son el nervio ilioinguinal y el nervio iliohipogástrico. Estos nervios emergen de la cavidad abdominal, arriba de la cresta iliaca, y se pueden lesionar durante una plastia laparoscópica en el momento de colocar profundamente las grapas o tackers para fijar lamalla, especialmente si se realiza una maniobra bimanual vigorosa durante el engrapado.
- 16. ¿CÓMO SE DIAGNOSTICA UNA HERNIA? • La hernia inguinocrural continúa siendo, incluso a comienzos del siglo XXI, una patología que en la mayoría de los casos puede diagnosticarse de manera simple con la exploración clínica, que constituye el examen directo del paciente. • Muchos dolores inespecíficos en esa región, o incluso alguna más alta, se deben al inicio de la aparición posterior de una hernia, por lo que es muy importante explorar bien los orificios de la ingle.
- 17. DIAGNÓSTICO DIFERENCIAL • Una buena exploración permite diferenciar otras patologías de la región, como la presencia de ganglios linfáticos aumentados de tamaño que pueden aparecer en afecciones hematológicas graves, enfermedad de Hodgkin, metástasis, algunas enfermedades venéreas y reacciones a infecciones de la piel o heridas tórpidas del miembro inferior. • Si existe sospecha de hidrocele y dudas de hernia inguinoescrotal la transiluminación de la región con una linterna potente es positiva para el primero, pero la luz no traspasa la hernia, aunque algunas veces los dos procesos coexistan.
- 18. EXAMEN DEL CONDUCTO INGUINAL EN EL HOMBRE