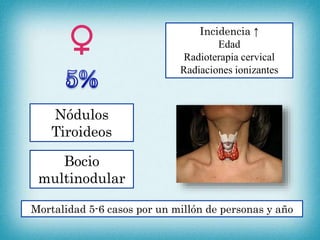
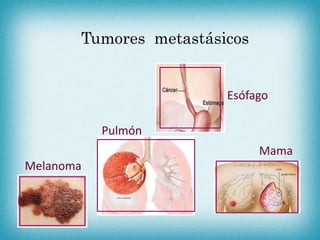
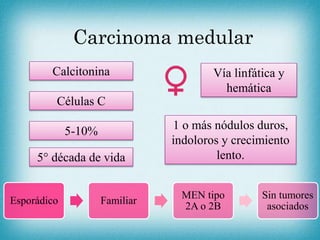
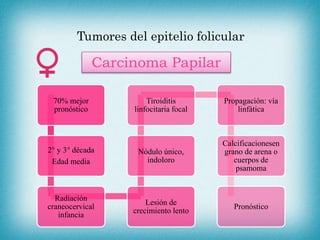
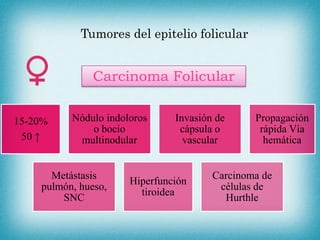
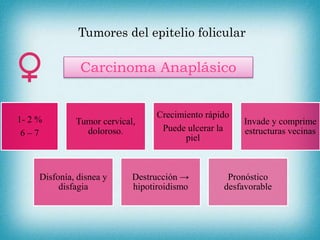
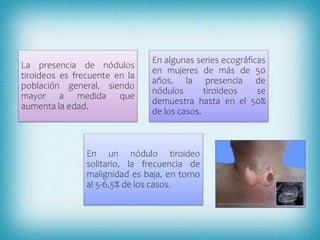
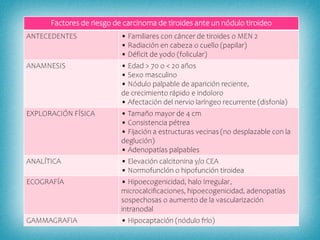
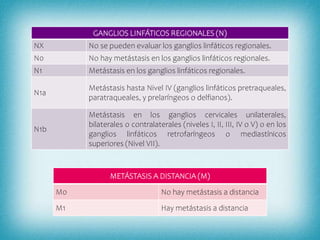
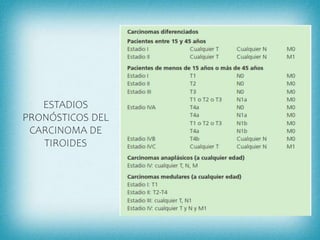
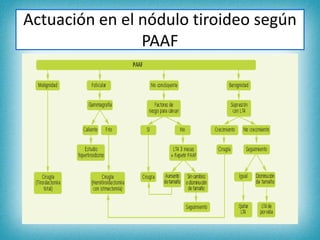
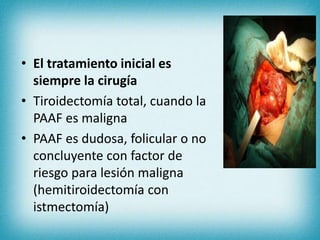
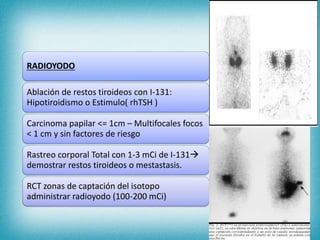
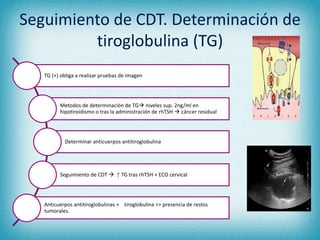
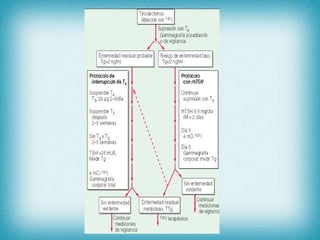
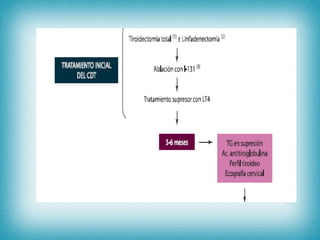
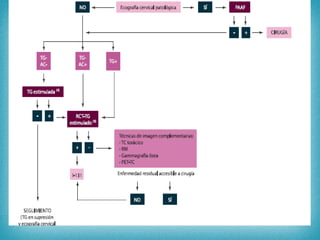
Este documento resume la información sobre tumores malignos de tiroides. Explica que los carcinomas papilares son los más comunes y tienen mejor pronóstico. También describe los factores de riesgo, clasificación TNM, etapas, diagnóstico, tratamiento con cirugía y yodo radiactivo, y seguimiento con tiroglobulina. Resalta que el pronóstico general es favorable pero depende del estadio y características del tumor.