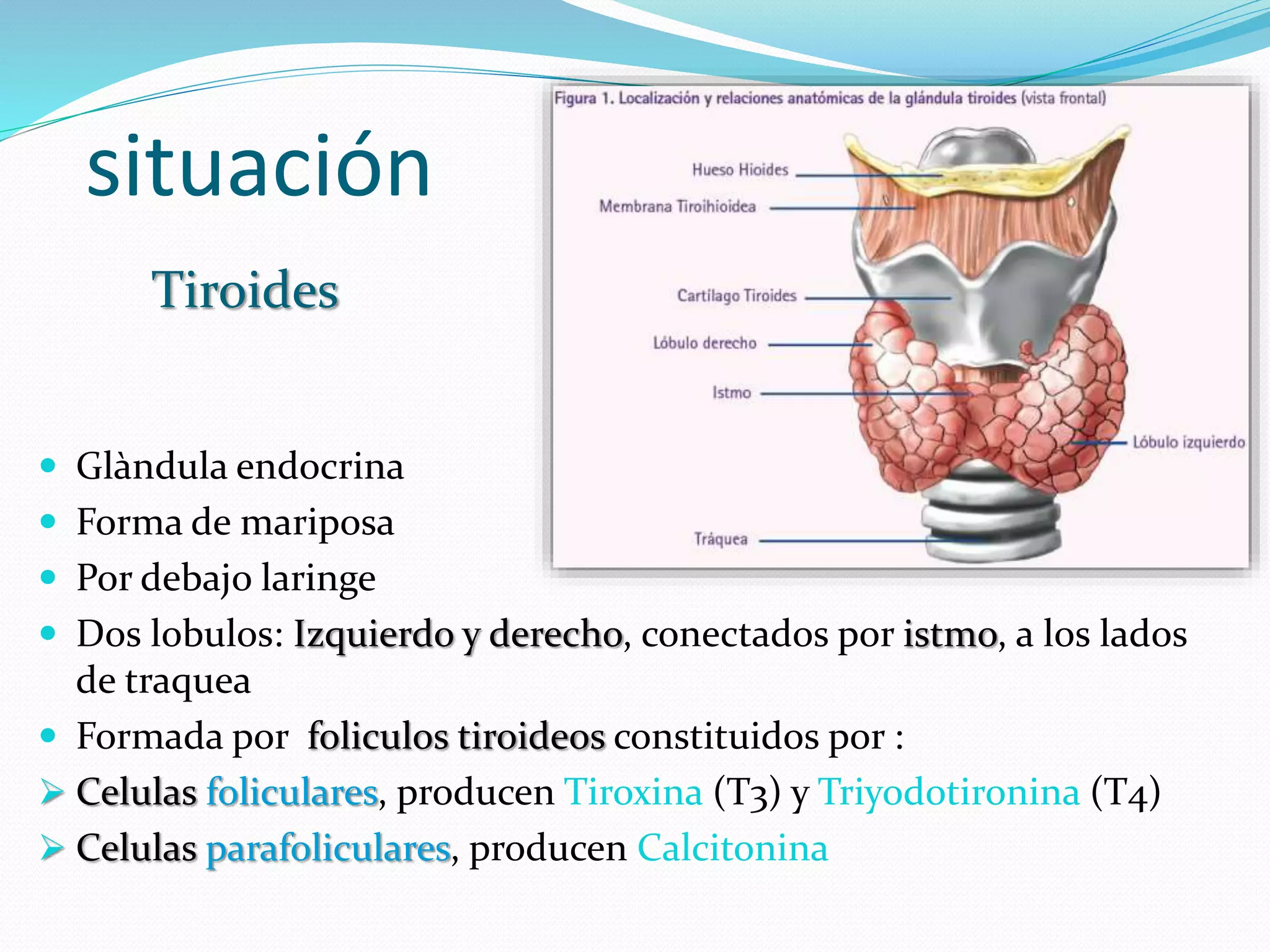
Este documento resume la clasificación, manifestaciones clínicas, diagnóstico y tratamiento de los carcinomas de tiroides. Describe los cuatro tipos principales de carcinoma de tiroides - papilar, folicular, indiferenciado y medular - discutiendo sus características, pronósticos y opciones de tratamiento como cirugía, radioterapia y quimioterapia. También explica los enfoques de diagnóstico como pruebas de laboratorio, ecografía, biopsia con aguja fina y pruebas isotópicas, así