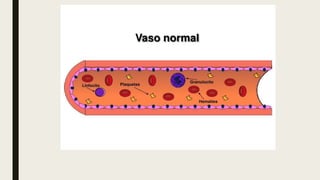
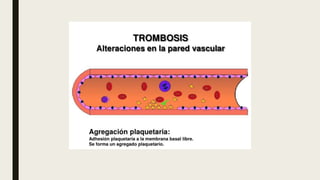
Este documento describe las tres fases del proceso de cicatrización: la fase inflamatoria, la fase de proliferación y la fase de maduración. La fase inflamatoria involucra la respuesta inmediata a la lesión, incluida la hemostasia y la migración de neutrófilos y macrófagos. La fase de proliferación implica la reepitelización, angiogénesis, síntesis de matriz y fibroplasia. La fase de maduración es cuando ocurre la contracción y remodelación de la cicat