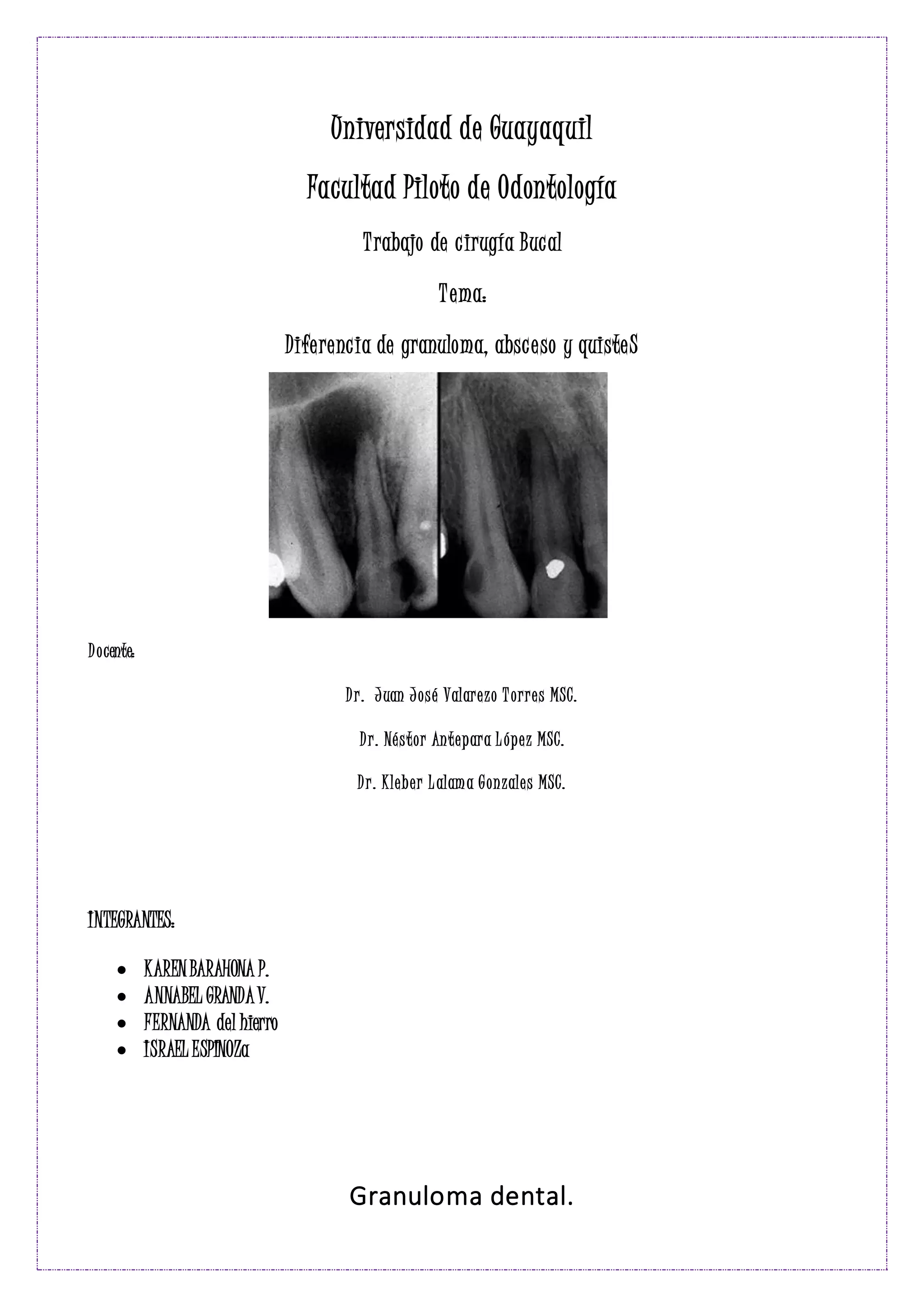
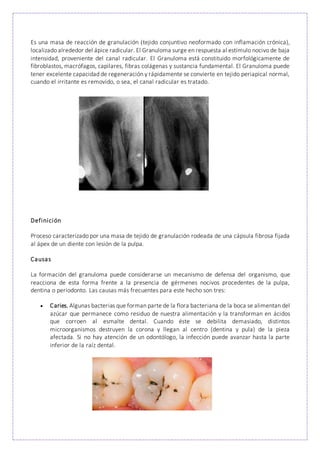
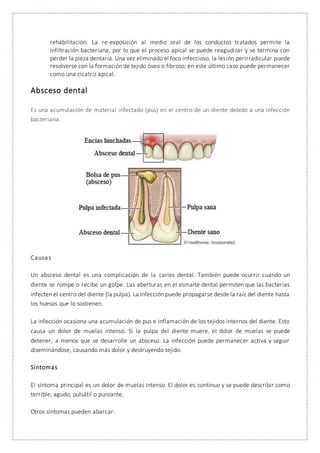
Este documento compara y contrasta tres condiciones orales: granuloma, absceso y quiste. Explica que un granuloma es una masa de tejido inflamatorio alrededor de la raíz dental causada por una irritación leve, mientras que un absceso es una acumulación de pus dentro de un diente debido a una infección bacteriana. Finalmente, un quiste es una cavidad revestida de epitelio que puede destruir hueso y causar movimiento dental.