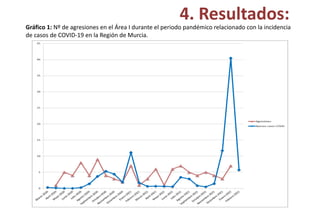
Este estudio evalúa el nivel de ansiedad en médicos internos residentes (MIR) de primer año en un hospital universitario. Se administró un cuestionario a 63 MIR que midió su ansiedad actual, ansiedad relacionada con ser MIR y ansiedad total en los últimos 3 meses. Los resultados mostraron una correlación entre mayores niveles de ansiedad actual, ansiedad por ser MIR y ansiedad total. Las mujeres reportaron mayor ansiedad por ser MIR que los hombres. Este estudio concluye que una parte significativa de los MIR experimentan ansiedad y que ser MIR







![1. Violencia en el trabajo. Instituto nacional de seguridad y salud en el trabajo, Ministerio de Trabajo y
Economía Social [Internet]. www.insst.es. Disponible en:
https://www.insst.es/violencia-en-el-trabajo.
2. NTP 489: Violencia en el lugar de Trabajo. Instituto Nacional de Seguridad y Salud en el Trabajo,
Ministerio de Trabajo y Economía Social [Internet]. www.insst.es. Disponible en:
https://www.insst.es/documents/94886/191012/NTP+489+Violencia+en+el+lugar+de+trabajo.pdf/2ffefd
10-d646-4592-8dae-488e67d9db23?version=1.0
3. NTP 926: Factores psicosociales: metodología de evaluación. Instituto Nacional de Seguridad y Salud
en el Trabajo, Ministerio de Trabajo y Economía Social [Internet]. www.insst.es. Disponible en:
https://www.insst.es/documents/94886/326879/926w.pdf/cdecbd91-70e8-4cac-b353-9ea39340e699
4. Mayorca Yancán Iván Arturo, Lucena García Silvia, Cortés Martínez María Elena, Lucerna Méndez María
Ángeles. Violencia contra trabajadores sanitarios en un hospital de Andalucia: Por qué no se registran las
agresiones? Med. segur. trab. [Internet]. 2013 Junio [citado 2022 Feb 28]; 59(231): 235-258.
Disponible en:
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0465-546X2013000200005&lng=en.
5. Gestión riesgos psicosociales relacionados con el trabajo durante la pandemia COVID -19. Organización
Internacional del trabajo [Internet]. www.ilo.org. 2020. Disponible en:
https://www.ilo.org/global/topics/safety-and-health-at-work/resources-
library/publications/WCMS_763314/lang--es/index.ht.
6. Bibliografía:](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-9-320.jpg)








![Bibliografía
• Broaddus E. Las perspectivas de los trabajadores sobre la accesibilidad a los recursos públicos para el tratamiento de depresión y
ansiedad en la actualidad en el Área Metropolitana de Buenos Aires: Estudio cualitativo de tipo exploratorio-descriptivo. 2018 [citado
el 18 de enero de 2022]; Disponible en: https://digitalcollections. sit.edu/isp_collection/2949
• Restrepo O Diego A., Jaramillo E Juan C. Concepciones de salud mental en el campo de la salud pública. Fac.Rev. Nac. Salud
Publica. 2012; 30(2): 202-211. [citado el 20 de enero de 2022] Disponible
en: http://www.scielo.org.co/scielo.php?script=sci_arttext &pid=S0120-386X2012000200009&lng=en
• Nacional De Salud S, Latorre MA, Fernando J, Montalvo M, Félix M, García M, et al. Salud mental en datos: prevalencia de los
problemas de salud y consumo de psicofármacos y fármacos relacionados a partir de los registros clínicos de atención primaria Base
de Datos Clínicos de Atención Primaria-BDCAP. Gob.es. 2020 [citado el 20 de enero de 2022].
Disponible en:https://www.sanidad.gob.es/estadEstudios/estadisticas/estadisticas/ estMinisterio /SIAP/Salud_mental_datos.pdf
• Pérula-de Torres LA, el grupo colaborador del estudio MINDUUDD, Atalaya JCV-M, García-Campayo J, Roldán-Villalobos A, Magallón-
Botaya R, et al. Ensayo clínico controlado que compara la eficacia de un programa de 4 sesiones de mindfulness y autocompasión
versus un programa de 8 sesiones para reducir el estrés laboral y el agotamiento en médicos y enfermeras de medicina familiar y
comunitaria: protocolo de estudio MINDUUDD. BMC Fam Pract. 2019;20(1). [citado el 25 de enero de 2022] Disponible
en: http://dx.doi.org/10.1186/s12875-019-0913-z
• Organización Mundial de la Salud. Salud mental: fortaleciendo nuestra respuesta. Ginebra: who.int; 2018. [citado el 21 de enero de
2022] Disponible en: https://www. who.int/news-room/fact-sheets/detail/mental-health-strengthening-our-response.
• Prevención de Riesgos Laborales: Depresión y Salud Mental [Internet]. Geseme . 2022 [citado 21 enero 2022]. Disponible
en: https://geseme.com/prevencion-de-riesgos-laborales-depresion-y-salud-mental/
• Plata Guarneros, Mariana, Flores Cabrera, Leticia, Curiel Hernández, Octavio, Juárez Ocaña, José Ricardo, Rosas Barrientos, José
Vicente, Depresión y ansiedad en la residencia médica. Revista de Especialidades Médico-Quirúrgicas. 2011;16(3):157-162. [citado el
18 de enero febrero de 2022] Disponible en: https://www.redalyc. org/articulo.oa?id=47320726006.
• Lobo A, Camorro L, Luque A et al. Validación de las versiones en español de la montgomery Anxiety Rating Scale para la evaluación
de la depresión y de la ansiedad. Medicina clínica. 2002. 118(13): 493-9.
• George D., Mallery P. (2003). SPSS for Windows step by step: A simple guide and reference. 11.0 update (4th ed.). Boston: Allyn &
Bacon.](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-18-320.jpg)



















![BIBLIOGRAFÍA
1. Recuperando las coberturas vacunales perdidas en la pandemia de COVID-19 |
Vacunas [Internet]. www.elsevier.es. Available from: https://www.elsevier.es/es-
revista-vacunas-72-avance-resumen-recuperando-coberturas-vacunales-
perdidas-pandemia-S1576988720300352
2. Antón F, Richart MJ, Serrano S, Martínez AM, Pruteanu DF. Estrategias para
mejorar la cobertura de la vacunación antigripal en Atención Primaria.
SEMERGEN - Medicina de Familia. 2016 Apr;42(3):147–51.
3. Vacunación en población adulta Ponencia de Programa y Registro de
Vacunaciones [Internet]. 2018 [cited 2022 Feb 27]. Available from:
https://www.sanidad.gob.es/profesionales/saludPublica/prevPromocion/vacuna
ciones/programasDeVacunacion/docs/Vacunacion_poblacion_adulta.pdf
4. Murcia C de SR de. Murciasalud. Calendario de vacunación recomendado para
adultos [Internet]. www.murciasalud.es. [cited 2022 Feb 27]. Available from:
http://www.murciasalud.es/pagina.php?id=594
5. Adaptar al envejecimiento de la población al lugar de trabajo [Internet].
www.ilo.org. 2011. Available from:
https://www.ilo.org/global/publications/world-of-work-
magazine/articles/WCMS_181879/lang--es/index.htm](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-38-320.jpg)




![• 1. Denis Camargo D. Varicose veins and occupational health: symptoms, treatment and prevention.
Rev Bras Med Trab [Internet]. 2019 [Consultado 10 Febero2022]; 17(4):589-93. Disponible en:
https://pubmed.ncbi.nlm.nih.gov/
• 2. Cires-Drouet RS, Fangyang L, Rosenberger S, Startzel M, Kidwell M, Yokemick J, McDonald T, Carlin
M, Sharma J, Sorkin JD, Lal BK. High prevalence of chronic venous disease among health care workers
in the United States. J Vasc Surg Venous Lymphat Disord [Internet]. 2020 [Consultado 20
Febero2022];8(2):224-230. Disponible en: doi: 10.1016/j.jvsv.2019.10.017.
• 3. Astudillo P, Eurgencios H, Jou A, Solar D. Insuficiencia venosa crónica en trabajadores sin factores
de riesgo que permanecen horas prolongadas en bipedestación. Med Segur Trab [Internet]. 2016
[Consultado 12 Febero2022]; 62 (243) 141-156. Disponible en:
http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0465- 546X2016000200006&lng=es.
• 4. Vázquez I; Acevedo M. Prevalencia de insuficiencia venosa periférica en el personal de enfermería.
Enfermería Universitaria [Internet]. 2016 [Consultado 15 Febero2022]; 13(3):166---170. Disponible
en: https://doi.org/10.1016/j.reu.2016.05.003.](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-43-320.jpg)
![• 5. Molina Carrillo R, Rozas Martín JM. Revisión bibliográfica de las recomendaciones de las Guías de
Práctica Clínica para la prescripción de Medias de Compresión Médica. Rev. enferm. vasc. [Internet].
15 de julio de 2020 [consultado 12 de febrero de 2022]; 3(6):22- 29. Disponible en:
https://www.revistaevascular.es/index.php/revistaenfermeriavascular/article/view/81
• 6. Hons-Romero E; Romero-Collado, A. Conjunto Mínimo Básico de Datos para la prevención,
diagnóstico y tratamiento de la Insuficiencia Venosa Crónica. Serie Documentos de Posicionamiento
GNEAUPP nº15. Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas
Crónicas. Logroño. 2018.
• 7. Conde E; Serra N; de la Cueva P. Principios teórico-prácticos de la terapia compresiva para el
tratamiento y prevención de la úlcera venosa. Actas Dermosifiliogr [Internet]. 2020 [consultado 13
de febrero de 2022]; 111(10):829---834.
• 8. Garcia MG, Roman MG, Davila A, Martin BJ. Comparison of Physiological Effects Induced by Two
Compression Stockings and Regular Socks During Prolonged Standing Work. Hum Factors [Internet].
2021 [consultado 13 de febrero de 2022] Jun 2;187208211022126. Disponible en:
https://doi.org/10.1177/00187208211022126.
• 9. Knight Nee Shingler SL, Robertson L, Stewart M. Graduated compression stockings for the initial
treatment of varicose veins in people without venous ulceration. Cochrane Database Syst Rev
[Internet]. 2021 [consultado 15 de febrero de 2022] Jul 16;7(7):CD008819. Disponible en: doi:
10.1002/14651858.CD008819.pub4.](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-44-320.jpg)






![BIBLIOGRAFÍA
-Vandersmissen GJM, Godderis L. Evaluation of the Finnish Diabetes Risk Score (FINDRISC)
for diabetes screening in occupational health care. Int J Occup Med Environ Health [Internet].
2015 [citado el 21 de febrero de 2022];28(3):587–91. Disponible en:
https://pubmed.ncbi.nlm.nih.gov/26190733/
-Viitasalo K, Lindström J, Hemiö K, Puttonen S, Koho A, Härmä M, et al. Occupational health
care identifies risk for type 2 diabetes and cardiovascular disease. Prim Care Diabetes
[Internet]. 2012 [citado el 21 de febrero de 2022];6(2):95–102. Disponible en:
https://pubmed.ncbi.nlm.nih.gov/22306176/
- GybergV, Hasson D,Tuomilehto J, Rydén L. Measuring risk online--feasibility of using
FINDRISC in an online workplace survey. Prim Care Diabetes [Internet]. 2012 [citado el 21 de
febrero de 2022];6(2):103–7. Disponible en: https://pubmed.ncbi.nlm.nih.gov/22261412/
- Estrategia en Diabetes del Sistema Nacional de Salud [Internet]. Gob.es. [citado el 21 de
febrero de 2022]. Disponible en:
https://www.sanidad.gob.es/organizacion/sns/planCalidadSNS/pdf/excelencia/cuidadospaliat
ivos-diabetes/DIABETES/Estrategia_en_diabetes_del_SNS_Accesible.pdf](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-51-320.jpg)









![CONCLUSIONES
La experiencia en llevar a cabo un plan de cuidados enfermeros específicos a esta trabajadora, según el tratamiento enfermero, permitió la posibilidad de ejercer
nuestra disciplina con un rigor metodológico en los procedimientos, intervenciones, seguimientos y valoraciones. Según las taxonomías empleadas por la NANDA,
NIC, NOC, los resultados obtenidos con las intervenciones fueron favorables para la trabajadora aquí tratada.
Se debería trabajar más en los planes de cuidados, ya que estos nos permiten trabajar de una manera multidisciplinar a todos los enfermeros de todos los servicios,
tanto con los pacientes como con nuestros trabajadores.
BIBLIOGRAFÍA
1. Martínez Chamorro E, Díez Tascón A, Ibáñez Sanz L, Ossaba Vélez S, Borruel Nacenta S. Diagnóstico radiológico del paciente con
COVID-19. Radiol (Engl Ed) [Internet]. 2021 [citado el 10 de marzo de 2022];63(1):56–73. Disponible en:
https://www.elsevier.es/es-revista-radiologia-119-avance-resumen-diagnostico-radiologico-del-paciente-con-S003383382030165X
2. Maier HJ, Bickerton E, Britton P, editores. Coronaviruses: Methods and Protocols. New York, NY: Humana Press; 2016. Disponible en :
https://www.who.int/es/emergencies/diseases/novel-coronavirus-2019
3. NNNConsult [Internet]. Nnnconsult.com. [citado el 10 de marzo de 2022]. Disponible en: https://www.nnnconsult.com/](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-61-320.jpg)
















![BIBLIOGRAFÍA
1. Observatorio Español de las Drogas y las Adicciones. Informe 2021. Alcohol, tabaco y drogas ilegales en España. Madrid: Ministerio de Sanidad. Delegación del Gobierno para el Plan Nacional sobre Drogas; 2021. 243 p.
2. Campo Arias A. Dependencia de nicotina. Aproximación a su manejo farmacológico. Rev. colomb. psiquiatr. [Internet]. 2002 Mar [citado 2021 Oct 05]; 31(1):67-72. Disponible en:
http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0034-74502002000 100006&lng=es.
3. De Granda-Orivea JI, Pascual-Lledó JF, Asensio-Sánchez S, Solano-Reina S, García-Rueda M, Martínez-Muñiz MA, Lázaro-Asegurado L, Bujulbasich D, Pendino R, Luhning S, Cienfuegos-Agustín I, Jiménez-Ruiz CA. ¿Existe asociación
entre el grado de dependencia por la nicotina y la motivación para dejar de fumar? Arch. Bronconeumol. 2019; 55(3): 139–145.
4. Rodríguez Puente LA, Alonso Castillo BA, Alonso Castillo MM, Alonso Castillo MT, Armendáriz García NA, Oliva Rodríguez NN. Consumo de alcohol y tabaco en adolescentes. Rev Elec Sal Ment Drog. 2016; 12(4): 200-206.
5. Instituto Nacional de Estadística (INE) [sede Web]. Madrid: INE.es; 2021 [actualizada en 2021; acceso 5 de diciembre de 2021]. Disponible en: http://www.ine.es/welcome.shtml.
6. Ministerio de Sanidad, Servicios Sociales e Igualdad. Muertes atribuibles al consumo de tabaco en España, 2000-2014. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad. Gobierno de España; 2016.
7. Becoña, E (Coordinador). Dependencia del tabaco. Manual de casos clínicos. Madrid: Sociedad Española de Psicología Clínica, Legal y Forense; 2010.
8. Martín Ruiz A, Rodríguez Gómez I, Rubio C, Revert C, Hardisson A. Efectos tóxicos del tabaco. Rev. Toxicol. 2004; 21(2-3): 64-71.
9. American Psychiatric Association. Diagnostic and Statistical Manual for Mental Disorders. 4ª ed. Washington: American Psychiatric Association; 2000.
10. Heatherton TF, Kozlowski LT, Frecker RC, Fagerström KO. The Fagerström Test for Nicotine Dependence: A revision of the Fagerström Tolerance Questionnaire. British Journal of Addictions. 1991; 86: 1119-1127.
11. Shiffman S, Waters AJ, Hickcox M. The Nicotine Dependence Syndrome Scale: A multidimensional measure of nicotine dependence. Nicotine & Tobacco Research. 2004; 6: 327- 348.
12. Jiménez-Ruiz CA, Fagerström, KO. ¿Hacemos bien el test de Fagerström? Prevención de tabaquismo. 2003; 5(3): 161-162.
13. Pedro JM, Brito M, Barros H. Tobacco consumption and nicotine dependence in Bengo Province, Angola: A community-based survey. PloS one. 2017; 12(11).
14. Oliveira RM, Santos J, Furegato A. Tobacco addiction in the psychiatric population and in the general population. Rev Lat Am Enfermagem. 2017; 25.
15. Trenc Español P, López F, Clemente Jiménez ML, Rubio Aranda E, García Forcén L, Pérez Calvo JI. Análisis de la historia de fumador en la dependencia nicotínica. Rev Atalaya Med. 2018; 14: 5-14.
16. Organización Mundial de la Salud (OMS) [sede Web]. Ginebra: OMS; 2021 [actualizada en 2021; acceso 20 de diciembre de 2021]. Disponible en: http://www.who.int/es/.
17. Samet Jonathan M. Los riesgos del tabaquismo activo y pasivo. Sal Publ Méx. 2002: 44(1): 144-160.
18. Estilos de Vida Saludable. Ministerio Sanidad, Servicios Sociales e Igualdad [sede Web]. Madrid: msssi.gob.es; 2021 [actualizada en 2021; acceso 21 de diciembre de 2021]. Disponible en:
http://www.estilosdevidasaludable.msssi.gob.es/.
19. George D., Mallery P. (2003). SPSS for Windows step by step: A simple guide and reference. 11.0 update (4th ed.). Boston: Allyn & Bacon.
20. George D., Mallery P. (2003). SPSS for Windows step by step: A simple guide and reference. 11.0 update (4th ed.). Boston: Allyn & Bacon.](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-79-320.jpg)




![Bibliografía
1) Wikipedia. Salud Laboral. (Citado el 16 de enero 2013) https://es.wikipedia.org/wiki/Seguridad_y_salud_laboral
1) Manuel Bestratén, Olga Nadal. INSHT.NTP 484 y 485: Documentación del sistema de prevención de riesgos laborales
1) Enciclopedia de Salud y Seguridad en el Trabajo (on line). 4ta ed. Ginebra: OIT, 1998. (Citado el 28 de Diciembre 2012) Disponible en World Wide
Web:
http://www.insht.es/portal/site/Insht/menuitem.1f1a3bc79ab34c578c2e8884060961ca/?vgnextoid=a981ceffc39a5110VgnVCM100000dc0ca8c
0RCRD&vgnextchannel=9f164a7f8a651110VgnVCM100000dc0ca8c0RCRD
2) RD 843/2011 artículos 3, 6, 7, 8 y 9
1) RD 39/97 artículo 20
1) Ley 31/1995 artículo 31.3
1) R.D. 39/1997 artículos 20 y 37.3
1) Ley 31/1995 artículo 23
1) RD 39/97 art. 20.2
Title Year Author Keywords
2021
2021
2020
Resilience as a protective factor of chronic stress in teachers. [La resiliencia como factor protector del estrés crónico en docentes] 2019
2018
2018
2018
2017
Predictors of burnout syndrome in psychologists [Preditores da Síndrome de Burnout em psicólogos] 2017
The content v
alidity requires to assess not only the clarity and relev
ance of the items, but also the substantial content. [Validez sustantiv
a
en el marco de la v
alidez de contenido: Aplicación en la escala de Carga de Trabajo.]
Content validity; Psychosocial factors; Substantive
v
alidity; Work; Workload
Effectiv
eness of the BNT162b2 mRNA Cov
id-19 v
accine in Spanish healthcare workers [Impacto de la v
acuna BNT162b2 de mRNA frente a
COVID-19 en personal sanitario español]
COVID; Healthcare workers; SARS-COV2;
Vaccine
High prev
alence of asymptomatic COVID-19 in hemodialysis. Daily learning during first month of COVID-19 pandemic [Alta prev
alencia de
COVID-19 asintomático en hemodiálisis. Aprendiendo día a día el primer mes de pandemia de COVID-19]
COVID-19; Hemodialysis; Pandemic; SARS-CoV-
2; Screening
Burnout syndrome; Chronic stress; Emotional
intelligence; Occupational health; Resilience
Characterization of factors related to the application for and approval of pensions due to common diseases among the colombian working
population, 2006-2011 [Caracterización de factores relacionados con la reclamación y aprobación de pensiones de inv
alidez por enfermedad
común en población trabajadora colombiana entre 2006-2011]
Disability; Disability evaluation; Disabled persons;
Insurance; Pension; Statistics on Sequelae and
Disability
Proposed indicators for occupational health surveillance in Latin America and the Caribbean [Propuesta de indicadores para la v
igilancia de
la salud ocupacional en América Latina y el Caribe]
Epidemiological monitoring; Health status
indicators; Information systems; Occupational
health
Labor conditions, risk and health of forestry workers in Misiones, Corrientes and Entre Ríos (Argentina), 2010-2014 [Condiciones laborales,
riesgo y salud de los trabajadores forestales de Misiones, Corrientes y Entre Ríos (Argentina), 2010-2014]
Argentina; Argentina; Condiciones de trabajo;
Forestación; Forestry; Occupational health; Salud
laboral; Working conditions
Psychosocial risks and professional integration of foreign physicians: A study on conflict management in Chile [Riesgos psicosociales e
integración profesional de médicos extranjeros: Un estudio sobre el manejo del conflicto en Chile]
Acculturation; Communication; Emigrants and
immigrants; Mental health; Occupational health
Burnout; Burnout syndrome; Occupational health;
Professional; Psychologists](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-84-320.jpg)













![REFERENCIAS BIBLIOGRÁFICAS
• 1. Real Decreto 450/2005, de 22 de abril, sobre especialidades de Enfermería (Boletín Oficial
del Estado, número 108, de 6 de mayo de 2005)
• 2. Meneses Monroy. Impartición de una asignatura de salud laboral en una escuela
universitaria de enfermería. Med. segur. trab. [Internet]. 2007 Sep [cited 2022 Feb 16] ; 53(
208 ): 21-26. Available from: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0465-
546X2007000300004&lng=en.
• 3. Romero Saldaña M, Moreno Pimentel AG, Santos Posada A. Enfermería del Trabajo:
competencia y experiencia para alcanzar la seguridad, la salud y el bienestar de la población
laboral. Enfer. Clin. 2019; 29(6): 376-380.](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-98-320.jpg)

















![BIBLIOGRAFÍA
1. Adesoye T, Mangurian C, Choo EK, Girgis C, Sabry-Elnaggar H, Linos E. Perceived Discrimination Experienced by Physician Mothers and Desired Workplace Changes: A Cross-sectional Survey. JAMA Intern Med [Internet]. 2017 Jul 1 [cited 2021
Dec 6];177(7):1033. Available from: /pmc/articles/PMC5818808/
2. Allen JA, Belay B, Perrine CG. Using mPINC data to measure breastfeeding support for hospital employees. J Hum Lact [Internet]. 2014 Feb 1 [cited 2021 Dec 2];30(1):97–101. Available from: https://pubmed.ncbi.nlm.nih.gov/23860266/
3. Froh EB, Cascino A, Cerreta SK, Karsch EA, Kornberg LF, Lilley JE, et al. Status of Legislative Efforts to Promote and Protect Breastfeeding and the Provision of Human Milk for Women Returning to Work in the First Postpartum Year. Breastfeed
Med [Internet]. 2018 Sep 12 [cited 2022 Feb 11];13(7):506–9. Available from: https://www.liebertpub.com/doi/abs/10.1089/bfm.2018.0092
4. Juengst SB, Royston A, Huang I, Wright B. Family Leave and Return-to-Work Experiences of Physician Mothers. JAMA Netw open [Internet]. 2019 Oct 9 [cited 2021 Dec 6];2(10). Available from: https://pubmed.ncbi.nlm.nih.gov/31603485/
5. Lactancia materna en cifras: tasas de inicio y duración de la lactancia en España y en otros países | Asociación Española de Pediatría [Internet]. [cited 2021 Dec 5]. Available from: https://www.aeped.es/comite-nutricion-y-lactancia-
materna/lactancia-materna/documentos/lactancia-materna-en-cifras-tasas-inicio-y
6. Melnitchouk N, Scully RE, Davids JS. Barriers to Breastfeeding for US Physicians Who Are Mothers. JAMA Intern Med [Internet]. 2018 Aug 1 [cited 2022 Feb 11];178(8):1130–2. Available from: https://pubmed.ncbi.nlm.nih.gov/29554184/
7. NTP 664. Lactancia materna y vuelta al trabajo [Internet]. [cited 2022 Feb 11] . Available from: https://www.insst.es/documents/94886/326775/ntp_664.pdf/e2a0a079-
1f4d-4c39-a95c-5c8770017057
8. Primaria A. Lactancia materna: competencia básica de los profesionales sanitarios de atención primaria. Atención Primaria [Internet]. 2019 [cited 2021 Dec 6];51(1):47–9. Available from: www.elsevier.es/ap
9. Objetivos y metas de desarrollo sostenible - Desarrollo Sostenible [Internet]. [cited 2022 Feb 11]. Available from: https://www.un.org/sustainabledevelopment/es/objetivos-de-desarrollo-sostenible/
10. Ramiro González MD, Ortiz Marrón H, Arana Cañedo-Argüelles C, Esparza Olcina MJ, Cortés Rico O, Terol Claramonte M, et al. Prevalence of breastfeeding and factors associated with the start and duration of exclusive breastfeeding in the
Community of Madrid among participants in the ELOIN. An Pediatría (English Ed. 2018 Jul 1;89(1):32–43.
11. Willoughby K, Julien M, Zendel BR, Curran V. National survey of Canadian residents and program directors regarding parental leave during residency. Can Med Educ J [Internet]. 2020 May 23 [cited 2022 Feb 11];11(5). Available from:
https://pubmed.ncbi.nlm.nih.gov/33062087/](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-118-320.jpg)









![BIBLIOGRAFÍA
1. Matía P., Lecumberri E., Calle A. Nutrición y síndrome metabólico. Rev Esp Salud Publica vol81 no5 Madrid .
2. International Diabetes Federation. The IDF consensus worlwide definition on the methabolic syndrome. Disponible en: www.idf.org
3. De Pablos P.L., Martínez F. Significado clínico de la obesidad abdominal. Endocrinol Nutr. :265-71.
4. Instituto Nacional de Estadistica. Encuesta Nacional de Salud 2011-2012. Disponible en:
http://www.msssi.gob.es/estadEstudios/estadisticas/encuestaNacional/encuestaNac2011/NotaTecnica2011-12.pdf
5. Lizarzaburu J.C. Síndrome metabólico: concepto y aplicación práctica. Anales de la Facultad de Medicina. octubre de 2013;74(4):315-20.
6. Organización Mundial de la Salud. Obesidad y sobrepeso. Datos y cifras. [Internet]. World Health Organization. Disponible en: http://www.who.int/es/news-
room/fact-sheets/detail/obesity-and-overweight
7. Eguilaz M., Batlle M., San-Cristóbal R, Navas S., Martínez J. Cambios alimentarios y de estilo de vida como estrategia en la prevención del síndrome metabólico
y la diabetes mellitus tipo 2: hitos y perspectivas. Anales del Sistema Sanitario de Navarra. 31 de agosto de 2016;39(2):269-89.
8. Civeira F, Pérez M., Baila L. Síndrome metabólico: concepto, epidemiología, etiopatogenia y complicaciones. Medicine - Programa de Formación Médica
Continuada Acreditado. 1 de octubre de 2013;11(40):2402-9.
9. PREDIMED. Prevención con dieta mediterránea. Disponible en: http://www.predimed.es/
10. The Diabetes Prevention Program (DPP). Diabetes Care. diciembre de 2002;25(12):2165-71.
11. Arteaga A. El Índice glicémico: Una controversia actual. Nutrición Hospitalaria. mayo de 2006;21:55-60.
12. Arteaga A., Pollak F., Robres L., Velasco N. Características clínicas y metabólicas de los estados de intolerancia a la glucosa y glicemia de ayuno alteradas.
Revista médica de Chile. febrero de 2009;137(2):193-9.
13. Ballesteros M., Valenzuela C. Ácidos grasos trans: un análisis del efecto de su consumo en la salud humana, regulación del contenido en alimentos y
alternativas para disminuirlos. Nutrición Hospitalaria. febrero de 2012;27(1):54-64.
14. Asociacion Nacional de Cardiólogos de México. Consenso Mexicano sobre el Tratamiento Integral del Síndrome Metabólico.
15. Garza B., Ferreira I., del Río A. Prevención y tratamiento del síndrome metabólico. Rev Esp Cardiol. 3 de diciembre de 2005;5(Supl.D):46-52.
16. González E. Obesidad: análisis etiopatogénico y fisiopatológico. Endocrinol Nutr. :17-24.](https://image.slidesharecdn.com/comunicacionesposter46-60-220323195305/85/COMUNICACIONES-POSTER-46-60-pdf-128-320.jpg)