Fisiología cardíaca: Las fases del ciclo cardíaco
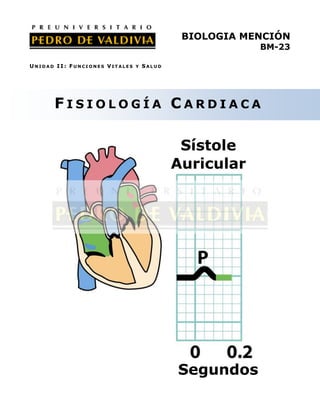
- 1. BIOLOGIA MENCIÓN BM-23 UNIDAD II: FUNCIONES VITALES Y SALUD FISIOLOGÍA CARDIACA Sístole Auricular Segundos
- 2. INTRODUCCIÓN El corazón es un órgano que en el curso de la evolución de los vertebrados ha experimentado variación en el número de cámaras, conteniendo una o dos aurículas, cámaras que reciben sangre proveniente de los tejidos y uno o dos ventrículos, los cuales bombean sangre hacia las arterias. En aves y mamíferos, la pared de los ventrículos es completa, impidiendo la mezcla de sangre oxigenada y desoxigenada. La separación completa de las mitades derecha e izquierda, exige que la sangre pase dos veces al circular por el cuerpo. Esto hace posible mantener presiones sanguíneas elevadas y suministrar a los tejidos los materiales de forma rápida y eficiente. En estos organismos la sangre contiene más oxígeno por unidad de volumen y su velocidad de circulación es mayor, ya que los tejidos reciben gran oxigenación permitiendo que estos organismos puedan mantener una alta tasa metabólica y una temperatura corporal regular, independiente de la temperatura ambiental. 1. ANATOMÍA CARDÍACA El corazón humano es un órgano cónico relativamente pequeño, de tamaño casi igual al puño de la persona, con una masa promedio de 250 g. Está formado por tres capas; una externa llamada Epicardio, una capa media; gruesa y contráctil denominada Miocardio; la que constituye la musculatura cardíaca, y el Endocardio, delicado epitelio que se encuentra en contacto directo con la sangre y se continúa con el endotelio de los vasos sanguíneos. Interiormente, el corazón está dividido en dos partes: el lado derecho e izquierdo. La división anatómica y funcional está constituida por el tabique central. Tanto en el lado derecho como en el izquierdo hay una cavidad superior (aurícula) que recibe la sangre proveniente de las venas, y una cavidad inferior (ventrículo), por donde la sangre es eyectada hacia las arterias. Para “asegurarse” que la sangre fluya en una sola dirección, los ventrículos (derecho e izquierdo) tienen una válvula en sus entradas (válvulas aurículo-ventriculares) y otra en sus salidas (válvulas semilunares o sigmoideas) Figura 1. Figura 1. Anatomía del corazón humano. 2
- 3. 2. FISIOLOGÍA CARDÍACA CICLO CARDÍACO Dado que los latidos cardíacos se suceden de forma automática durante toda la vida, podemos conocer gran parte de la fisiología cardíaca comprendiendo en qué consiste el ciclo cardíaco, es decir, todos los acontecimientos asociados a un latido. En cada ciclo cardíaco se producen cambios de presión cuando las aurículas y los ventrículos se contraen y se relajan de forma sucesiva y la sangre fluye desde áreas de mayor presión sanguínea a áreas de menor presión. Cuando una cámara del corazón se contrae, la presión del líquido en su interior aumenta. Sin embargo, cada ventrículo expulsa el mismo volumen de sangre por latido, y el mismo patrón es aplicable para las cámaras de bombeo. En un ciclo cardíaco normal, las dos aurículas se contraen mientras que los dos ventrículos se relajan, así mismo, mientras se contraen los dos ventrículos, las dos aurículas se relajan. El término sístole, hace referencia a la fase de contracción, y diástole a la fase de relajación. Un ciclo cardíaco consta de una sístole y una diástole de ambas aurículas y una sístole y una diástole de ambos ventrículos. FASES DEL CICLO CARDÍACO Para los propósitos de nuestro estudio dividiremos el ciclo cardíaco de un adulto en reposo en tres fases principales (Figura 2). 1. Período de relajación. Al final de un latido, cuando los ventrículos comienzan a relajarse, las cuatro cámaras están en diástole. Esto es el inicio de la relajación o período inactivo. La repolarización de las fibras musculares ventriculares inicia la relajación. A medida que se relajan los ventrículos la presión en el interior de las cámaras disminuye, y la sangre comienza a entrar desde la arteria pulmonar y la aorta en dirección retrógrada hacia los ventrículos. Sin embargo, a medida que la sangre se acumula en las válvulas semilunares estas se cierran. Con el cierre de las válvulas semilunares se produce un breve intervalo en el que el volumen ventricular de sangre no varía debido a que las válvulas semilunares y aurículo-ventriculares están cerradas. Este período recibe el nombre de relajación isovolumétrica. A medida que los ventrículos continúan relajándose el espacio en su interior se expande, y la presión desciende rápidamente. Cuando la presión ventricular cae por debajo de la presión auricular, las válvulas aurículo-ventriculares se abren y se inicia el llenado ventricular. 2. Llenado ventricular. La mayor parte del llenado ventricular tiene lugar justo después de que se abren las válvulas aurículo-ventriculares. La sangre que había estado acumulándose en las aurículas mientras los ventrículos se contraían ahora fluye al interior de los ventrículos. La actividad del nódulo Sinoauricular origina la despolarización auricular, y marca el final del período inactivo. La sístole auricular tiene lugar en el último tercio del período de llenado ventricular y es responsable de los últimos 30 ml de sangre que entran en los ventrículos. Al final de la diástole ventricular existen aproximadamente 130 ml de sangre en cada ventrículo. Dado que la sístole ventricular contribuye solo con el 20 al 30% del volumen total de sangre de los ventrículos, la contracción auricular no es absolutamente necesaria para conseguir un flujo sanguíneo suficiente a frecuencias cardíacas normales. Durante el período de llenado ventricular las válvulas aurículo-ventriculares están abiertas y las semilunares cerradas. 3. Sístole (contracción) ventricular. Hacia el final de la sístole auricular, el impulso procedente del nódulo sinoauricular a través del nódulo aurículoventricular, causa la despolarización de éstos. Este hecho se representa en el ECG por el complejo QRS. A continuación comienza la contracción ventricular y la sangre es impulsada hacia arriba contra las válvulas aurículo-ventriculares cerrándolas. Durante aproximadamente 0,05 seg. las cuatro válvulas están cerradas de nuevo. Este período recibe el nombre de contracción 3
- 4. isovolumétrica. Durante este tiempo, las fibras musculares cardíacas están en contracción y ejerciendo fuerza, pero no se están acortando ya que es muy difícil comprimir cualquier líquido, incluida la sangre. De esta forma, la contracción muscular es isométrica (igual longitud). Además, dado que no existe vía de escape para la sangre, el volumen ventricular continúa siendo el mismo (isovolumétrico). A medida que continúa la contracción ventricular, la presión en el interior de las cámaras aumenta rápidamente. Cuando la presión en el ventrículo izquierdo supera la presión aórtica (aproximadamente 80 mm Hg) y la presión en el ventrículo derecho se eleva por encima de la presión en la arteria pulmonar (15 a 20 mm Hg), se abren las dos válvulas semilunares y comienza la eyección de sangre del corazón, hasta que los ventrículos comienzan a relajarse. A continuación, las válvulas semilunares se cierran y se inicia otro período de relajación. El volumen de sangre que permanece en el corazón después de la sístole es de aproximadamente 60 ml. Como se mencionó anteriormente, las diferentes presiones desarrolladas por los dos ventrículos son un reflejo de los diferentes grosores de sus paredes. Durante la contracción la presión en el ventrículo izquierdo se eleva hasta 120 mm Hg, mientras que la presión en el ventrículo derecho asciende hasta 30 mm Hg. En reposo el volumen sistólico, es decir, el volumen eyectado por cada ventrículo en cada latido, es de unos 70 ml. Esta cantidad es aproximadamente la mitad del volumen total del ventrículo al final de la diástole; durante la eyección el volumen ventricular desciende desde unos 130 ml a 60 ml (Figura 2). Figura 2. Circulación cardíaca y estructuras involucradas. 4
- 5. SECUENCIA DE LA SÍSTOLE Y LA DIÁSTOLE Dado que la frecuencia cardíaca (FC) en reposo es de aproximadamente 75 latidos por minuto, cada ciclo cardíaco dura unos 0,8 seg. Durante los primeros 0,4 seg. del ciclo, el período de relajación, las cuatro cámaras están en diástole. Durante los siguientes 0,1 seg. las aurículas se contraen, pero los ventrículos están todavía relajados. Las válvulas aurículo- ventriculares están abiertas y las semilunares cerradas. Durante los siguientes 0,3 seg. las aurículas se relajan y los ventrículos se contraen. En la primera parte de este período todas las válvulas están cerradas; durante la segunda parte, las válvulas semilunares están abiertas. Por consiguiente, en un ciclo completo las aurículas están en sístole 0,1 seg. y en diástole 0,7 seg.; los ventrículos están en sístole 0,3 seg. y en diástole 0,5 seg. Los siguientes 0,1 seg. de la diástole ventricular coinciden en el tiempo con la sístole auricular. En la primera parte del período de relajación todas las válvulas están cerradas; durante la última parte, las válvulas aurículoventriculares están abiertas y la sangre comienza a entrar en los ventrículos (Figura 3). Cuanto mayor es la velocidad de contracción del corazón, menor es el período de relajación. Sístole auricular; Válvulas semilunares diástole cerradas ventricular 0.1 sec Válvulas semilunares Válvulas abiertas AV 0.3 sec abiertas 0.4 sec Diástole auricular y ventricular Válvulas AV cerradas Sístole ventricular; diástole auricular Figura 3. Secuencia de la sístole (contracción) y la diástole (relajación) en el ciclo cardíaco. 5
- 6. RUIDOS CARDÍACOS El acto de escuchar los sonidos del interior del cuerpo recibe el nombre de auscultación, y se suele realizar con un fonendoscopio. El ruido del latido cardíaco se debe principalmente a la turbulencia sanguínea causada por el cierre de las válvulas cardíacas. Durante cada ciclo cardíaco se generan dos ruidos cardíacos. El primer ruido, que puede describirse como un sonido Lub, es causado por el cierre de las válvulas aurículo-ventriculares justo después de que se inicia la sístole ventricular. El segundo ruido, puede describirse como Dub y es causado por la turbulencia sanguínea asociada al cierre de las válvulas semilunares al inicio de la diástole ventricular. ACTIVIDAD ELÉCTRICA Y ELECTROCARDIOGRAMA El corazón presenta contracciones rítmicas; el latido cardíaco. En este latido, todos los miocitos responden a los estímulos nerviosos. El estímulo que origina la contracción cardíaca se origina en células nerviosas especializadas del propio músculo cardíaco; el nódulo sino auricular (SA), o marcapasos. Los impulsos que genera este sitio del corazón, ubicado en la aurícula derecha, se extienden desde el marcapasos a ambas aurículas en forma simultánea, por lo que las dos cámaras superiores se contraen al mismo tiempo. Cuando el impulso eléctrico alcanza al nódulo aurículo-ventricular (AV), ubicado entre las aurículas y los ventrículos, sus fibras de conducción lo transmiten al haz de His, y de ahí hasta la red de Purkinje, lo que asegura que ambos ventrículos se contraigan simultáneamente. Dado que las fibras del nódulo aurículo-ventricular conducen el estímulo con relativa lentitud, los ventrículos no se contraen, sino hasta que se ha completado un “latido” auricular. A esta capacidad de generar su propia contracción se le conoce con el nombre de Automatismo Cardíaco, debido a la presencia de tejidos nerviosos especializados en la generación y propagación de la contracción del miocardio. Diversos neurotransmisores y hormonas pueden acelerar o desacelerar la frecuencia del latido cardíaco que fijan las fibras del nodo SA. Por ejemplo, en reposo el sistema parasimpático libera acetilcolina, que desacelera el nodo SA hasta unos 75 potenciales de acción por minuto (Figura 4). Nódulo sinoauricular (marcapasos) Red de Nódulo Purkinje aurículoventricular Haz de His Figura 4. Actividad Eléctrica del corazón. 6
- 7. Cuando los impulsos del sistema de conducción viajan a través del corazón y producen su contracción, se genera una corriente eléctrica en su superficie. Esta corriente se transmite a los fluidos corporales y desde allí, parte de ella alcanza la superficie del cuerpo. Esta corriente puede ser registrada en un electrocardiograma (ECG), examen que permite establecer la capacidad del corazón de iniciar y transmitir los impulsos. El ECG registra la actividad eléctrica del corazón, "mirada" desde distintos puntos del cuerpo. Su realización requiere colocar electrodos en diferentes puntos de la piel del paciente y toma alrededor de 15 minutos. No presenta riesgos ni produce molestias en el paciente. Es un examen que el cardiólogo solicita por lo general en todo paciente en quien se plantea la posibilidad de enfermedad cardíaca (Figura 5). Figura 5. El electrocardiograma (ECG) está dividido en ondas (P, QRS, y T), las cuales representan las diferentes fases del ciclo cardíaco. 7
- 8. PRINCIPALES INDICACIONES DE UN ECG Determinación inicial del ritmo cardíaco del paciente y pesquisa de arritmias (importante en pacientes que presentan pulsos extremadamente lentos o extremadamente rápidos) Diagnóstico de daño en el músculo cardíaco (Infarto) o de disminución de la irrigación del corazón (isquemias) a través del cambio en el tamaño y la configuración de las ondas del ECG. Evaluación de la hipertrofia de cavidades cardíacas (puede ser importante en pacientes hipertensos y otros). GASTO CARDÍACO En cada latido, el corazón eyecta un determinado volumen de sangre. El volumen total de sangre bombeada por minuto se llama gasto cardíaco. Éste se relaciona con el volumen de sangre que el corazón es capaz de movilizar, por lo tanto, con la cantidad de energía química necesaria para realizar ese trabajo y con el consumo de oxígeno necesario para disponer de esa energía química. Un cambio del gasto cardíaco puede deberse a cambios de la frecuencia del latido, del volumen de eyección o a ambos frente a variaciones en las necesidades orgánicas de aporte sanguíneo a los tejidos; como por ejemplo, durante el ejercicio, por la acción nerviosa u hormonal. GASTO CARDIACO El gasto cardíaco (GC) es la cantidad de sangre expulsada por el ventrículo izquierdo (o el ventrículo derecho) en la aorta (o en el tronco pulmonar) GC = volumen sistólico x latidos por minuto. El volumen sistólico (VS) es la cantidad de sangre expulsada por un ventrículo durante cada sístole. El control nervioso del aparato cardiovascular procede del centro cardiovascular del bulbo raquídeo. Los impulsos simpáticos aumentan la frecuencia cardíaca y la fuerza de contracción; los impulsos parasimpáticos disminuyen la frecuencia cardíaca. La frecuencia cardíaca está influida por hormonas (adrenalina, noradrenalina, T 3 y T4) por iones (Na+, K+, Ca2+), la edad, el sexo, el estado físico y la temperatura. 8
- 9. PRESIÓN SANGUÍNEA La presión sanguínea se genera por la acción de bombeo del corazón y cambia con la frecuencia y la fuerza de contracción. La elasticidad de las paredes arteriales y la resistencia que el sistema opone al paso de la sangre son algunos de los factores que desempeñan también papeles importantes para determinar la presión sanguínea. En la siguiente figura se resumen los elementos involucrados en un alza de la presión. Volumen Frecuencia Viscosidad Diámetro de sistólico cardíaca de la sangre las arteriolas Gasto cardíaco por Resistencia minuto periférica Volumen de sangre que Volumen de sangre que entra en las arterias sale de las arterias por por minuto minuto, la salida arterial Volumen de sangre arterial Presión arterial Figura 6. Causas de un alza de la presión arterial. En la aorta y en las grandes arterias, sus paredes arteriales deben soportar grandes presiones y velocidades. En los capilares, en cambio, las presiones y velocidades son bajas, lo que permite que se equilibren las concentraciones de solutos entre el plasma y el espacio intersticial. Nótese en la figura 7 y tabla 1 la gran cantidad de sangre contenida en las venas. En condiciones como el ejercicio, esta cantidad puede disminuir e incrementarse el retorno venoso. Figura 7. Distribución de la sangre en el sistema cardiovascular. Cuando la sangre fluye a través del circuito vascular, su presión cae gradualmente como consecuencia de la amortiguación causada por el retroceso de las paredes arteriales elásticas, y por la resistencia de las arteriolas y capilares (tabla 1). La presión es más elevada en la aorta y en otras arterias sistémicas grandes, es mucho menor en las venas, y casi nula en la aurícula derecha. 9
- 10. Tabla 1. Volumen, presión y velocidad en los diferentes vasos sanguíneos. Presión Volumen Velocidad cm/s (mm Hg.) Aorta 100 100 40 Arterias 300 100-40 40-10 Arteriolas 50 40-30 10-0,1 Capilares 250 30-12 0,1 Vénulas 300 12-10 0,3 Venas 2.200 10-5 0,3-5 Vena cava 300 2 5-20 Las venas, con sus paredes delgadas y sus diámetros relativamente grandes, ofrecen poca resistencia al flujo sanguíneo, haciendo posible el movimiento de retorno de la sangre al corazón, a pesar de su baja presión. Las válvulas de las venas evitan el reflujo. El regreso de la sangre al corazón (retorno venoso) es intensificado por las contracciones de músculos esqueléticos. CIRCULACIÓN CORONARIA El músculo cardíaco, como cualquier otro órgano o tejido del cuerpo, necesita sangre rica en oxígeno para sobrevivir. El corazón recibe sangre por medio de su propio aparato vascular, denominado circulación coronaria que irriga los tejidos del corazón aportando nutrientes, oxígeno y, retirando los productos de degradación. La arteria aorta se ramifica en dos vasos sanguíneos coronarios principales, la arteria coronaria derecha y la izquierda. Estas arterias coronarias se ramifican a su vez en arterias más pequeñas que suministran sangre rica en oxígeno a todo el músculo cardíaco. La arteria coronaria derecha suministra sangre principalmente al lado derecho del corazón, que es más pequeño porque bombea sangre solo a los pulmones. La arteria coronaria izquierda, que se ramifica en la arteria descendente anterior izquierda y la arteria circunfleja, suministra sangre al lado izquierdo del corazón, que es más grande y tiene paredes musculares más gruesas y bombea sangre al resto del cuerpo. Después, éstas se dividen en una complicada red capilar en el tejido muscular cardiaco y las válvulas. La sangre procedente de la circulación capilar coronaria se reúne en diversas venas pequeñas, que después desembocan directamente en la aurícula derecha sin pasar por la vena cava. En estado de reposo, el flujo coronario alcanza aproximadamente a 225 ml/min. (4 o 5% del gasto cardíaco total). El flujo sanguíneo es regulado en respuesta a las necesidades energéticas locales del músculo cardíaco, donde uno de los principales factores corresponde a la demanda de oxígeno. 10
- 11. 3. FACTORES DE RIESGO EN LA ENFERMEDAD CARDIACA Los principales factores de riesgo en la enfermedad cardíaca son los s iguientes: 1. Nivel plasmático elevado de colesterol (hipercolesterolemia). 2. Hipertensión arterial. 3. Hábito de fumar. 4. Obesidad. 5. Falta de ejercicio regular. 6. Diabetes mellitus. 7. Predisposición genética (antecedentes familiares de enfermedad cardíaca en una edad temprana). 8. Sexo masculino (después de los 70 años el riesgo de infarto de miocardio es similar en ambos sexos) Las personas que desarrollan combinaciones de ciertos factores de riesgos tienen una probabilidad mayor de sufrir ataques cardíacos. Los cinco primeros factores de riesgo pueden modificarse. La nicotina del humo de los cigarrillos entra en el torrente sanguíneo y provoca la constricción de los vasos sanguíneos pequeños. También estimula la secreción de adrenalina y noradrenalina por las glándulas suprarrenales, lo cual eleva la frecuencia cardíaca y la presión arterial. Las personas obesas desarrollan nuevos capilares para nutrir el tejido adiposo, se calcula que se forman 300 kilómetros de vasos sanguíneos por cada medio kilo de grasa en consecuencia, el corazón tiene que trabajar con más esfuerzo para bombear la sangre a lo largo de esta distancia adicional. El ejercicio regular aumenta la eficacia y el gasto cardíaco. Otros factores que también pueden contribuir al desarrollo de enfermedades cardiacas son los niveles plasmáticos altos de fibrinógeno, que favorecen la formación de coágulos sanguíneos, la renina, que incrementa la presión arterial y el ácido úrico que aumenta el riesgo de infarto de miocardio. El aumento de tamaño (hipertrofia) del ventrículo izquierdo, asociado a hipertensión arterial y a obesidad, también es un factor de riesgo de infarto de miocardio. LÍPIDOS PLASMÁTICOS Y ENFERMEDAD CARDÍACA Un importante factor de riesgo para el desarrollo de enfermedad cardíaca es la hipercolesterolemia. La razón es que los niveles elevados de colesterol favorecen el crecimiento de placas grasas que se forman en las paredes de las arterias. Al aumentar el tamaño de la placa se estrecha la vía de paso de la sangre que no solo reduce el flujo de sangre, sino que su superficie irregular tiende a favorecer la coagulación sanguínea. Si se forma un coágulo de sangre en la placa o se aloja en este punto, puede interrumpirse bruscamente el flujo de sangre. Si el vaso bloqueado está en el cerebro, el resultado puede ser un ictus mortal y si el bloqueo ocurre en una arteria coronaria puede causar un infarto al miocardio. LIPOPROTEÍNAS PLASMÁTICAS La mayoría de los lípidos, como el colesterol y los triglicéridos (grasas neutras), son moléculas muy apolares y, por consiguiente, muy hidrófobas. Para ser transportadas en el plasma acuoso estas moléculas primero deben disolverse. Se transforman en hidrosolubles combinándose con proteínas sintetizadas en el hígado y en el intestino. Las combinaciones así formadas reciben el nombre de lipoproteínas, las cuales varían en tamaño, peso y densidad. Existen varios tipos de 11
- 12. lipoproteínas, cada una de las cuales tiene funciones diferentes, pero fundamentalmente todas son vehículos de transporte. Constituyen un sistema de distribución y captación de forma que los diferentes tipos de lípidos pueden estar disponibles para las células que los necesiten o ser eliminados de la circulación si no son necesarios. Por ejemplo, todas las células necesitan colesterol debido a que es un elemento constituyente fundamental de las membranas plasmáticas. También es un componente clave en la síntesis de las hormonas esteroideas y de las sales biliares. Las tres clases de lipoproteínas son las lipoproteínas de baja densidad (LDL), las lipoproteínas de alta densidad (HDL) y las lipoproteínas de muy baja densidad (VLDL). Tabla 2. Tipos de lipoproteínas y sus funciones. Aportan colesterol a las células del organismo que lo necesitan. Sin embargo, en condiciones anormales el LDL deposita colesterol en las arterias debido a que algunas 25% de proteínas personas poseen un número demasiado bajo de receptores de 20% de LDL por factores ambientales y genéticos, por lo tanto, el LDL triglicéridos colesterol no puede ingresar a las células. Dado que sus 55% de colesterol células no pueden eliminar las LDL de la sangre, su nivel plasmático está anormalmente elevado y tienen una probabilidad mayor de desarrollar placas de grasa (Colesterol Malo). Recogen el exceso de colesterol de las células y lo transportan 50% de proteínas hasta el hígado para su eliminación. Este servicio de 37% de captación evita la acumulación de colesterol en la sangre. Así, HDL triglicéridos un nivel elevado de HDL se asocia a una disminución del 13% de colesterol riesgo de enfermedad cardíaca causada por formación de placas (Colesterol Bueno). Transportan triglicéridos sintetizados por las células hepáticas 10% de proteínas hasta los adipocitos para su almacenamiento. Una dieta rica 65% de en grasas favorece la formación de VLDL. Sin embargo, VLDL triglicéridos después de depositar parte de sus triglicéridos en los 25% de adipocitos, las VLDL se transforman en LDL. Esta es una de colesterol. las formas en que se cree que la dieta grasa aumenta la formación de placas grasas. COLESTEROL SANGUÍNEO Existen dos fuentes de colesterol en el cuerpo. Cierta cantidad está presente en los alimentos (huevos, vísceras, vaca, cerdo y carnes en conserva), pero la mayor parte se sintetiza en el hígado. Incluso los alimentos grasos que no contienen colesterol pueden aumentar drásticamente el nivel de colesterol en sangre de dos formas. En primer lugar, una ingesta elevada de grasas en la dieta estimula la reabsorción de bilis, que contiene colesterol, hacia la sangre de forma que se pierde menos colesterol en las heces. En segundo lugar, cuando las grasas saturadas se descomponen en el cuerpo, el hígado utiliza algunos de los productos formados para producir colesterol. Entre los tratamientos utilizados para reducir el nivel plasmático de colesterol están el ejercicio, la dieta y los fármacos. La actividad física regular a niveles aeróbicos tiende a elevar el nivel de HDL. Los cambios dietéticos tienen por objeto reducir la ingesta de grasa total, grasas saturadas y colesterol. Entre los fármacos utilizados para tratar los niveles elevados de colesterol están los que estimulan la excreción de bilis en las heces y los que bloquean la síntesis de colesterol por las células hepáticas. 12
- 13. EJERCICIO Y CORAZÓN Los ejercicios aeróbicos, o cualquier actividad que ejercite los grandes músculos del cuerpo durante al menos 20 minutos, elevan el gasto cardíaco y aceleran el índice metabólico. Se suelen recomendar de tres a cinco de estas sesiones a la semana para mejorar la salud del aparato cardiovascular. Caminar rápido, correr, andar en bicicleta y la natación son ejemplos de ejercicios aeróbicos. El ejercicio mantenido aumenta la demanda de oxígeno de los músculos. Un deportista entrenado puede conseguir un gasto cardíaco de hasta seis veces que el de un sedentario durante el ejercicio, debido a que el entrenamiento produce hipertrofia (aumento del tamaño) del corazón, sin embargo, el gasto cardíaco en reposo es aproximadamente el mismo que el de una persona sana no entrenada, a pesar de que la frecuencia cardiaca es más baja (40 a 60 latidos/min) debido a que el volumen sistólico está aumentado. Otros efectos del acondicionamiento físico son un aumento de las lipoproteínas de alta densidad (HDL) o colesterol bueno un descenso de los niveles de triglicéridos y una mejoría de la función pulmonar, reducción de la presión arterial, ansiedad y depresión, controla el peso y aumenta la capacidad del organismo para disolver coágulos sanguíneos. El ejercicio intenso aumenta los niveles de endorfinas; analgésicos naturales del organismo. Este hecho puede explicar la “estimulación” psicológica que experimentan los deportistas con el entrenamiento intenso y el “bajón” que sienten cuando dejan de entrenarse de forma regular. El ejercicio también ayuda a fortalecer los huesos. Algunas investigaciones indican que el ejercicio puede incluso proteger contra el cáncer y la diabetes. PRINCIPALES PATOLOGIAS CARDÍACAS Infarto al miocardio: Consiste en un riego sanguíneo insuficiente en una parte del músculo cardiaco, producido por una obstrucción total en una de las arterias coronarias, también conocido como infarto al miocardio. Los síntomas son parecidos a una angina, porque duele el pecho, pero el dolor es más intenso. Además la víctima comienza a sudar, sentirse débil y perder la conciencia. Existen varias causas que provocan un ataque cardíaco como por ejemplo, la acumulación de grasa en las paredes arteriales o ateroma (arteriosclerosis), la presencia de un coágulo sanguíneo que obstruye una arteria ya estrechada por los ateromas o espasmos de una arteria coronaria que estrechan momentáneamente la arteria coronaria. La derivación de las arterias coronarias o bypass coronario es una de las principales indicaciones cuando existe obstrucción de en una de las arterias coronarias. Esta técnica consiste en desviar la circulación de las arterias parcialmente bloqueadas, con segmentos de otras venas o arterias o incluso con materiales sintéticos, de esta forma se restaura la circulación normal (Figura 8). Figura 8. Bypass Coronario. 13
- 14. Soplo cardíaco: sonido anormal que consiste en un ruido de flujo que se oye antes, entre o después del intervalo lub-dub o que puede ocultar los ruidos cardíacos normales. Aunque algunos soplos cardíacos son “inocentes”, lo cual quiere decir que no indican la existencia de un problema cardíaco, los soplos con mayor frecuencia indican un trastorno valvular, como por ejemplo la estenosis mitral (estrechamiento de la válvula mitral por la formación de una cicatriz o por un defecto congénito), la insuficiencia mitral (flujo retrógrado o retroceso de sangre desde el ventrículo izquierdo hacia la aurícula izquierda debido a una lesión de la válvula mitral o a una rotura de las cuerdas tendinosas), la estenosis aórtica (estrechamiento de la válvula aórtica) y la insuficiencia aórtica (flujo retrógrado de sangre desde la aorta hacia el ventrículo izquierdo). Angina de pecho: se manifiesta con un dolor torácico (generalmente detrás del esternón) y una sensación de opresión aguda que a veces se irradia a un brazo. Se produce cuando una arteria coronaria enferma no puede abastecer de suficiente sangre a una parte del corazón para satisfacer su necesidad de oxígeno, por lo tanto, este órgano se ve obligado a realizar un mayor esfuerzo. Estos dolores pueden aparecer tras un esfuerzo físico intenso o por estrés emocional. Sin embargo, esta molestia desaparece con reposo. GLOSARIO Agujero oval: Abertura en el tabique cardiaco fetal entre las aurículas derecha e izquierda. Bradicardia: Frecuencia o pulsos cardíacos lentos. (Menos de 60/min.). Ciclo cardíaco: Latido cardíaco completo que consiste en la sístole (contracción) y la diástole (relajación) de ambas aurículas, más la sístole y la diástole de los ventrículos. Dura 0,8 segundos. Contracción isométrica: Contracción muscular en que aumenta la tensión del músculo, pero su acortamiento es mínimo, de modo que no se produce movimiento alguno. Contracción isotónica: Contracción en que se mantiene la misma presión; se produce al mover una carga constante por medio de la gama de movimientos posibles en una articulación. Contracción isovolumétrica: Período de aproximadamente 0.05 segundos, entre el inicio de la sístole ventricular y la abertura de las válvulas semilunares; hay contracción de los ventrículos, pero no se vacían y se produce un rápido aumento en la presión ventricular. Diástole: Fase de relajación o dilatación del músculo del corazón en el ciclo cardíaco, especialmente el de los ventrículos. Electrocardiograma (ECG): Registro gráfico de los cambios eléctricos que se producen durante el ciclo cardíaco y pueden detectarse en la superficie corporal; se puede tomar en reposo, bajo tensión o con paciente ambulatorio. Gasto cardíaco: Volumen de sangre que se bombea desde un ventrículo del corazón (por lo regular se mide en el izquierdo) en un minuto; en condiciones normales de reposo es de unos 5.2 litros/min. 14
- 15. Preguntas de Selección Múltiple La figura corresponde a un electrocardiograma y debe considerarse para las preguntas 1 y 2. 1. Sobre la gráfica, es correcto afirmar que I) la onda T corresponde a la repolarización de la musculatura ventricular. II) la onda QRS corresponden a la despolarización de la musculatura ventricular. III) la ordenada Y corresponde al gasto cardiaco. A) Solo I. B) Solo II. C) Solo I y II. D) Solo II y III. E) I, II y III. 2. En relación con la onda P, es correcto afirmar que I) corresponde a la despolarización de las aurículas. II) señala el cierre de las válvulas semilunares. III) corresponde al segundo ruido cardiaco. Es (son) correcta(s) A) solo I. B) solo II. C) solo III. D) solo I y II. E) solo I y III. 3. La sangre que pasa a través de la válvula I) bicúspide posee mayor presión parcial de CO2 que de O2. II) semilunar aórtica posee menor presión parcial de O2 que de CO2. III) semilunar pulmonar posee mayor presión parcial de CO2 que de O2. Es (son) correcta(s) A) solo I. B) solo II. C) solo III. D) solo I y II. E) solo II y III. 15
- 16. 4. El corazón se mantiene fisiológicamente activo gracias a la circulación coronaria, de ésta se puede afirmar que I) oxigena al miocardio. II) deriva de la arteria pulmonar. III) pertenece al circuito menor. Es (son) correcta(s) A) solo I. B) solo II. C) solo I y II. D) solo I y III. E) I, II y III. 5. Una persona en determinado momento tiene 120 pulsaciones por minuto, tal dato permite inferir correctamente que I) en un minuto se llevaron a cabo 120 latidos cardíacos. II) el nodo sinusal sufrió 60 despolarizaciones en un minuto. III) deberían observarse 120 aperturas en cada válvula semilunar en dicho minuto. A) Solo I. B) Solo II. C) Solo III. D) Solo I y III. E) I, II y II. 6. El músculo cardiaco necesita de irrigación para vivir, al igual que cualquier otro órgano. Al respecto es correcto plantear que I) los vasos que lo irrigan provienen de la aorta. II) posee una arteria coronaria derecha y otra izquierda que le suministran sangre. III) una trombosis coronaria le puede provocar isquemia y causar un infarto. A) Solo I. B) Solo II. C) Solo III. D) Solo I y II. E) I, II y III. 7. ¿En cuál estructura hay un mayor volumen de sangre? A) Venas. B) Arterias. C) Corazón. D) Capilares. E) Arteriolas. 16
- 17. 8. La acción de bombeo del corazón genera la presión sanguínea. Al respecto, es correcto afirmar que su variación se debe a factores tales como la I) frecuencia. II) fuerza de contracción. III) resistencia periférica. A) Solo I. B) Solo II. C) Solo III. D) Solo I y II. E) I, II y III. 9. Sobre las válvulas del corazón NO es correcto plantear que A) el cierre de las válvulas aurículo-ventrículares provocan el primer ruido cardiaco. B) el cierre de las válvulas semilunares provocan el segundo ruido cardiaco. C) durante el sístole ventricular las válvulas aurículo-ventriculares están cerradas. D) durante el sístole auricular, las válvulas semilunares están abiertas. E) la válvula tricúspide está entre la aurícula izquierda y el ventrículo izquierdo. 10. Sobre los ruidos cardiacos es correcto plantear que el I) primer ruido se escucha al término del sístole auricular. II) segundo ruido se escucha al inicio del diástole ventricular. III) segundo ruido se escucha al término del sístole ventricular. A) Solo I. B) Solo II. C) Solo III. D) Solo I y II. E) I, II y III. 11. El porcentaje de hemoglobina saturada por oxígeno es más baja en la sangre que circula por la(s) I) arteria aorta. II) arteria pulmonar. III) venas pulmonares. Es (son) correcta(s) A) solo I. B) solo II. C) solo III. D) solo I y III. E) I, II y III. 17
- 18. 12. Las personas que tienen el hábito de hacer ejercicios físicos, poseen a diferencia de las personas sedentarias un(a) I) corazón más grande. II) mayor resistencia periférica. III) número menor de pulsaciones por minuto en reposo. Es (son) correcta(s) A) solo I. B) solo II. C) solo III. D) solo I y III. E) I, II y III. 13. La frecuencia cardiaca se ve afectada por I) cambios en la presión arterial. II) un aumento en los niveles de colesterol. III) un aumento de la adrenalina plasmática. Es (son) correcta(s) A) solo I. B) solo II. C) solo III. D) solo I y II. E) I, II y III. 14. Hay vasos sanguíneos que entran y sacan sangre del corazón. Entre los vasos que sacan sangre del corazón se encuentra(n) I) venas pulmonares. II) arteria pulmonar. III) arteria aorta. A) Solo I. B) Solo II. C) Solo III. D) Solo II y III. E) I, II y III. 15. ¿En qué estado se encuentran las válvulas cuando finaliza un ciclo cardíaco? Válvulas aurículoventriculares Válvulas semilunares A) Abiertas Abiertas B) Abiertas Cerradas C) Cerradas Abiertas D) Cerradas Cerradas E) Semicerradas Semiabiertas 18
- 19. RESPUESTAS Preguntas 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 Claves C A C A D E A E D E B D E D B DMDO-BM23 Puedes complementar los contenidos de esta guía visitando nuestra Web http://www.pedrodevaldivia.cl/ 19
