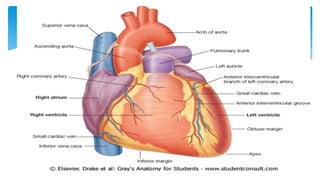
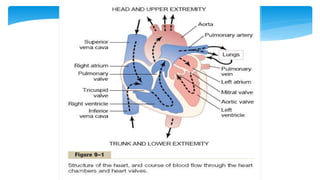
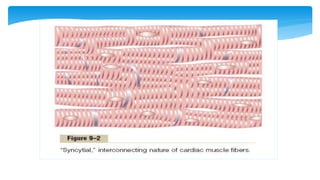
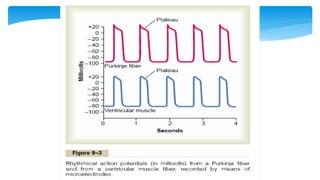
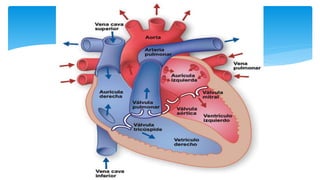
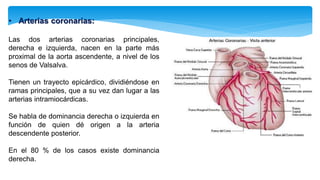
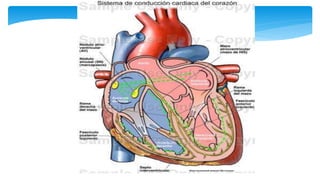
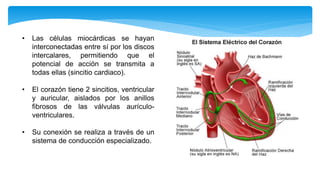
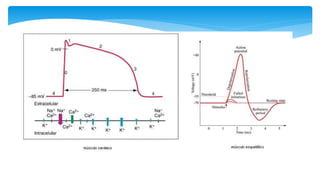
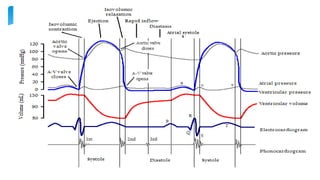
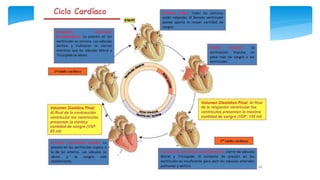
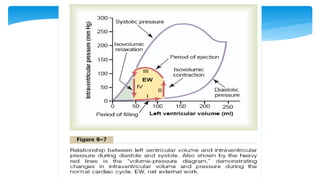
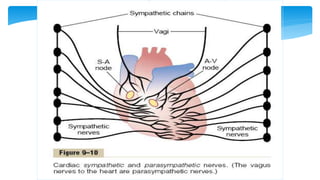
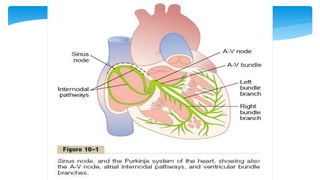
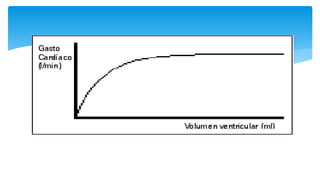
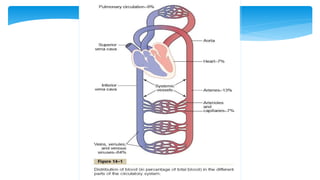
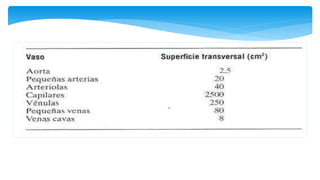
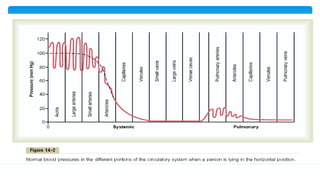
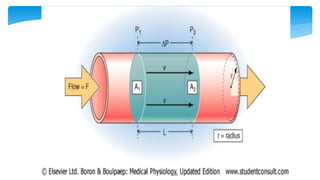
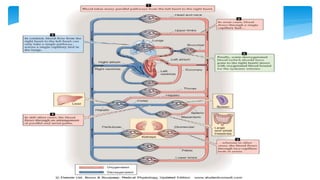
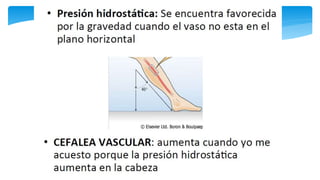
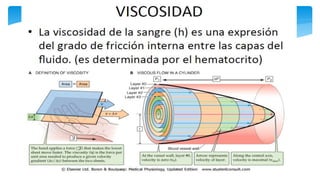
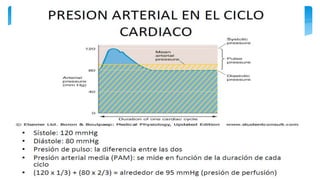
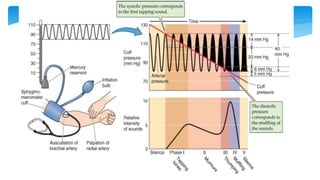
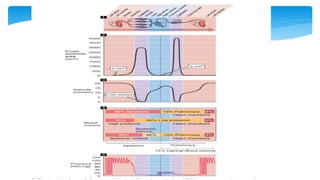
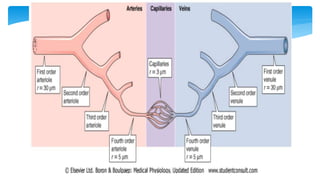
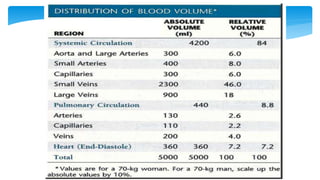
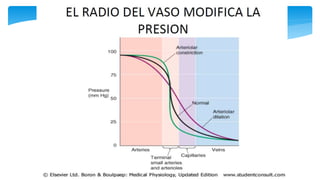
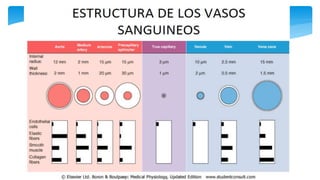
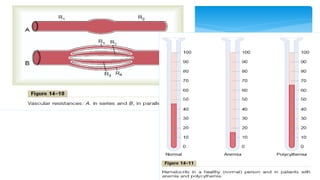
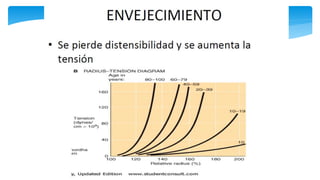
Este documento resume la anatomía y fisiología cardiovascular. Describe la estructura del corazón, incluyendo sus cuatro cavidades y válvulas. Explica el ciclo cardiaco, las fases de contracción y relajación, y los mecanismos de regulación del gasto cardíaco como la precarga, postcarga y contractilidad. Finalmente, resume los principios básicos del funcionamiento circulatorio.