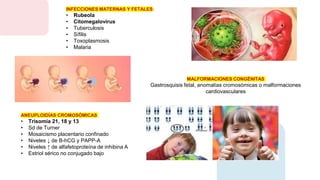
1. El documento describe la restricción del crecimiento fetal, incluyendo las definiciones, tipos, causas, evaluación, manejo y riesgos asociados. 2. Aborda factores como anormalidades placentarias, diabetes, hipoxia, infecciones y más que pueden contribuir a la restricción del crecimiento. 3. Explica cómo se reconoce, evalúa y maneja clínicamente la restricción del crecimiento fetal para mejorar los resultados perinatales y neonatales.