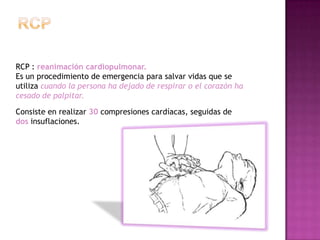
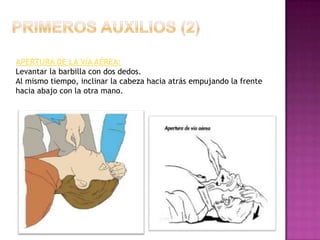
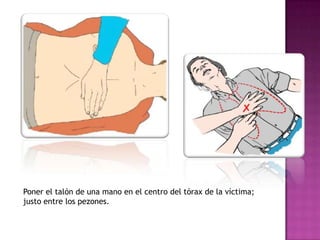
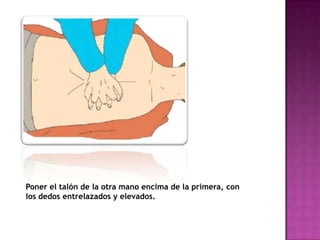
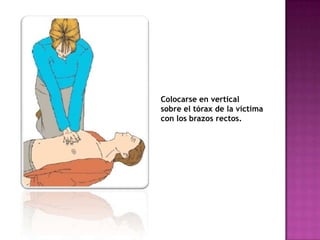
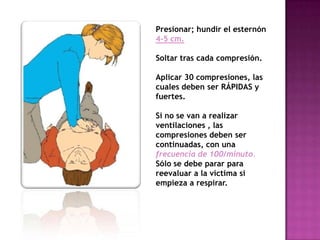
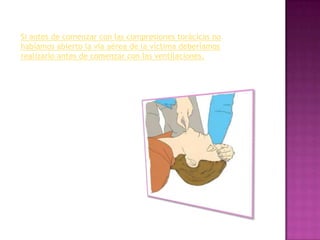
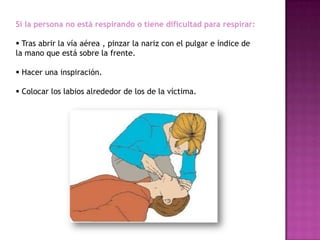
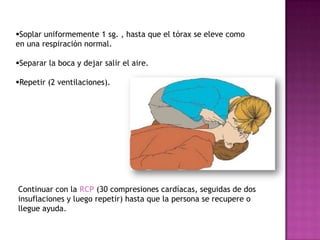
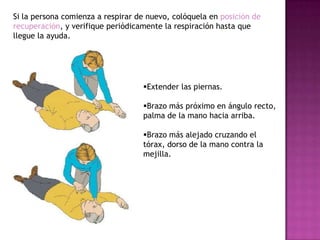
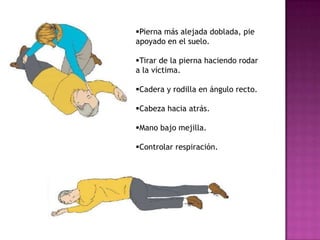
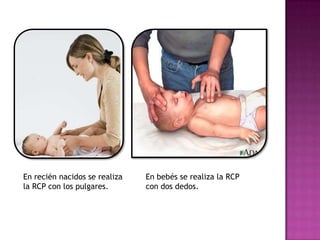
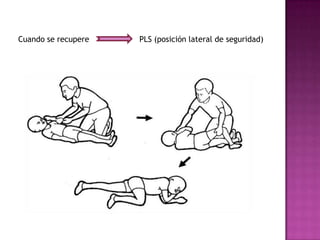
Este documento describe los pasos para realizar reanimación cardiopulmonar (RCP) en adultos, niños y bebés. La RCP consiste en 30 compresiones cardíacas seguidas de 2 ventilaciones. Se debe realizar RCP inmediatamente cuando alguien deja de respirar o su corazón deja de latir para mantener el flujo sanguíneo al cerebro y corazón. La RCP continúa hasta que la víctima se recupere o llegue ayuda médica cualificada.