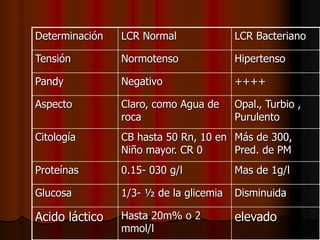
Este documento resume la epidemiología, síndromes clínicos, cuadro clínico, diagnóstico y tratamiento del síndrome neurológico infeccioso. Describe que las bacterias y virus son las causas más comunes, y que los recién nacidos y niños pequeños son los más afectados. Explica los diferentes síntomas que pueden presentarse dependiendo de la edad del paciente, y los procedimientos para diagnosticar mediante punción lumbar y análisis del líquido cefalorraquídeo. Finalmente, detalla