Este documento presenta un manual de procedimientos de diagnóstico y tratamiento para la unidad de terapia intensiva del Instituto Nacional de Tórax en La Paz, Bolivia. El manual fue editado por el Dr. Oscar Vera Carrasco y otros colaboradores y cubre temas como la atención de pacientes, arritmias cardiacas, infarto agudo de miocardio, insuficiencia cardiaca, shock y otros transtornos cardiovasculares.







































































































![TERAPIA INTENSIVA
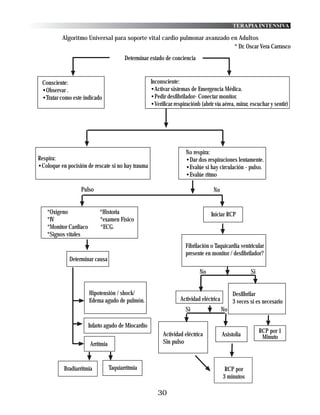
Es un modo ventilatório de tipo asistido.
Se usa fundamentalmente como un método de desconexión o "destete" de VM.
17.7.7. PRESIÓN POSITIVA CONTÍNUA DE LA VÍA AÉREA (CPAP):
Los ventiladores modernos incorporan en su mecanismo este sistema de CPAP, cuyo flujo debe ajustarse
por encima del Volumen-minuto del paciente.
Las Vías del circuito, inspiratoria y espiratoria están presurizadas al mismo nivel, produciendo esta
presión contínua.
Prácticamente es un sistema PEEP sin ventilador, o sea que el Paciente respira espontáneamente y
mantiene una presión en su via aérea, superior a la del medio ambiente, sin aumentar el trabajo
respiratorio.
17.7.8. PRESIÓN POSITIVA AL FINAL DE LA ESPIRACIÓN (PEEP)
* Es el mantenimiento artificial de una Presión positiva después de una espiración completa.
* Se puede utilizar tanto en pacientes con intubación endotraqueal como con mascarilla facial.
* Si se la utiliza conjuntamente con la ventilación mecánica controlada se conoce como CPPV.
* Cuandó se emplea con un sistema que mantiene estable y positiva la Presión de la vía aérea durante
la respiración espontánea se denomina CPAP.
* También puede usarse con la IMV y con la VM asistida.
USOS CLÍNICOS DE LA PEEP:
* Hipoxemia persistente a pesar de una FI02 ≥ 50 %(SDRA).
* Ventilación ciclada por Volumen con Vc bajos (5-10 ml/kg peso), impidiendo de esta forma la apertura
y cierre repetidos de las vías aéreas de pequeño calibre y lesión pulmonar posterior
* Enfermedad Pulmonar Obstuctiva Cróiaica (EPOC).
17.8. COMPLICACIONES DE LA VENTILACIÓN MECÁNICA
17.8.1. RELACIONADAS CON LA VÍA AÉREA ARTIFICIAL :
1. Durante la intubación
a) Traumáticas: Lesiones de columna cervical, dentarias, de mucosas implicadas, perforación de seno
piriforine, epistaxis.
b) Reflejas: Bradiarritmias, broncoespasmo, espasmo de glotis, hipotensión arterial, hipertensión
arterial, taquiarrítmias, tos, aumento de la presión intratorácica, barotrauma, vómitos, broncoaspiración.
c) Otras: Imposibilidad de intubación, intubación esofágica, intubación en bronquio derecho.
2. Durante y después de] mantenimiento de la vía aérea artificial:
* Movilización del tubo endotraqueal (TET): auto extubación, intubación en bronquio derecho.
* Obstrucción del TET: Tapón de moco, acodamiento, herniación del neumotaponamieinto.
* Neumotaponamiento incompetente: Distensión gástrica, broncoaspiración.
* Traumáticas: Lesiones orales, nasofaringeas laringeas, traqueales.
* Infecciones: Otitis media, sinusitis, neumonías.
91](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-113-320.jpg)













![TERAPIA INTENSIVA
20. ALTERACIONES ELECTROLÍTICAS
*Dr. Oscar Vera Carrasco
20.1. DESEQUILIBRIOS DEL SODIO
20.1.1. PRINCIPIOS BÁSICOS:
Los límites normales de la (Na+ p)son 135-145 mEq/l.
La concentración expresa el cociente entre masa de soluto y Volumen del solvente (C=M/V).
La (Na+p) puede variar no solo por cambios de la Masa corporal total de Na+, sinó también por cambios
del Volumen del agua corporal total (ACT).
Es mucho más frecuente que las alteraciones de la (Na+p) sean secundarias a trastornos del balance
de agua, que debidas a disturbios en el balance del Na+.
Las HIPONATREMIAS casi siempre se deben a exceso de ACT y las HIPERNATREM IAS a déficit de
ACT.
La principal función fisiológica del Na+ es mantener el Volumen del LEC y por ende del Volumen
circulante efectivo (VCE).
La excreción renal de Na+ se regula primariamente en respuesta al estado del VCE y no de la [Na+p.]
El principal mecanismo por el que se regula la (Na+p) es por el Control del balance de Agua,
primariamente por la secreción de la HAD y también por el mecanismo hipotalámico de la SED.
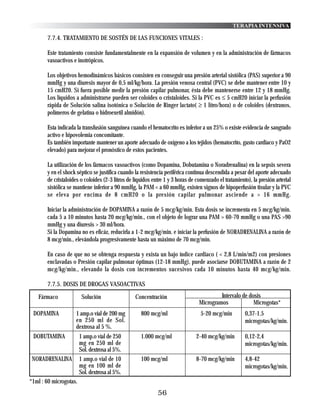
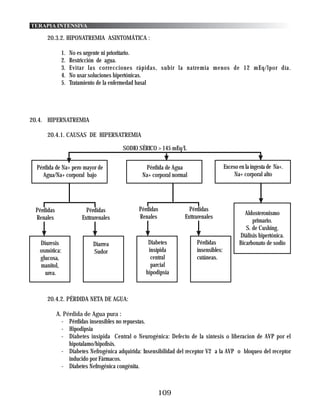
20.1.2. CAUSAS DE HIPONATREMIA
HIPONATREMIA
FICTICIA VERDADERA
Hiperproteinemia SIN EDEMA CON
Hiperlipidemia EDEMA
Hiperglucemia
SECUNDARIA
Solutos exógenos
A TIAZIDAS
Pérdida de Na+ mayor Exceso de Agua total Exceso de Na+
que de Agua EXPANSIÓN MODESTA pero mayor de Agua
DEPLECIÓN DEL VEC DEL VEC EXPANSIÓN DEL VEC
105](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-127-320.jpg)



































![TERAPIA INTENSIVA
31.3.2. EXÁMEN FÍSICO:
* Alteración del estado mental : estupor, posible focalidad neurológica y coma (asociada a osmolalidades
de 340-350 mOsm/kg).
* Signos neurológicos focales.
* Deshidratación: sequedad de mucosas, hipotensión ortostática, taquicardia.
* Poliuria, polidipsia, náuseas, vómitos, debilidad muscular.
31.4. EXAMENES DE LABORATORIO:
• Glucemia: generalmente > 600 mg/dl.
• Osmolalidad en plasma > 340 mOsm/L ( calculándose la osmolalidad efectiva con la fórmula : 2 x [ Na+]
[mEq/L] + Glucemia[mg/dl] / 18.
• Cetonas sanguíneas : ausentes.
• pH arterial : normal (bajo si la hipovolemia causa perfusión tisular deficiente).
• Anion gap o brecha aniónica : normal o elevado.
• Glucosuria.
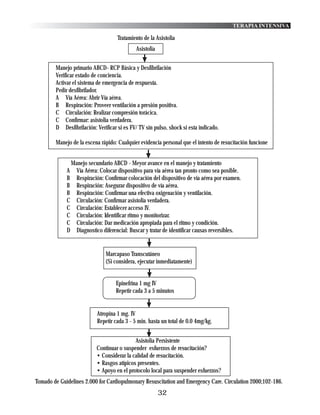
31.5. MANEJO Y TRATAMIENTO:
El manejo y tratamiento del SHHNC es similar al de la CAD, sin embargo, en general los pacientes precisan más
hidratación y menos insulina. ( Ver protocolo de CAD).
* Para la rehidratación puede ser útil el cálculo del déficit de agua libre mediante la siguiente fórmula :
Litros a reponer = (Na+ actual – Na+ deseado) x Agua corporal total
Na+ deseado
Siendo el agua corporal total = 0,6 x peso corporal
Se recomienda tratamiento con Solución salina isotónica (0,9%) si la natremia es menor de 150
mEq/l, siguiendo la pauta descrita anteriormente en la CAD. Si la Natremia es mayor de 150
mEq/l se realizará tratamiento con Solución salina hipotónica (0,45%) hasta que la natremia
sea inferior a 150 mEq/l , incorporándonos en ese momento a la pauta anterior. No administrar
más del 10% del peso corporal en las primeras 24 horas.
* Una vez que la glucemia descienda por debajo de 250 mg/dl se comienza infusión de Solución glucosada
al 5% a un ritmo de 100 ml/hora restando este volumen al salino.
* En cuanto a la Insulinoterapia se utilizará la pauta descrita en la CAD, aunque hay que tener en cuenta
que la rehidratación por si misma puede reducir la glucemia entre 20-80 % en 12 horas, por lo que
las dosis de insulina pueden ser menores.
* No es recomendable iniciar tratamiento con suplementos de potasio hasta conocer sus cifras en suero.
El déficit total de este ión puede ser aun mayor que en la CAD. Los suplementos de potasio se
144](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-166-320.jpg)
















![TERAPIA INTENSIVA
36. NUTRICIÓN PARENTERAL:
*Dr. Williams Panique Rojas
36.1. DEFINICIÓN:
La nutrición parenteral se define como un apoyo nutricional endovenoso que, tiende a disminuir el deterioro
nutricional de pacientes que no pueden recibir alimentos por vía digestiva. Es la técnica de asistencia nutricional
intensiva cuando el tracto digestivo no pueda ser usado; por ser ello:
Imposible: obstrucciones intestinales, resecciones intestinales, pancreatitis aguda grave, peritonitis, abscesos
intraabdominales, complicaciones de cirugía digestiva.
Insuficiente: mala absorción, diarreas crónicas, quemaduras, politraumatizados, sépsis.
Desaconsejable: fístulas enterocutaneas, obstrucciones intestinales parciales, inflamaciones intestinales agudas,
compromiso de conciencia con riesgo de broncoaspiración.
36.2. REQUERIMIENTO ENERGÉTICO:
1.- Harris Benedict:
Hombre: 66 + (13.7 x peso[kg.])+ ( 5 x talla[cm])- (6.8 x edad [años])
Mujer: 665 + (9.6 x peso[kg.])+ (1.8 x cm talla[cm])- (4.7 x edad [años])
2.- Roza:
Masculino: GEB = 88.36 + (123.39 x peso [kg.]) + (4.79 x altura [mts]) – (5.67 x edad [años])
Femenino: GEB = 447.59 + (9.24 x peso [kg.]) + (3.04 x altura [mts]) – (4.33 x edad [años])
2.- Aproximado: 20 a 25 Cal/kg peso actual.
Proteínas (Gramos /día):
1.- Teóricos: 1 a 3 g/kg. peso.
2.- Según Balance Nitrogenado:
Para mantención = ( NUU - 4 ) x 6.25
Para anabolismo = ( NUU + 8 ) x 6.25
36.3. REQUERIMIENTO DE ELECTRÓLITOS.
Electrólito Requerimiento Máximo de
mEq/l adición (3 lts)
Na+ 60 - 130 260
K+ 60 200
Ca++ * 10 - 15 20
P04 * 20 mM 40
Mg++ * 8 - 20 26
Drogas incompatibles con Nutrición parenteral (incluye mezcla 3 en 1)
161](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-183-320.jpg)

![TERAPIA INTENSIVA
37. NUTRICIÓN ENTERAL.
*Dr. Williams Panique Rojas
37.1. DEFINICIÓN:
Esta forma de tratamiento nutritivo intensivo es preferible a la alimentación parenteral cuando se requiere un
tratamiento a largo plazo. La utilización de la vía intestinal presenta un menor número de efectos indeseables
graves y permite la regulación intestinal de la absorción.
37.2. ETIOLOGÍA:
Anorexia (depresión, anorexia nerviosa, neoplasias, enfermedades crónicas).
Dificultad en masticación y deglución (traumatismos faciales, cirugía de cabeza y cuello, disfagia).
Aumento de los requerimientos nutricionales (traumatismo, infección, cirugía, desnutridos en fase de recuperación).
37.3. REQUERIMIENTO ENERGÉTICO:
37.3.1. 1.- HARRIS BENEDICT:
Hombre: 66 + (13.7 x peso[kg.])+ ( 5 x talla[cm])- (6.8 x edad [años])
Mujer: 665 + (9.6 x peso[kg.])+ (1.8 x cm talla[cm])- (4.7 x edad [años])
37.3.2. 2.- ROZA:
Masculino: GEB = 88.36 + (123.39 x peso [kg.]) + (4.79 x altura [mts]) – (5.67 x edad [años])
Femenino: GEB = 447.59 + (9.24 x peso [kg.]) + (3.04 x altura [mts]) – (4.33 x edad [años])
37.3.3. 3.- APROXIMADO: 20 A 25 CAL/KG PESO ACTUAL.
37.4. PROTEÍNAS (GRAMOS /DÍA):
1.- Teóricos: 1 a 3 g/kg. peso.
2.- Según Balance Nitrogenado:
Para mantención = ( NUU - 4 ) x 6.25
Para anabolismo = ( NUU + 8 ) x 6.25
37.5. TRATAMIENTO:
Las fórmulas líquidas se pueden administrar directamente en el estómago o en el duodeno.
Alimentación intragástrica aprovecha la capacidad de reserva del estomago y el efecto de dilución de las secreciones
gástricas. Las secreciones gástricas se pueden mezclar con las soluciones nutritivas, de modo que se reduce la
osmolalidad y el riesgo de diarrea.
163](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-185-320.jpg)


































































![TERAPIA INTENSIVA
Parámetros hemodinámicos:
Presión arterial sistémica (PAS) 100-140/60-90 mm Hg
Presión diferencial (PD)= PAS sistolica – PAS diastólica 30-50 mmHg
Presión arterial media
(PAM)= [PAS sistólica + (2 x PAS diastólica)]/3 70 – 100 mm Hg
Presión auricular derecha (PAD) 0-6 mmHg
PAD media 3mm Hg
Presión ventricular derecha (PVD) 17-30/0-6 mmHg
Presión arterial pulmonar (PAP) 15-30/5-13 mmHg
PAP media 10-18 mmHg
Presión media de oclusión en la arteria pulmonar (POAP) 2 – 12 mm Hg
(es decir, presión capilar pulmonarde enclavamiento (PCPE)
Frecuencia cardiaca (FC) 60-100 lat/min
Superficie corporal (SC) (en m2) =[talla(cm)]0,718 x [peso (kg) ]0,427 x 0,007449
Volumen sísitolico (VS) 60-120 ml/contracción
Índice de volumen sistólico= VS/SC 40-50 ml/contracción/m2
Gasto cardiaco (GC)= SV x FC 3-7 l/min
Índice cardiaco = GC/SC 2,5 – 4,5 l/min/m2
Resistencia vascular sistémica 800-1200 din/segcm5
(RVS)=(PAM – PAD media) x 80/GC
Resistencia vascular pulmonar 120 -250 din/seg/cm-5
(RVP) = (PAP media - POAP) X 80/GC
50.2.1. VALORES DE LOS GASES SANGUINEOS (3600 msnm):
MEDIA SD
BAR 511 mmHg 2.29
Hb 15,4 g/dl 1.40
pH 7,36 0,027
PaCO2 28.8 mmHg 3,56
PaO2 55,9 mmHg 8,07
HCO3- 16.5 mmol/l 2,29
SBC 18,6 mmol/L 1,78
TCO2 17,3 mmol/l 2,39
BE -7,1 mmol/l 2,32
SBE -7,5 mmol/l 2,88
BB 40,9 mmol/L 2,49
O2 SAT 86,2% 6,41
O2 CT 18,5 vol% 1,91
AaDO2 7,7 mmHg 7,46
233](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-255-320.jpg)
![TERAPIA INTENSIVA
50.2.2. ECUACIONES DEL EQUILIBRIO ÁCIDO BÁSICO:
- Ecuación de Henderson-Hasselbalch: pH = pK + log ( [HCO3-] / 0,03 Pa CO2)
- Ecuación de Henderson-Hasselbalch para la concentración de H+:
[H+](nM/l) = 24 x ( Pa CO2 / [ HCO3- ]).
- Acidosis Metabólica:
- Déficit de Bicarbonato ( mEq / l) = [0,5 x peso corporal (kg)] x (24 - [HCO3-]).
- PaCO2 esperada = 1.5 x (HCO3) + 8 ± 2
- Alcalosis metabólica:
- Exceso de bicarbonato = [0.4 x peso corporal (kg) ] x ([HCO3-] – 24 )
- PaCO2 esperada = 0,7 x [HCO3-] + 21 ± 1.5 (cuando HCO3 ≤ a 40 mEq/l)
- PaCO2 esperada = 0.75 x [HCO3-] + 19 ± 7.5 (cuando [HCO3-] mayor a 40 mEq/l)
- Acidosis respiratoria:
Aguda _ pH /_ PaCO2 = 0.008
Crónica _ pH/_ PaCO2 = 0.003
- Alcalosis respiratoría:
Aguda_ pH/ _ PaCO2 = 0,008
Crónica _ pH/_ PaCO2 = 0,002
50.2.3. TRANSPORTE DE OXÍGENO:
- Contenido Arterial de Oxigeno :
(CaO2)= 1,39 x SaO2 x Hb + (0,0031 x PaO2 ) 18-21 ml de O2/dl
- Contenido de oxígeno en la sangre venosa mezclada
(CvO2) = (1.39 x SvO2 x Hb ) + (0,0031 x PvO2) 14.5-15.5 ml de O2/dl
- Contenido de Oxígeno capilar
(CcapO2 = 1.39 x ScapO2 x Hb x ( 0,0031 x PaO2) (se asume que ScapO2 = 1.00) 21 ml de O2/dl
- Diferencia entre el contenido de oxigeno arterial – sangre venosa mezclada
(Ca-vO2) 3.5-5.5 ml de O2/dl
- Consumo de Oxigeno ( VO2 ) = GC x (Ca – vO2) 200 – 250 ml / min
- Entrega de Oxigeno (DO2) = GC x CaO2 1000 ml / min
- Cociente o tasa de extracción de Oxigeno = VO2 / DO2 22-32%
- Ecuación de Fick: GC = 10 VO2 / [Hb x 1.39 (SaO2-SvO2)] 3-7 l/min
50.2.4. PARÁMETROS RESPIRATORIOS:
- Cociente respiratorio(CR) = VCO2/VO2 0,7 – 1.0
- Presión Alveolar de oxigeno (PAO2)=FiO2(Patm - PH20)- PaCO2/CR (ecuación del aire alveolar)
- Gradiente de oxigeno alveoloarterial : [P(A- a)O2]
Para FiO2 = 21% 5 – 25 mmHg
Para FiO2 = 100% <150 mmHg
- Cortocircuito fisiologico (Qs/Qt)= (CcapO2)/ (CcapO2- CvO2),
donde se asume que ScapO2 es de 1.0 <5%
- Ventilación por minuto (VE)= kVCO2/PaCO2 = (0.863 x VCO2)/[PaCO2 (1-Vd/Vt)] 4-6l/min.
- Ecuación de Bohr del espacio muerto(Vd/Vt)=(PaCO2-PCO2 espirtorio)/PaCO2 0,2 0,3
- Espacio muerto fisiologico(Vd/Vt)=(PaCO2-PCO2 espiratorio)/PaCO2 0,2 – 0,3
234](https://image.slidesharecdn.com/terapiaintensivista-121021065233-phpapp02/85/Terapia-intensivista-256-320.jpg)