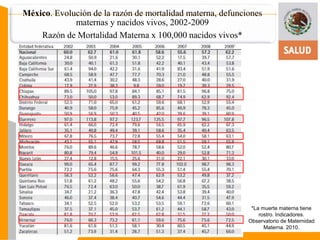
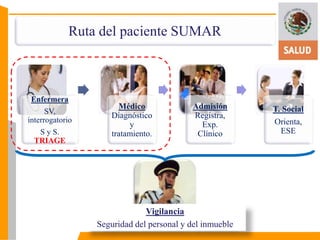
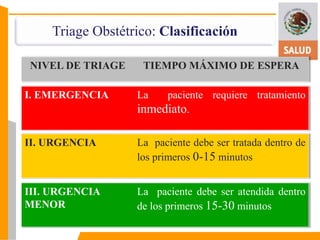
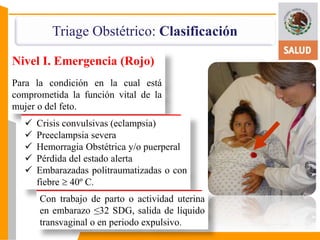
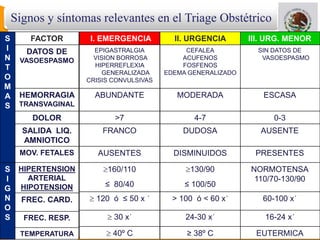
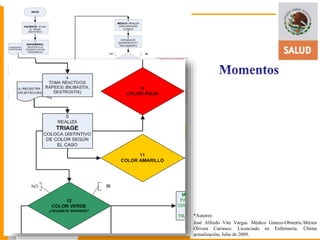
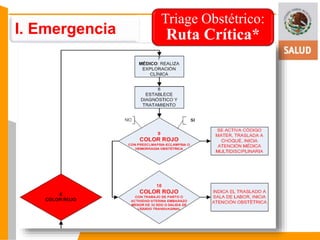
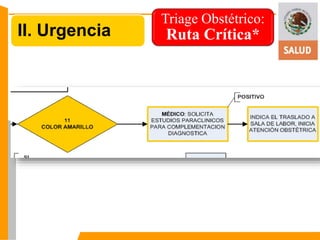
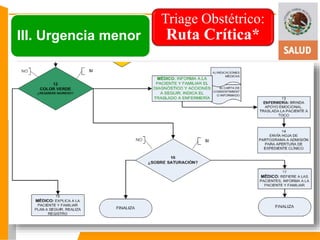
Este documento presenta información sobre el triage obstétrico como una estrategia para disminuir la mortalidad materna y perinatal. Describe el triage obstétrico como un protocolo de atención de primer contacto para clasificar la gravedad de pacientes obstétricas y establecer la acción necesaria para preservar la vida del binomio madre-hijo. Define tres niveles de clasificación (emergencia, urgencia y urgencia menor) con tiempos máximos de espera especificados para cada nivel. El objetivo es brindar atención casi inmedi