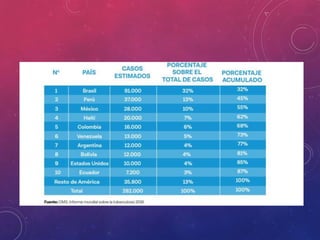
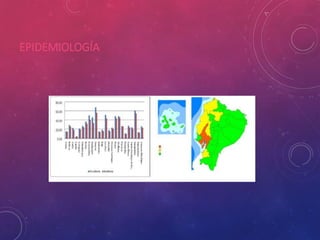
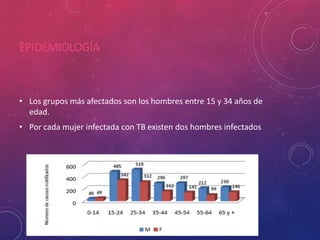
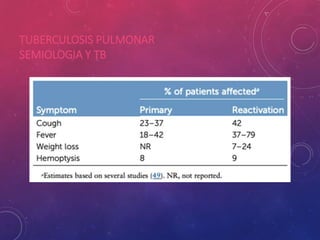
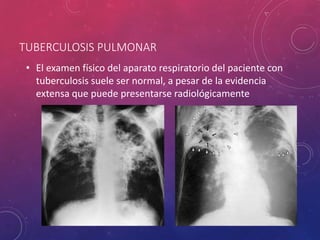
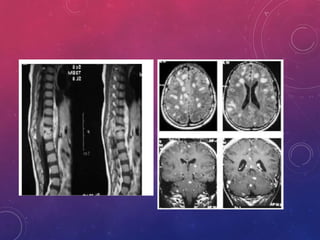
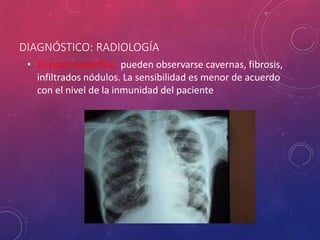
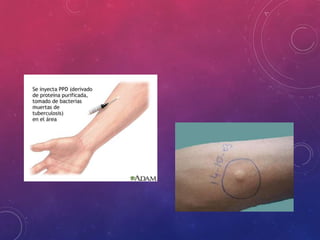
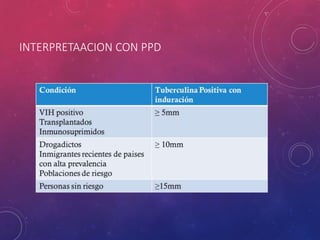
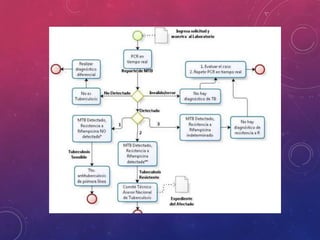
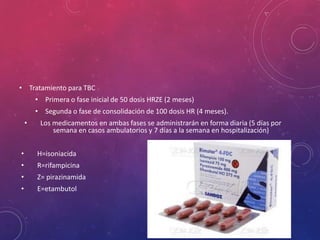
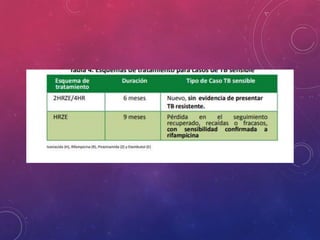
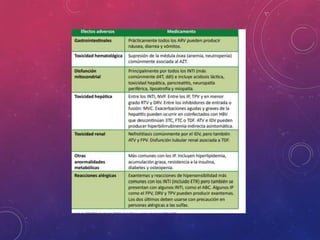
La tuberculosis sigue siendo un problema de salud mundial. Causada principalmente por Mycobacterium tuberculosis, se transmite de persona a persona a través del aire. Cada año hay millones de nuevos casos y más de un millón de muertes. El diagnóstico se realiza mediante pruebas bacteriológicas como baciloscopia y cultivo, además de radiografía de tórax y reacción de PPD. La forma pulmonar es la más común y contagiosa.