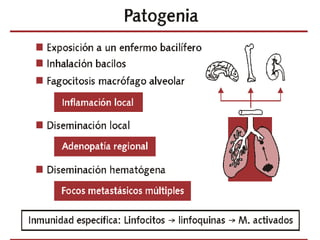
1) La tuberculosis es una enfermedad infecciosa crónica causada por la bacteria Mycobacterium tuberculosis que se transmite por vía aérea.
2) Representa un serio problema de salud a nivel mundial siendo la segunda causa de muerte por un agente infeccioso.
3) El documento describe aspectos epidemiológicos, factores de riesgo, formas de presentación clínica, diagnóstico, tratamiento y situación de la tuberculosis en Cuba.
























![COMPLEJO PRIMARIO [1]:
− Forma mas frecuente, sobre todo en < 10 años.
− Generalmente asintomático.
− Menos frecuente: fiebre ligera, tos, no aumento de
peso.
− 10% formas progresivas con fiebre, malestar, pérdida
de peso, tos, disnea, síntomas compresivos,
complicaciones hematógenas.
Puede debutar como neumonía que no mejora con tratamiento](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-26-320.jpg)
![COMPLEJO PRIMARIO [2]:
− La tos puede ser seca en las pleuresías y Complejos
Primarios no Complicados (si a medida que se produce
necrosis tisular, aparece producción de esputo y se hace
húmeda (TB tipo adulto).
− Lo mas importante es el carácter persistente, no
remitente, del síntoma:
Tos crónica (OMS): Aquella que no mejora con
tratamiento, y está presente por más de 21 días.](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-27-320.jpg)



![Cuadro Clínico de la
Reinfección tuberculosa
Carece de síntomas, hallazgos exploratorios o datos
analíticos propios de la enfermedad [cualquier síntoma o
signo, en cualquier localización, puede corresponder a TB].
Síntomas más frecuentes: tos productiva por más 3
semanas (SR+21)
Puede acompañarse por otros síntomas respiratorios
(disnea, dolores torácicos, hemoptisis) y/o síntomas
generales (pérdida del apetito, pérdida de peso, fiebre,
sudoraciones nocturnas, astenia y fatiga).](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-31-320.jpg)




































![Categoría I en > de 18 años
Esquema [2HRZE/4(HR)3]
Primera fase: diaria (60 dosis)
Droga Presentación
Dosis Módulo
promedio
Diaria Máxima
Isoniacida (H) Tab. 150 mg 5 mg/kg 300 mg 120 tabs.
Rifampicina (R) Tab. 300 mg 10 mg/kg 600 mg 120 tabs.
Pirazinamida (Z) Tab. 500 mg 20-30 mg/kg 1,5- 2g 180 tabs.
Etambutol (E) Tab. 400 mg 15-20 mg/kg 2,5 g 360 tabs.
Segunda fase: intermitente 3 veces por semana (48 dosis)
Isoniacida (H) Tab. 150 mg 15 mg/kg 750 mg 200 tabs.
Rifampicina (R) Tab. 300 mg 10 mg/kg 600 mg 120 tabs.
Total 108 dosis](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-68-320.jpg)
![Categoría I en los niños (3 meses - 18 años)
Esquema [2HRZE/4(HR)3]
Primera fase: diaria (60 dosis)
Droga Presentación
Dosis
Diaria Máxima
Isoniacida (H) Tab. 150 mg 10 mg/kg (10 a 15 mg/kg) 300mg
Rifampicina (R) Cap. 300 mg 15 mg/kg (10 a 20 mg/kg) 600 mg
Pirazinamida (Z) Tab. 500 mg 35 mg/kg (30 a 40 mg/kg) 1,5 -2 gr
Etambutol (E) Tab. 250 mg 20 mg/kg (15 a 25 mg/kg) 2,5 gr
Estreptomicina (S)* Bbo 1 gramo 15 mg/kg (12 a 18 mg/kg) 1 gr
Segunda fase: intermitente 3 veces por semana (48 dosis)
Isoniacida (H) Tab. 150 mg 15 mg/kg (10-18 mg/kg) 750 mg
Rifampicina (R) Tab. 300 mg 15 mg/kg (15-20 mg/kg) 600 mg
Total 108 dosis](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-69-320.jpg)
![Categoría II.
Esquema [2SERHZ / 1ERHZ / 5E3R3H3]
Primera fase: diario a completar 90 dosis; 3 meses.
Droga Presentación Dosis Módulo
promedio
Diaria Máxima
Isoniacida (H) Tab. 150 mg 5 mg/kg 300 mg 120 tabs.
Rifampicina (R) Tab. 300 mg 10 mg/kg 600 mg 120 tabs.
Pirazinamida (Z) Tab. 500 mg 15-30 mg/kg 1,5- 2g 180 tabs.
Etambutol (E) Tab. 400 mg 25 mg/kg 2,5 g 360 tabs.
Estreptomicina (S) Bbo 1 gramo
15 mg/kg
(x 2 meses)
1gramo <50 a
750 mg <50 a
60 Bbos.
Segunda fase: 3 veces por semana a completar 60 dosis; 5 meses.
Isoniacida (H) Tab. 150 mg 15 mg/kg 750 mg 200 tabs.
Rifampicina (R) Tab. 300 mg 10 mg/kg 600 mg 120 tabs.
Etambutol (E) Tab. 400 mg 20 mg/kg 2,5 g 420tabs.
Total 108 dosis](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-70-320.jpg)







![TB [Geovanis].ppt](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-78-320.jpg)
![TB [Geovanis].ppt](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-79-320.jpg)
![TB [Geovanis].ppt](https://image.slidesharecdn.com/tbgeovanis-230301042156-686580da/85/TB-Geovanis-ppt-80-320.jpg)