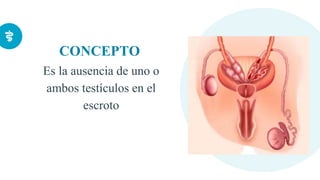
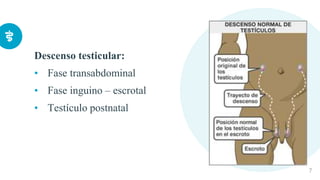
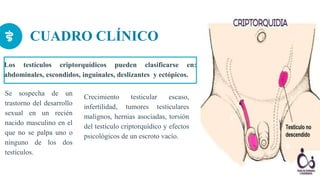
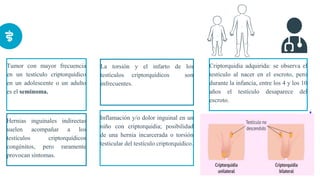
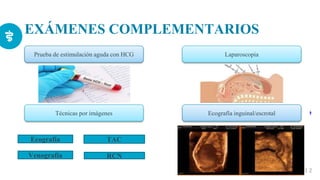
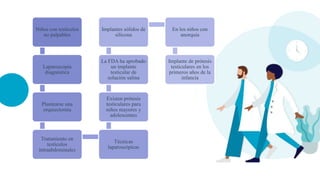
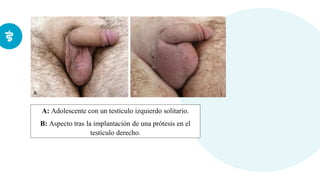
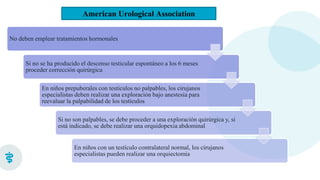
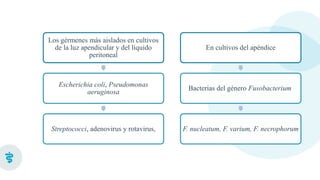
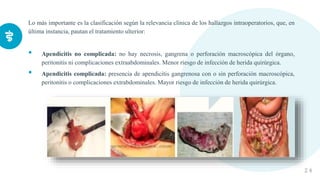
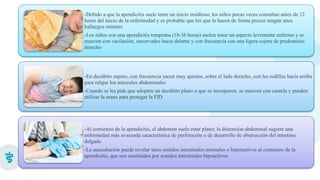
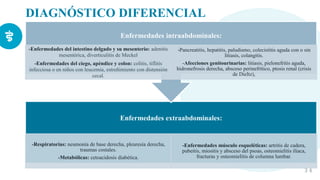
Este documento presenta información sobre la criptorquidia y la apendicitis. La criptorquidia es la ausencia de uno o ambos testículos en el escroto y puede clasificarse en varios tipos. La apendicitis es una inflamación del apéndice y suele presentarse con dolor abdominal, anorexia y fiebre. Ambas condiciones requieren diagnóstico y tratamiento para prevenir complicaciones.


































![BIBLIOGRAFÍA
• Waldo Emerson Nelson, Kliegman RM, Al E. Nelson tratado de pediatria. V. II. Barcelona: Elsevier; 2016
• Criptorquidia y patología testículo-escrotal en la edad pediátrica [Internet]. Available from:
https://www.pediatriaintegral.es/publicacion-2019-09/criptorquidia-y-patologia-testiculo-escrotal-en-la-edad-pediatrica/
• Criptorquidia: Una patología infantil frecuente [Internet]. https://www.clinicalascondes.cl. [cited 2021 Nov 2]. Available from:
https://www.clinicalascondes.cl/BLOG/Listado/Cirugia-Infantil/criptorquidia-patologia-infantil-frecuente
• Cuervo J. Artículo especial Apendicitis aguda [Internet]. Available from: http://revistapediatria.com.ar/wp-
content/uploads/2016/04/15-31-Apendicitis.pdf
• González López SL, González Dalmau LP, Quintero Delgado Z, Rodríguez Núñez BR, Ponce Rodríguez Y, Fonseca Romero BE,
et al. Apendicitis aguda en el niño: guía de práctica clínica. Revista Cubana de Pediatría [Internet]. 2020 Dec 1;92(4). Available
from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312020000400015
• Cochran WJ. Apendicitis en niños [Internet]. Manual MSD versión para público general. Manuales MSD; 2020 [cited 2021 Nov
3]. Available from: https://www.msdmanuals.com/es-ec/hogar/salud-infantil/trastornos-digestivos-en-ni%C3%B1os/apendicitis-en-
ni%C3%B1os
• Quevedo Guanche L. Complicaciones de la apendicitis aguda: Diagnóstico y tratamiento. Revista Cubana de Cirugía [Internet].
2017 Jun 1 [cited 2021 Nov 3];46(2). Available from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-
74932007000200012
4 9](https://image.slidesharecdn.com/8bgrupo3criptorquidiayapendicitis-230327110224-07113072/85/8B_GRUPO3_CRIPTORQUIDIA-Y-APENDICITIS-1-pptx-49-320.jpg)
