Candidiasis, Tetanos y AH1N1, Mario Mancilla.pptx
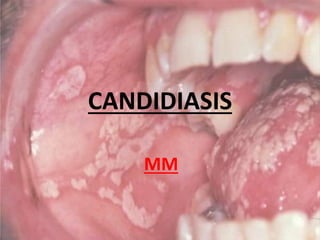
- 2. DEFINICION • Es una infección fúngica (micosis) de cualquiera de las especies Candida (todas levaduras), de las cuales la Candida albicans es la más común. • Las especies de Candida suelen formar parte de la flora oral, intestinal y de la piel del cuerpo humano.
- 3. • Incluye infecciones que van desde las superficiales (candidiasis oral y vaginitis), hasta las sistémicas, potencialmente mortales, conocidas como candidemias. • Limitan su crecimiento: El sistema inmune. La competencia de otros microorganismos (bacterias). La relativa resequedad de la piel (requiere humedad para su crecimiento).
- 4. ETIOLOGIA • Un sistema inmune debilitado, poco desarrollado o enfermedades metabólicas como la diabetes son factores de predisposición de la candidiasis. • Hay enfermedades o padecimientos vinculados con la candidiasis: VIH/SIDA. Mononucleosis infecciosa. Tratamientos del cáncer. Esteroides. Estrés. Deficiencia de nutrientes. Tratamiento antibiótico.
- 5. SIGNOS Y SINTOMAS • La mayoría de las infecciones por la candidiasis son tratables y generan mínimas complicaciones (enrojecimiento, picazón y malestar), aunque las complicaciones podrían ser graves o fatales si no se tratan en ciertas poblaciones. • En personas inmunocompetentes, la candidiasis suele ser una infección localizada de la piel o membranas mucosas, como: La cavidad oral (candidiasis oral). La faringe o el esófago. El aparato digestivo. La vejiga urinaria. Los genitales (vagina, pene).
- 6. DIAGNOSTICO • El diagnóstico es fundamentalmente clínico. • En ocasiones es necesario apoyarse en un examen directo de las escamas o en un cultivo micológico. • Un diagnóstico diferencial característico de la cándida con otras lesiones blancas orales es que se elimina al raspado.
- 7. TRATAMIENTO • El tratamiento de la candidiasis se basa en cuatro pilares: Realización de un diagnóstico precoz y certero de la infección. Corrección de los factores facilitadores o de las enfermedades subyacentes. Determinación del tipo de infección candidiásica. Empleo de fármacos fungicidas apropiados.
- 8. TETANOS
- 9. DEFINICION • El tétanos es una enfermedad provocada por potentes neurotoxinas producidas por una bacteria que afecta al sistema nervioso y generan violentas contracciones musculares. • El agente causal, Clostridium tetani, es un bacilo anaerobio estricto, Gram +, móvil, con una espora terminal de mayor diámetro, lo que le da la apariencia de una baqueta. • Sus esporas son estables en condiciones atmosféricas generales y pueden vivir durante años, excepto que entre en contacto con oxígeno o luz solar (que destruye tanto al organismo como sus esporas en pocas horas).
- 10. ETIOLOGIA • El agente patógeno (bacilo) se encuentra en el suelo, sedimentos marinos, en medios inorgánicos, metales en oxidación y también en las heces de determinados animales. • Se introduce al cuerpo a través de heridas abiertas por contacto con tierra, estiércol contaminado; por cortes o penetración de algún objeto oxidado (clavos, anzuelos, cuchillas oxidadas), por mordeduras de perros, etc.
- 11. • El bacilo libera dos toxinas: la tetanolisina y la tetanospasmina. • La acción principal de la tetanospasmina se impone sobre los nervios periféricos del sistema nervioso central. • La tetanolisina suele se cardiotóxica, pero de naturaleza insignificante, dados los síntomas típicos de la enfermedad, y es muy infecciosa.
- 12. SIGNOS Y SINTOMAS • Con frecuencia, el tétanos comienza con espasmos leves en los músculos de la mandíbula (trismo). • Los espasmos también pueden afectar el tórax, el cuello, la espalda y los músculos abdominales. • Los espasmos musculares de la espalda a menudo causan arqueamiento, llamado opistótonos. • Algunas veces, los espasmos afectan músculos de la respiración, lo cual puede llevar a problemas respiratorios. • La acción muscular prolongada causa contracciones súbitas, fuertes y dolorosas de grupos musculares, lo cual se denomina tetania. Estos episodios pueden provocar fracturas y desgarros musculares. • Babeo. • Sudoración excesiva. • Fiebre.
- 13. • Según la intensidad de las contracciones, aparecen las siguientes formas de tétanos: Leve: rigidez muscular con escasas contracciones musculares; Moderada: cierre de la mandíbula con rigidez, dificultad al tragar (disfagia) y contracciones de los músculos del cuello, de la espalda y del abdomen; fascies tetánica y risa sardónica; Grave: afectación respiratoria.
- 14. • Basado en la patogenia de la enfermedad, se pueden distinguir: Tétanos local: poco frecuente, en la que los pacientes tienen contracción persistente de los músculos en la misma zona anatómica de la lesión. Tétanos cefálico: forma rara de la enfermedad, a veces ocurre asociado con una otitis media, en la que C. tetani está presente en la flora del oído medio, o bien, después de las lesiones traumáticas en la cabeza.
- 15. Tétanos generalizado: es el tipo más común de tétanos, aproximadamente el 80 % de los casos. La 1a señal es el trismo y el llamado espasmo facial o risa sardónica, seguido por rigidez del cuello, dificultad para tragar y rigidez de los músculos pectorales y de la pantorrilla. Tétanos neonatal: forma de tétanos generalizado que ocurre en recién nacidos, que no han adquirido una inmunidad pasiva porque la madre nunca ha sido vacunada.
- 16. DIAGNOSTICO • El médico llevará a cabo un examen físico y hará preguntas acerca de la historia clínica. • No existe una prueba de laboratorio específica disponible para el diagnóstico de tétanos. • Se pueden usar exámenes para descartar meningitis, rabia, intoxicación por estricnina y otras enfermedades con síntomas similares.
- 17. TRATAMIENTO • El tratamiento puede incluir: Antibióticos. Reposo en cama en un ambiente calmado (luz tenue, poco ruido y temperatura estable). Medicamentos para neutralizar el tóxico (inmunoglobulina antitetánica). Relajantes musculares, como el diazepam. Sedantes. Cirugía para limpiar la herida y eliminar la fuente del tóxico (desbridamiento). • Puede ser necesario utilizar soporte respiratorio con oxígeno, un tubo de respiración y un respirador.
- 18. AH1N1
- 19. DEFINICION • El influenzavirus A subtipo H1N1, mejor conocido como gripe A H1N1 humana, perteneciente a la familia de los Orthomyxoviridae. • Contiene material genético proveniente de una cepa aviaria, dos cepas porcinas y una humana que sufrió una mutación y dio un salto entre especies (heterocontagio), de los cerdos a los humanos, y contagiándose de persona a persona.
- 20. • Entre los grupos poblacionales más vulnerables a la influenza AH1N1 se encuentran: Personas en los extremos de vida (niños de 6 meses a 4 años y adultos mayores de 65 años). Pacientes con afecciones crónicas de los sistemas pulmonar y cardiovascular. Pacientes con enfermedades metabólicas e insuficiencia renal. Niños o adolescentes que bajo terapia prolongada con ácido acetilsalicílico (aspirina). Pacientes inmunodeficientes o bajo tratamiento inmunosupresor. Embarazadas que estén cursando su 2o o 3er trimestre de gestación. Niños en estado de riesgo como nacidos prematuros, especialmente aquellos con peso menor a 1.500 gr.
- 21. SIGNOS Y SINTOMAS • Se manifiesta de forma similar y con síntomas clásicos a cualquier otro caso de gripe común (influenza de tipo A), como: Aumento de secreción nasal. Tos y dolor de garganta. Fiebre alta (mayor a 38° C). Malestar general. Pérdida del apetito. Dolor en los músculos. Dolor en las articulaciones. Vómitos Diarrea. Desorientación y pérdida de la conciencia (en casos graves).
- 22. PREVENCION • Para prevenir esta gripe se han recomendado varias medidas: Evitar el contacto directo con las personas enfermas. Lavarse las manos con agua tibia y jabón entre 10 y 20 segundos de manera frecuente. Lavarse también entre los dedos, y por último la muñeca. Usar alcohol en gel o líquido para desinfectar. Tratar de no tocarse la boca, nariz y ojos. Taparse la boca y la nariz al estornudar o toser con un pañuelo desechable o con el pliegue del codo. Usar cubrebocas, recordando que tienen un determinado tiempo de uso.
- 23. TRATAMIENTO • Se dispone de tratamientos para la gripe antiviral, utilizados en aquellos pacientes con factores de riesgo de complicaciones. Estos medicamentos reducen la capacidad de multiplicación del virus, aliviando los síntomas. • Los antibióticos están indicados como tratamiento para la gripe solo en caso de producirse complicaciones por infecciones bacterianas. • Al no existir posibilidades directas de actuación sobre el virus o los mecanismos de transmisión, la medida de profilaxis de la gripe es la vacunación. • Actualmente se dispone de vacunas inactivadas utilizadas habitualmente en todo el mundo y vacunas atenuadas que todavía están en fase experimental.