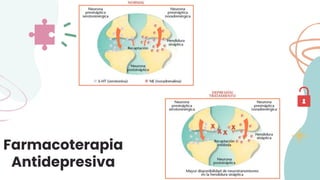
El documento trata sobre la depresión en personas mayores. Explica que la depresión se caracteriza por tristeza persistente y pérdida de interés en actividades, y que en personas mayores tiene una mayor gravedad y riesgo de suicidio. También describe factores de riesgo, síntomas, y tratamientos como antidepresivos y terapia conductual para la depresión en la vejez.