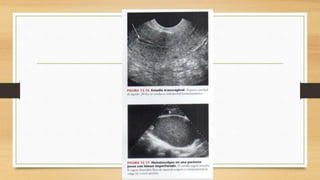
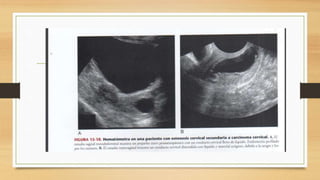
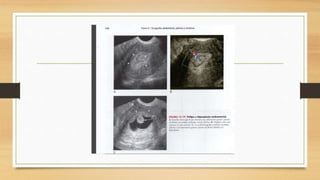
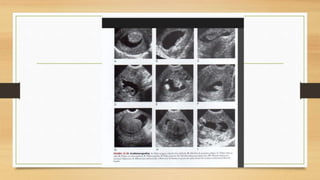
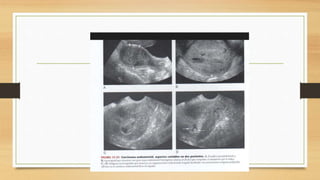
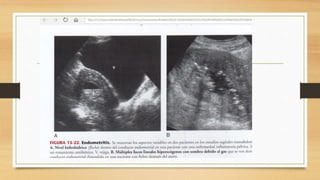
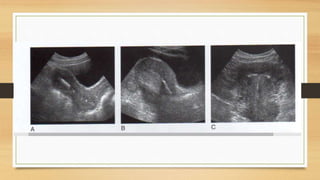
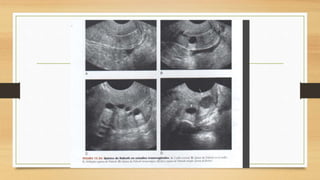
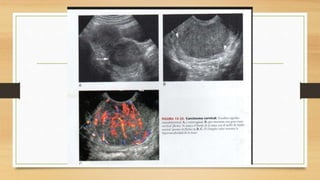
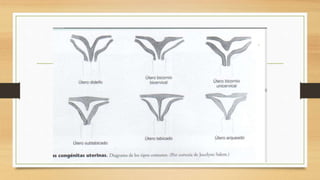
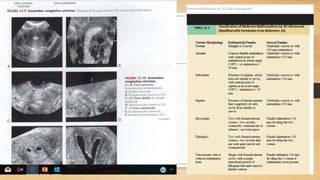
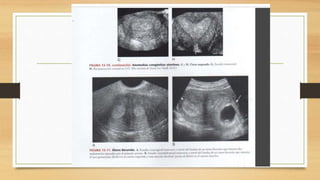
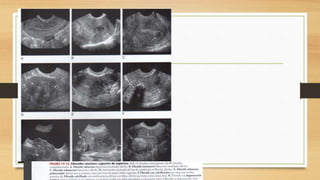
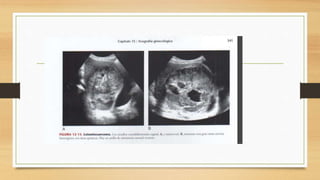
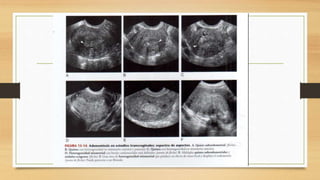
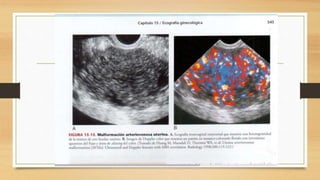
La ecografía ginecológica, especialmente la transvaginal, es fundamental para identificar anomalías del endometrio, ya que permite visualizar con precisión trastornos como la hiperplasia, pólipos y carcinoma. La hemorragia anormal en mujeres posmenopáusicas puede ser causada por diversas condiciones, incluyendo atrofia endometrial y malignidades, y el diagnóstico se apoya en la medición del grosor endometrial. El documento también abarca anomalías congénitas, miometrio y la importancia del diagnóstico preciso en el manejo de patologías ginecológicas.