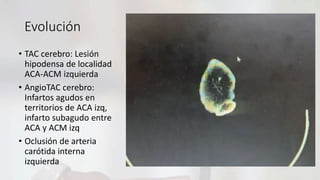
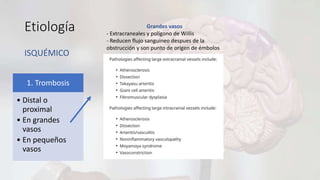
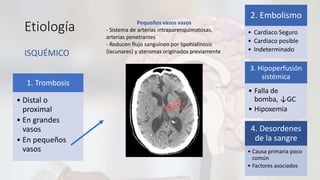
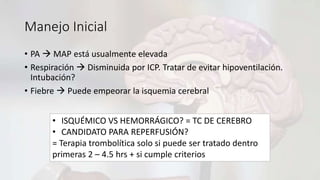
Flavio Veintemilla Burgos, de 51 años, ingresó al hospital con disartria y hemiparesia braquio-crural derecha. Se diagnosticó con un infarto cerebral agudo en el territorio de la arteria cerebral anterior izquierda causado por una oclusión de la arteria carótida interna izquierda. Recibió tratamiento con antiagregantes plaquetarios y medidas de neuroprotección. Debido a que ingresó fuera de la ventana de tiempo para la trombolisis, se recomendó realizar una angiografía de cuello para evaluar