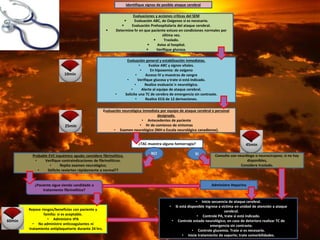
El documento proporciona información sobre la Enfermedad Vascular Cerebral (EVC). Define la EVC y sus principales tipos (isquémico y hemorrágico). Explica factores de riesgo, signos y síntomas, escalas de evaluación, y el enfoque de manejo agudo que incluye la trombolisis con rtPA dentro de las 3 horas de iniciados los síntomas en pacientes seleccionados. Resalta la importancia de la detección, evaluación y tratamiento rápidos para mejorar los resultados en la EVC aguda.