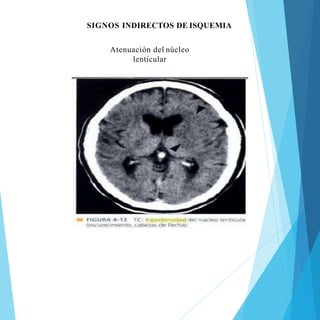
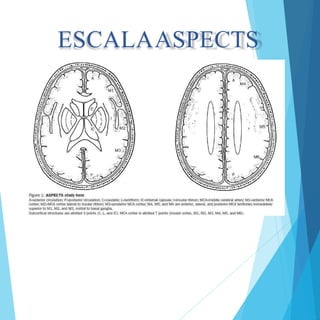
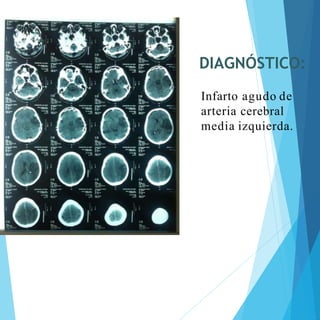
Este documento presenta el caso clínico de un paciente masculino de 67 años que ingresó al hospital con síntomas sugestivos de accidente cerebrovascular isquémico. Describe los exámenes realizados al paciente, el diagnóstico de accidente cerebrovascular isquémico y el plan de manejo que incluye medidas generales, evaluación por neurología, terapia de trombolisis intravenosa y seguimiento con énfasis en la prevención de recurrencias y complicaciones.