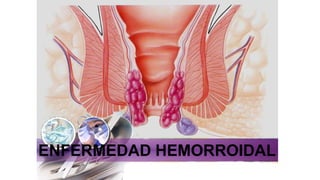
Enfermedad hemorroidal complicado por fistulas enterocutaneas
- 2. ANATOMÍA • ESTRUCTURA NORMAL DEL CANAL ANAL • TRES COJINETES VASCULARES DE SUBMUCOSA RELLENOS DE VASOS Y FIBRAS MUSCULARES • SE LOCALIZAN: • LATERAL IZQUIERDO • DERECHO ANTERIOR • DERECHO POSTERIOR • FIBRAS MUSCULARES NACEN EN EL ESFINTER INTERNO Y DEL CAPA MUSCULAR LONGITUDINAL • FLUJO ARTERIAL: RAMAS TERMINALES DE ARTERIA HEMORROIDAL SUPERIOR • FLUJO VENOSO: VENAS HEMORROIDALES INFERIOR, MEDIA Y SUPERIOR.
- 3. ANATOMÍA
- 4. INTRODUCCION: Se define las hemorroides como “ DILATACIONES VARICOSAS DE LAS VENAS DE LOS PLEXOS HEMORROIDALES” ETIOLOGIA: 1. HERENCIA 2. TRANSTORNO DEL TRANSITO INTESTINAL: constipación-diarrea 3. EMBARAZO
- 5. CLASIFICACIÓN • Internas, externas o mixtas SOBRE LINEA DENTADA (ZONA DE TRANSICIÓN • INTERNAS 🡺 ANAL) • EXTERNAS 🡺 BAJO LINEA DENTADA • HEMORROIDES INTERNAS SEGÚN GRADO DE PROLAPSO • CLASIFICACIÓN DE GOLIGHER • 1, sin prolapso al examinar. Solo visibles con anoscopio. • 2, prolapso al defecar pero se reducen espontáneamente. • 3, prolapso de hemorroides y necesidad de reducción manual.
- 7. CLÍNICA • SANGRADO, DOLOR Y PROTRUSIÓN – SON LOS SÍNTOMAS CLAVES. • SI EL PROBLEMA ES DE LOS COJINETES INTERNOS • E L SANGRADO Y LA PROTRUSIÓN SON LOS SÍNTOMAS • SANGRAD O 🡺 BAÑO. ROJO RUTILANTE, CUANTÍA VARIABLE, VISIBLE EN EL PAPEL AL LIMPIARSE O EN EL • PUEDE SER CAUSAL DE ANEMIA El PROLAPSO, puede reducirse o no posterior a la defecación- • DOLOR ES MUY RARO QUE SE ASOCIE A LAS HEMORROIDES INTERNAS
- 8. EXAMEN FÍSICO • Con anoscopio, solicitar valsalva para evaluar severidad. • Sangrado? 🡺Colonoscopía? • Pacientes jóvenes, con buena respuesta a tratamiento médico, sin antecedentes familiares de CCR. NO REQUIEREN COLON O. • NO CÁNCER en menores de 50 años • En todas las edades: 7% tiene lesión significativa (cáncer, pólipos grandes, carcinoma in situ)
- 9. TRATAMIEN TO • MÉDICO • PROCEDIMIENTOS EN BOX • CIRUGÍA • EL ENFOQUE DEPENDE DE LOS SÍNTOMAS, SEVERIDAD Y PREFERENCIA DEL PACIENTE Y SU TRATANTE.
- 10. MANEJO MÉDICO • OBJETIVO: Disminuir la constipación • Dietary fiber intake: 25 gr en mujeres, 38 gr en hombres al día • Conflicto 🡺 distención y aumento de gases por ano • Ingesta de líquidos: al menos 64 onzas – 2 litros día. • OBJETIVO: DEPOSICIONES SUAVES Y FORMADAS QUE SE EVACÚAN CON MÍNIMO ESFUERZO • Suavizantes de deposiciones, en caso de pacientes con extrema dificultad • Laxantes hiperosmolares (PEG), útil en pcts con mala adherencia a fibras. • Loperamida, en casos con EII y diarrea. • Tiempo sentado se debe minimizar • Baños de asiento • útiles para manejo de síntomas: dolor, quemazón y picazón. • Utiles también con el aseo • El sobre uso puede llevar a maceración de la piel y mayor
- 11. MANEJO MÉDICO – TTO TÓPICO • Variedad de elementos: vasocontrictores, anestésicos locales, anti inflamatorios • Sin evidencia para estos, pese a ello un grupo de pacientes dice beneficiarse. Tampoco hay evidencia que los muestre dañinos. • Nitratos tópicos – bloqueadores de canales de Ca++. Logran disminuir el tono del EAI. TENDRÍAN UN ROL EN PACIENTES CON HIPERTONÍA + HEMORROIDES. • Supositorios. Sin evidencia.
- 12. PROCEDIMIENTO S EN BOX • La falta de inervación somática en los Hemorroides Internos permite realizar procedimientos en box, sin anestesia. • INDICACIONES: • Hemorroides tipo 1, 2 y 3 con fracaso de tratamiento médico. • OBJETIVOS: • Disminuir la vascularización • Disminuir tejido redundante • Fijar o disminuir el prolapso
- 13. LIGADURA CON BANDA ELÁSTICA Descrita en 1963 (Barron) • Se instala en el ápice de la hemorroide prolpasada. • Disminuye el flujo y la fija al canal anal. • Podría sangrar durante la próxima semana post procedimiento. • Control en 4 semanas • Complicaciones: dolor (<1%), sangrado (1 – 2,8%), retención urinaria, reacción vasovagal (<3%), absceso, trombosis hemorroides externas (1,5%). • Complicación rara: Sepsis 🡺 TC aire. MAYOR EN INMUNOSUPRIMIDOS.
- 14. LIGADURA CON BANDA ELÁSTICA • Altamente eficiente en tratamiento de Enfermedad Hemorroidal tipo 1, 2 y 3. • A largo plazo el 20 – 35% puede requerir repetir tratamiento. CONTRAINDICACIONES • Hemorroide Externa sintomática • Inmunosuprimidos o Enfermedad de Crohn
- 15. LIGADURA CON BANDA ELÁSTICA • COMPLICACIÓNES • 5 – 60% presenta dolor. • Agudo, requiere cortar banda • Sub agudio (24-48 horas) reposo y baños de asiento • Sangrado • Precoz • Tardío • Sepsis pélvica o perianal: dolor, fiebre, constipación y retención urinaria.
- 16. FOTOCOAGULACIÓN INFRARROJA • Ablación con energía se puede usar en tratamiento de Enf. Hemorroidal interna. • Fotocoagulación con infrarrojo, diateremia bipolar, electroterapia directa. • La isquemia del cojinete lleva a cicatrización y fibrosis. • Radiación infrarroja, • Genera calor que penetra hasta 3 mm en la SUBMUCOSA • Necrosis por calor • Destrucción tisular • Fibrosis y cicatrización. • En posición litotomía forzada, se aplica 3 – 4 veces por cada paquete. • Duración del disparo 30 s por cada paquete. • Presentan escaso dolor • Se genera un área ulcerada a los 3-4 días. Sana en 4 semanas. • Se deben tratar los 3 paquetes en el mismo acto.
- 17. FOTOCOAGULACIÓN INFRARROJA • INDICACIÓN 🡺 ENFERMEDAD HEMORROIDAL GRADO 1 Y 2, CON SANGRADO • Muy buen resultado cuando hay sangrado. • Mal resultados para prolapso • Mucho menos doloroso que Hemorroidectomía • ***REPETIR PROCEDIMIENTO EN ALGUNOS PACIENTES A LOS 2 MESES. • COMPLICACIONES: • Dolor • Sangrado
- 18. ESCLEROTERAPIA • En el ápex del cojinete. Permite cicatriz y fibrosis. • Agentes: Fenol 50% +aceite vegetal… • Se inyecta 1 – 1,5 hasta 5 ml en el ápex, a nivel submucoso. • Muy superficial 🡺riesgo de desprendimiento de mucosa • Muy profundo 🡺 riesgo de infección, absceso, dolor. • 12 – 15 ml se pueden usar en total • Se ha reportado retención urinaria e impotencia post inyección • Es altamente efectiva. Pero no es tan efectiva como la banda elástica, especialmente en las Grado 3. • Rol en pacientes que requieren anticoagulación. Riesgo de sangrado muy bajo. • Área inyectada se siente como una masa indurada por 2-3 s. Reduce solo. • RIESGO DE PROSTATITIS QUÍMICA • EVITAR MULTIPLES APLIACIONES POR RIESGO DE ESTENOSIS.
- 19. ESCLEROTERAPIA • ÉXITO EN 75 A 90%, pero con ALTA RECURRENCIA • INDICACIONES 🡺 Hemorroides grado 1 y 2 • Sustancias Esclerosantes: • Fenol aceitoso o Solución hipertónica. (aplica en submucosa) Aguja de Gabriel
- 20. CRIOTERAPIA • DESTRUCCIÓN CELULAR POR RÁPIDO CONGELAMIENTO Y RÁPIDO DESCONGELAMIENTO • ÓXIDO NITROSO 🡺-60 a -80°C • NITRÓGENO LÍQUIDO 🡺 -60 A -190°C • CONTRAS: • Procedimiento largo • Descarga de mal olor • Irritación • Dolor • Cicatrización lenta • NECROSIS DEL ESFÍNTER ANAL INTERNO • NO RECOMENDABLE EN TTO EN HEMORROIDES INTERNAS
- 21. TRATAMIEN TO QUIRÚRGIC O INDICACION ES: • REFRACTARIO A OTROS TRATAMIENTOS • ENF. HEMORROIDAL MIXTA, CON IMPORTANTE COMPONENTE EXTERNO. • PROLAPSO INTERNO (GRADO 2, 3 Y 4) CON ENFERMEDAD EXTERNA. • PATOLOGÍA ANORRECTAL CONCOMITANTE • FISURA O FÍSTULA • GRADO 4 • TROMBOSADA, EXTRANGULADA • HEMORROIDE GANGRENOSA TRATAMIENTO QUIRÚRGICO HEMORROIDECTOMÍ A TÉCNICA CERRADA (FERGUSON) TÉCNICA ABIERTA (MILLIGAN – MORGAN) TÉCNICA SEMICERRADA (REISNETO) TÉCNICA DE WHITEHEAD TÉCNICA DE PARKS (SEMIABIERTA) HEMORROIDOPEXIA CON GRAPAS (PPH) HEMORROIDO LIGADURA GUIADA CON DOPPLER • ES EL TRATAMIENTO MÁS EFECTIVO (SOBRE TODO EN TIPO 3) • SOLO SE INDICA EN EL EL 5 – 10% DE LOS PACIENTES
- 22. HEMORROIDECTOMÍA • Procedimiento con gran efectividad a costa de importante dolor y pocas complicaciones • Técnica Abierta vs Cerrada 🡺 similar dolor postoperatorio (intensidad y duración) • El uso de energías (LigSure, monopolar, bipolar, ultrasonido) tiene menos dolor a costa de mayor costo
- 23. HEMORROIDECT OMÍ A - TIPOS • ABIERTA (MILLIGAN Y MORGAN) 🡺 RESECCIÓN SIN CIERRE DE PLANOS, SOLO LIGADURA DE PEDÍCULO. • CERRADA (FERGUSON) 🡺 LIGADURA DE PEDICULO MÁS CIERRE PIEL. • SEMICERRADA (REIS NETO) 🡺 LIGADURA DEL PEDICULO Y CIERRE HASTA MARGEN ANAL. • SEMIABIERTA (PARKS) 🡺 RESECCIÓN EN Y INVERTIDA. LIGADURA DE PEDICULO. CIERRE PLANO MUCOSO PASANDO POR ESFINTER INTERNO. NO CIERRE DE PIEL • CIRCUNFERENCIAL TOTAL (WHITEHEAD) 🡺 RESECCIÓN MUCOSA Y SUBMUCOSA SOBRE LD + ANASTOMOSIS MUCOSA A LD. ABANDONADA POR ELEVADA COMPLICACIONES.
- 24. HEMORROIDECTOMÍA ABIERTA (Milligan- Morgan) • Es la técnica más popular en UK y Europa • Es similar a Ferguson technique. • Salvo que solo se sutura el pedículo. No se afrontan bordes.
- 26. HEMORROIDECTOMÍA CERRADA 1. Examen digital bajo anestesia y anoscopía 🡺 definir que paquete se resecará 2. Se puede inyectar lidocaína + epinefrina 3. Incisión elíptica alrededor de la Hemorroide, iniciando en margen perianal. Largo : ancho = 3 a 4 : 1 4. Incisión en V, vértice 1 – 1,5 cm del margen anal. 5. Se separa la hemorroide del esfínter que está profundo a ella. 6. Clampeo del pedículo en el ápex. 7. Sutura del pedículo con sutura reabsorbible. Luego se aproximan bordes. * Al resecar más de una hemorroide es importante conservar puente cutáneo entre ellas para evitar estenosis. Dr. Lynn Ferguson, describe la técnica en 1950s Anestesia: desde local a general. (no recomendable local) Posición: litotomía, navaja sevillana, decúbito lateral izquierdo.
- 28. HEMORROIDECTOMÍA CERRADA • TRES PRINCIPALES OBJETIVOS 1. Remover la mayor cantidad de tejido vascular posible, sacrificando la menor cantidad de anodermo 2. Minimizar la descarga serosa en el postoperatorio, favoreciendo la curación 3. Prevenir estenosis de las grandes heridas abiertas. • PRINCIPALES VENTAJAS 1. Menos dolor postoperatorio que la HA 2. Mínima estadía hospitalaria 3. Sin necesidad de cuidados domiciliarios 4. Sin necesidad de dilatación posterior
- 29. HEMOROIDECTOMÍA CIRCUNFERENCIAL TOTAL (WHITEHEAD) Descrita inicialmente por Dr. Walter Whitehead in 1882 … Resección de las hemorroides y la mucosa que las recubre en forma circunferencial a la altura de la línea dentada. Seguida de la union entre la mucosa rectal y el anodermo. • Resección circunferencial de mucosa a nivel de la línea dentada. Resección del tejido submucoso y subdérmico hemorroidal • Resección de mucosa redundante y sutura de mucosa rectal al limite del anodermo. • NO SE REALIZA EN AL ACTUALIDAD, por COMPLICACIONES: • HEMORRAGIA, ESTENOSIS, ECTROPIÓN (DEFORMIDAD DE WHITEHEAD) • TENDRÍA UN ROL EN ALGUNAS HEMORROIDES CIRCUNFERENCIALES. • Sir Alan Parks (1956), la promocionaba por tener menos dolor
- 30. HEMORROIDECTOMÍA LASER • LASER DE CO2 Y CON Neodymium-Yttrium- Aluminum-Garnet (Nd:YAG) • Corta y evapora tejido • Técnica qca es similar a con bistúri. • Periodo de curación es similar • Tiene alto riesgo de ESTENOSIS:
- 31. HEMORROIDECTOMÍA CON LigaSure™ • Elemento de energía bipolar • Objetivo de disminuir el sangrado • Con mínimo daño a los tejidos aledaños
- 32. HEMORROIDECTOMÍA GRAPADA “PROCEDURE FOR PROLAPSED HEMORRHOIDS” (PPH) • Antonio Longo (1995), • Propone prolapso del tejido normal. • Sugiere no remover hemorroides 🡺 sino corregir el prolapso resecando el tejido prolapsado de mucosa supra hemorroidal rectal usando grapas. • Busca restaurar anatomía y fisiología, evitando secuelas de Hemorroidectomía • 1998, presenta la técnica con sutura mecánica circular. • Lo denominó “anopexia grapada”
- 33. • INDICACION ES 1. HEMORROIDES TIPO 3, REDUCTIBLES 2. HEMORROIDES TIPO 4, REDUCTIBLES 3. PROLAPSO HEMORROIDES CIRCUNFERENCIAL 4. FALLO DE OTRAS TÉCNICAS. HEMORROIDECTOMÍA GRAPADA “PROCEDURE FOR PROLAPSED HEMORRHOIDS” (PPH) CONTRAINDICACIO NES 1. SEPSIS PERIANAL 2. ESTENOSIS 3. PROLAPSO RECTAL DE TODA LA PARED • EVIDENCIA A FAVOR • Menos dolor postop • Estadía más corta • Reintegro laboral precoz • No distorsión apertura anal • Buenos resultados a largo plazo en Tipo 3
- 34. • Anoscopía – dilatador ano que se fija. • Sutura no absorbible a 4 cm de LD, en mucosa y submucosa del recto. Sin tomar capa muscular ni vagina. • Sutura lo suficientemente alta para que stapler no incluya LD, anodermo y esfínteres. • Pasado el cabezal, tracción de sutura y cierre y disparo de stapler. • Tejido que se extrae, +/- 2 cm de alto de mucosa y submucosa circular. HEMORROIDECTOMÍA GRAPADA “PROCEDURE FOR PROLAPSED HEMORRHOIDS” (PPH)
- 35. • COMPLICACIO NES 1. Hemorragia 2. Sepsis 3. Dehiscencia de anastomosis 4. Estenosis 5. Lesión de recto 6. Lesión de esfínter 7. Fístula rectovaginal 8. Tenesmo y urgencia defecatoria HEMORROIDECTOMÍA GRAPADA “PROCEDURE FOR PROLAPSED HEMORRHOIDS” (PPH) Dolor 🡺 A. Longo secundario a, • Inclusión de anodermo en la rosquilla de mucosa • Inclusión de músculo en la línea de sutura • Lesión de tejido nervioso • Son casos escasos. • EVIDENCIA A FAVOR • Menos dolor postop • Estadía más corta • Reintegro laboral precoz • No distorsión apertura anal • Buenos resultados a largo plazo en Tipo 3 • A LARGO PLAZO, SIMILAR A HDT CLÁSICA
- 36. HEMORROIDOPEXIA CON GRAPAS Sun, Z., & Migaly, J. (2016). Review of Hemorrhoid Disease: Presentation and Management. Clinics in colon and rectal surgery, 29(01), 022-029.
- 37. HEMORROIDECTOMÍA - COMPLICACIONES • TEMPRANAS • Retención Urinaria (1 – 15%) • De las complicaciones más frecuentes. • Influye la cantidad de cuadrantes con resección y los requerimientos analgésicos. • Restricción de fluidos y manejo dolor son importantes para prevenirla • Hemorragia • Frecuencia relativamente baja • 1% ocurre en el postoperatorio inmediato (técnica quirúrgica) • Fecaloma (<2%) • Infecciosa (< 1%)
- 38. HEMORROIDECTOMÍA - COMPLICACIONES • TARDÍAS (<2%) • Hemorragia tardía DESCARTAR PROCEESO INFECCIOSO • Ocurre en el 5,4% de los pacientes • Típicamente 7 a 10 días post op. 🡺 • Manejo: primero 🡺 packing o taponamiento con Foley. Segundo 🡺 si falla exploración con anestesia. • Estenosis anal • Rara, ocurre por remoción excesiva de anodermo. • El escenario habitual es: hemorroidectomía de urgencia. • PREVENCIÓN: RESECCIÓN RADIADA, PUENTES CUTÁNEOS AMPLIOS, ESFINTEROTOMÍA INTERNA, VIGILANCIA • Tto. Manejo de deposiciones, dilatación, eventual anoplastía.
- 39. HEMORROIDECTOMÍA - COMPLICACIONES • TARDÍAS (< 2%) • Infección sitio qco. • Menos de 1% • No requiere profilaxis antibiótica • En caso de Absceso o Celulitis 🡺 AB con o sin drenaje. • Incontinencia • Extremadamente rara. Relacionada con constricción del esfínter, lesión del complejo esfinteriano o pérdida del complejo hemorroidal. • Posterior a 6 a 8 semanas se resuelve. • Hemorrroides son responsables del 10 – 15% de la continencia. • Impactación fecal • Fístual Anal • Ectropion
- 40. TIPO TRATAMIENTO GRADO 1 GRADO 2 GRADO 3 GRADO 4 TROMBOSIS O ESTRANGULACIÓN Dietario y Estilo de vida x x x x x En BOX LBA x x x Escleroterapia x x Coag. Infrarroja x x QUIRÚRGICO Hemorroidectomía x x x Hemorroidopexia (PPH) x x PROLAPSO CIRCUNFEREN CIAL Lig. Arteria Hemorroidal por Doppler x x
- 41. CONCLUSIO NES • LAS HEMORROIDES SON ESTRUCTURAS ANATÓMICAS NORMALES CON PRINCIPAL COMPONENTE ARTERIAL Y CUMPLE ROL FISIOLOGICO EN CONTINENCIA Y DEFECACIÓN • PAQUETES HEMORROIDALES INTERNOS SON 3. (DERECHO ANERIOR Y POSTERIOR, LATERA IZQUIERDO) • EL PRINICIPAL TRATAMIENTO ES MÉDICO (90 – 95% ÉXITO) • SOLO 5-10% REQUERIRÁ TRATAMIENTO QUIRÚRGICO • LA CLASIFICACION DE GOLIGUER ES PARA HEMORROIDES INTERNOS NO COMPLICADOS. LAS DIVIDE EN 4 TIPOS SEGÚN GRADO DE PROLAPSO.
- 42. CONCLUSIONES • EL TRATAMIENTO QUIRÚRGICO ESTÁ DESTINADO A AQUELLOS CON FRACASO DEL TRATAMIENTO MÉDICO (PERSISTENCIA DE SINTOMÁS PESE A BUEN HÁBITO INTESTINAL) • EN HEMORROIDES TIPO 1 Y 2 SE PUEDE REALIZAR TRATAMIENTO MENOS INVASIVO (LBE) CON BUENA TAZA DE ÉXITO PERO ALTA RECIDIVA. • EN HEMORROIDES TIPO 3 Y 4 SE PREFIERE MANEJO QUIRÚRGICO. • HEMORROIDECTOMÍA ES LA MEJOR CIRUGÍA – 98% DE ÉXITO - <4% RECIDIVA • HEMORROIDECTOMÍA DESVETAJA: DOLOR POSTOPERATORIO, TIEMPO EN REINCORPORAR LABORALMENTE.
- 43. CONCLUSIO NES • COMPLICACIONES PRECOCES Y TARDÍAS. AMBAS POCO FRECUENTES. • PRECOCES, MÁS FRECUENTE ES LA RETENCIÓN URINARIA 1 -15% • TARDIAS <2% • HEMORROIDES COMPLICADAS O CON CUADROS CLÍNICOS ESPECIALES EVALUAR CASO A CASO. EN GENERAL EL MANEJO INICIAL ES MÉDICO.