Bloqueo del plexo lumbar
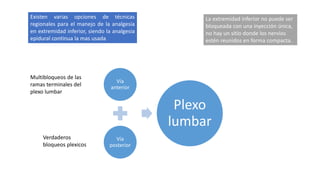
- 1. Existen varias opciones de técnicas regionales para el manejo de la analgesia en extremidad inferior, siendo la analgesia epidural continua la mas usada La extremidad inferior no puede ser bloqueada con una inyección única, no hay un sitio donde los nervios estén reunidos en forma compacta. Vía anterior Vía posterior Plexo lumbar Verdaderos bloqueos plexicos Multibloqueos de las ramas terminales del plexo lumbar
- 2. Inervación sensitiva y motora inervan los músculos de la parte anterior y medial del muslo Plexo sacro: músculos de pierna y pie
- 3. Anatomía Conducto vertebral contiene: • Medula espinal con sus meninges • Tejido graso • Plexo venoso Espacio subdural: mal delimitado entre duramadre y aracnoides Espacio epidural: mejor definido entre duramadre y ligamento amarillo Agujero magno: L1-adultos L3-niños
- 4. Arteria de Adamkiewicz/arteria radicular magna/toracolumbar Síndrome de la arteria espinal anterior Terminación de medula espinal L1 Raíces nerviosas inferiores viajan mas
- 5. • Se encuentra en el interior del musculo psoas, por delante de las apófisis transversas. • Descienden verticalmente hasta L5-S1 La ubicación del plexo lumbar en el interior del psoas constituye el fundamento del abordaje por VIA POSTERIOR / BLOQUEO DEL COMPARTIMIENTO DEL PSOAS
- 6. Raquianestesia/intradural/subaracnoideo Punción lumbar inyectando dentro del espacio subaracnoideo un anestésico local, mezclando con el LC Atraviesa las mismas estructuras que el bloqueo epidural 1. Piel 2. Tejido celular subcutaneo 3. Ligamento supraespinoso 4. Ligamento interespinoso 5. Ligamento amarillo 6. Espacio epidural 7. Duramadre 8. Aracnoides
- 7. Indicaciones Procedimientos abdominales (sobre todo inferior) o pélvicos. Operaciones inguinales o de extremidades inferiores. Obstetricia quirúrgica (cesárea, carece efecto sobre el feto) Intervenciones urológicas. Rápida instauración del efecto.
- 8. Contraindicaciones Infecciones en el lugar de la punción. Alergia a los anestésicos locales. Hipertensión intracraneal. Negativa del paciente. Alteraciones de la coagulación Enfermedades neurológicas
- 9. TÉCNICA PREPARACIÓN Agujas Intradurales: • Quincke bicelada a 30-45° • Whitacre y Sprotte: punta de lapiz • Calibre delgado < incidencia cefalea post – punción. Equipo Medicamentos SprotteQuincke Whitacre
- 10. TÉCNICA El paciente debe recibir algún sedante, pero no demasiado, para estar cómodo durante el procedimiento. El paciente debe ser capaz de cooperar antes, durante y después de la administración de la anestesia espinal.
- 11. TÉCNICA POSICIÓN Decúbito lateral o sentado
- 12. • El lado a bloquear se coloca debajo en caso de usar una solución hiperbárica • Encima si se usa una solución hipobárica • Si la solución es isobárica la posición es independiente Baricidad: es la relación que existe entre la densidad de la solución anestésica y la del LCR. La densidad del LCR como la de la solución anestésica pueden variar en función de la temperatura y de los aditivos de la solución. La densidad normal del LCR a 37º : 0,9990 -1,0015. < 0,9990 :hipobáricas >1,0015: hiperbáricas. 0,9990 -1,0015: isobáricas.
- 14. TÉCNICA PROYECCIÓN Y PUNCIÓN • Minimizar lordosis lumbar para acceder al espacio • Buscar crestas iliacas que delimitan el nivel L3-L4. • L2-L3, L3-L4, L4-L5. • La piel se debe limpiar con una solución estéril, y el área debe ser cubierto de manera estéril. • Habón intradérmico • Anestesia local. opcional.
- 15. TÉCNICA APROXIMACIÓN MEDIANA • Se palpa el espacio deseado. • La aguja se coloca con un ángulo craneal leve de 10 a 15 grados. • Avanza los tejidos y ligamentos hasta llegar a la duramadre
- 16. TÉCNICA APROXIMACIÓN MEDIANA • Retiro del mandril para evidenciar salida del LCR. • Si no hay flujo, la aguja puede estar obstruida un giro de 90 grados puede ser útil. • Contacto con Hueso: tenga en cuenta la profundidad de la aguja, y colocar la aguja más craneal.
- 17. TÉCNICA APROXIMACIÓN MEDIANA • Nuevo contacto Hueso: Evalúe profundidad. • > profundo al previo (apófisis espinosa inf) más cefálico. • < profundo al previo (apófisis espinosa sup) más caudal. Hacer pequeños cambios en el ángulo de dirección cuando se reinserta la aguja. Pequeños cambios en la superficie puede conducir a grandes cambios en la dirección cuando la aguja llega a las meninges.
- 18. TÉCNICA APROXIMACIÓN MEDIANA • Si la punta de la aguja se encuentra con una raíz nerviosa, el paciente puede sentir una parestesia. • Retirar mandril y evidenciar retorno de LCR. Lo más probable es una raíz nerviosa cola de caballo • Si no hay flujo de LCR, probablemente la aguja está en contacto con una raíz del nervio espinal del espacio epidural. La aguja debe ser removida y redirigir hacia el lado opuesto de la parestesia. • Luego de evidenciar salida de LCR, administrar mdto 0,2 ml/seg. 0,5 ml/seg
- 19. APROXIMACION PARAMEDIANA ANCIANOS OSTEOARTRITIS CIFOSCOLIOSIS CIRUGIA PREVIA DE COLUMNA OBESIDAD
- 20. TÉCNICA APROXIMACIÓN PARAMEDIANA • El paciente puede estar en cualquier posición: sentado, lateral, prono. • Identificar el nivel correcto para la colocación de la anestesia espinal. Palpar la apófisis espinosa. • La aguja debe insertarse 1-2 cm lateral a este punto y se dirige hacia el centro del espacio. • Otro método consiste en insertar la aguja 1 cm lateral y 1 cm inferior a la apófisis espinosa superior. • Se ingresa con un ángulo de 10-15°en cefálicamente
- 22. Anestesia epidural • Bloque de conducción nerviosa, mediante la infiltración del espacio entre la duramadre y el revestimiento interior del canal vertebral “espacio peridural”
- 23. • El anestésico local se mezcla y difunde en el LC • En el espacio peridural existe una presión negativa 5-10 cmH2O • Técnicas de identificación del espacio epidural
- 25. MEDICAMENTOS LIDOCAINA • El inicio de la anestesia se produce en 3 a 5 minutos con una duración de 1 a 1,5 h. • Una desventaja de la lidocaína ha sido la asociación con síntomas neurológicos transitorios (SNT) • Se presenta en aproximadamente el 14% de los pacientes
- 26. MEDICAMENTOS BUPIVACAINA • Es una alternativa viable a la lidocaína para la anestesia espinal con muy poca incidencia de SNT. • El inicio de la anestesia se produce en 8 minutos con una duración de 210 a 240 min. • Ha sustituido lidocaína como el más utilizado en anestesia espinal.
- 27. MEDICAMENTOS TETRACAINA • Inicio de la anestesia en 3 a 5 minutos con una duración de 210 a 240 minutos al igual que la bupivacaína. • SNT se produce en menor frecuencia que con la lidocaína.
- 28. ADITIVOS PARA LOS AL VASOCONSTRICTORES ADRENALINA FENILEFRINA INTENSIFICAN Y PROLONGAN LA ANESTESIA
- 29. ADITIVOS PARA LOS AL EPINEFRINA AMP 1 mg/ 1 ml Adición de 0,1 ml a 10 ml de AL
- 30. ADITIVOS PARA LOS AL OPIOIDES Fentanilo, sufentanilo, meperidina y la morfina • Los efectos secundarios que se pueden ver incluyen náusea, prurito, vómitos, depresión respiratoria, ileo, retención urinaria.
- 31. ADITIVOS PARA LOS AL AGONISTAS ALFA 2 ADRENERGICOS (CLONIDINA) • Mejorar el alivio del dolor y prolongar bloqueo sensitivo y bloqueo motor. • Induce hiperpolarización y facilita la acción de los anestésicos locales, prolongando así el bloqueo del motor cuando se usa como aditivo. • Efectos secundarios incluyen hipotensión, bradicardia y sedación.
- 32. ADITIVOS PARA LOS AL Inhibidores de la Acetilcolinesterasa • Prevenienen la descomposición de la acetilcolina y producen analgesia. • Los efectos antinociceptivos se deben a aumento de la acetilcolina y la generación de óxido nítrico. • Los efectos secundarios: náuseas y vómitos, bradicardia ansiedad, agitación, inquietud y debilidad de extremidades inferiores.
- 33. COMPLICACIONES LESIÓN NEUROLÓGICA PERMANENTE • Tasa de complicación neurológica 0,03%. • Daño neurológico puede ocurrir después de la introducción de agujas en la médula espinal o los nervios, la isquemia de la médula espinal, la contaminación bacteriana del espacio subaracnoideo, o formación de hematoma.
- 34. COMPLICACIONES SINDROME DE CAUDA EQUINA • Se asocia con el uso continuo de microcatéteres espinales. • El uso de lidocaína hiperbárica al 5% para la anestesia espinal se asocia. • Administración de dosis repetidas de la solución de AL a través de catéteres continuos espinales o anestesia espinales múltiples. • Limitar la cantidad de AL • Cambio de AL
- 35. COMPLICACIONES ARACNOIDITIS • Puede ocurrir después de la inyección de AL o de esteroides. • Causas: incluyen la infección, sangre en el espacio intratecal, sustancias neurotóxicas, las intervenciones quirúrgicas en la columna vertebral, el trauma. • Anestesia raquídea: punción dural traumática, anestésicos locales, detergentes, antisépticos u otras sustancias que sin querer se inyectan en el canal espinal.
- 36. COMPLICACIONES HEMATOMA ESPINAL • Rara complicación después de la anestesia. • Relacionado con el trauma o la terapia anticoagulante. • Factores de riesgo: la intensidad del efecto anticoagulante, edad avanzada, el sexo femenino, antecedentes de hemorragia gastrointestinal, el uso de aspirina, y la duración de la terapia. • La mayoría de los hematomas espinales ocurren en el espacio epidural. • Si aparecen síntomas neurológicos nuevos o hay un desarrollo progresivo, se puede requerir cx inmediata.
- 37. COMPLICACIONES MENINGITIS • Puede ser Bacteriana o aséptica. • Fuentes infección: Contaminación del equipo para el procedimiento, de los medicamentos, tos, infección del px, flora oral del anestesiólogo. • Aséptico: Contaminación química, detergentes. Flora Oral: . Streptococcus salivarius, S. viridans, Staphylococcus aureus, Pseudomonas aeruginosa, Acinetobacter, Mycobacterium tuberculosis.
- 38. COMPLICACIONES CEFALEA POST-PUNCIÓN • Incidencia de hasta un 25%. Restricción de las actividades cotidianas. • Cefalea: elevación de la cabeza. o mejora con decúbito supino.
- 39. COMPLICACIONES CEFALEA POST-PUNCIÓN • Diplopía, tinnitus, náuseas, vómito. • < Indicencia con edad y tipo agujas. • Tratamiento conservador: líquidos, reposo en cama, analgésicos. • 1 a 6 semanas para que los síntomas se resuelvan espontáneamente.
- 40. COMPLICACIONES CEFALEA POST-PUNCIÓN • Complicaciones del Parche epidural: • Dolor de espalda (35%), • Dolor en cuello, • Dolor en extremidades inferiores • Elevación de la temperatura transitoria • Parálisis de pares craneales • irritación de la raíz nerviosa • Convulsiones • Deterioro mental agudo • Hematoma subdural • Parestesias permanentes, y el síndrome de cauda equina.
- 41. COMPLICACIONES CEFALEA POST-PUNCIÓN • Tratamiento: • Cafeina 500 mg IV, 300 mg VO. • 1 taza café 150 mg cafeina. • Sumatriptan: • Agonista de la serotonina
- 42. TÉCNICA APROXIMACIÓN DE TAYLOR (LUMBOSACRA) • Dirigido en forma paramediana al espacio L5-S1. • Punción 1 cm caudal y 1 cm medial de las espinas iliacas posterosuperiores. • Dirección cefálica y medial. • Primera resistencia que se pasa es el ligamente amarillo.
- 43. TÉCNICA APROXIMACIÓN DE TAYLOR (LUMBOSACRA)
- 44. Bloqueo del plexo lumbar
- 46. Anestesia y analgesia en la distribución de sus ramas terminales No existe una técnica de bloqueo que permita con una sola punción proveer anestesia o analgesia a todo el miembro inferior. Vía anterior Vía posterior
- 47. Indicaciones vía anterior • Cirugia de rodilla • Injerto de piel
- 48. Profundidad media del plexo lumbar medida por tomografía a nivel de L4: • Hombre: 60-100 mm. Promedio de 83 mm • Mujer: 57-93 mm. Promedio de 71 mm • Distancia entre apófisis transversa de L4 y plexo lumbar: 15-20mm/18 mm • > 20mm riesgo de puncionar peritoneo
- 49. Capdevilla • se identifica el punto medio de L4 y la línea intercrestas • se traza una línea paralela a L4 que pasa por la cresta ilíaca posterosuperior y en el punto donde esta línea se intersecta con las intercrestas es el sitio de punción • Se avanza la aguja hasta contactar con el proceso lateral de L4, se redirige caudalmente y se continúa avanzando.
- 50. Abordaje femoral paravascular de Winnie o bloqueo 3 en uno • Anestesia con 1 sola inyección • Fuera de los vasos, N femoral, femorocutaneo lateral y obturador • Bloqueo del plexo lumbar al rellenar con anestésico la capsula del nervio femoral
Notas del editor
- La posición de sentado se utiliza para la anestesia lumbar baja o sacra y en los casos cuando el paciente es obeso y no hay dificultad en encontrar la línea media en posición lateral. • Al realizar un bloque de silla de montar, el paciente debe permanecer en posición sentada durante al menos 5 minutos después de una anestesia raquídea
- Suele ser el elemento de la técnica intradural peor controlado debido a 2 factores: ayudante no comprende, ptes sedados incorrecta o escesiva. Sedestación: para metameras lumbares bajas y sacras (cx perineales o urologicas, o obesidad o escoliosis). Mantener posicón 5 min. Crestas Iliacas. L4-L5.
- presenta como dolor de espalda y las extremidades inferiores disestesias con radiación a las nalgas, los muslos y las extremidades inferiores después de la recuperación de la anestesia espinal.
- FENILEFRINA ASOCIADO A SNT. ISQUEMIA DE LA ME POR LA ARTERIA ESPINAL ANTERIOR ??
- No se ha visto efector motor con la administración sola.
- Si se producen cambios mentales agudos o un parche de segunda muestra de sangre no produce alivio, una consulta de neurología se obtiene inmediatamente.