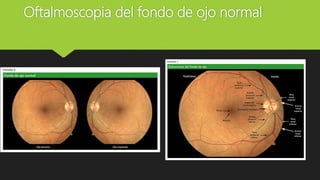
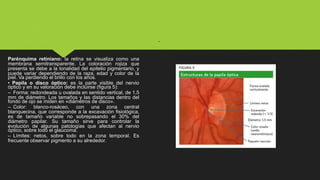
El documento describe la técnica de exploración del fondo de ojo mediante oftalmoscopio directo. Explica que este permite visualizar estructuras como la retina, disco óptico, vasos sanguíneos y mácula. Detalla los pasos para realizar correctamente la exploración, como pedir al paciente que mire a un punto lejano, seguir las venas y arterias desde el disco óptico, y examinar sistemáticamente cada cuadrante en busca de anormalidades. El objetivo es detectar cualquier lesión o cambio patoló