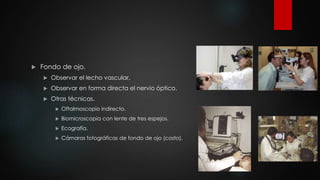
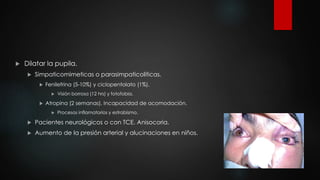
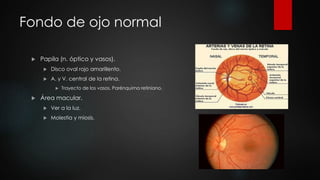
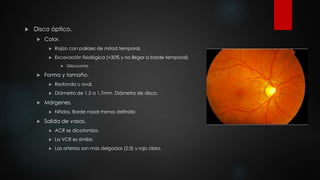
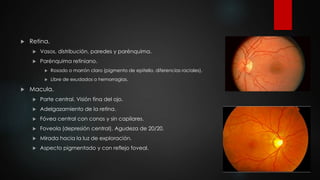
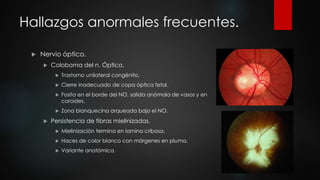
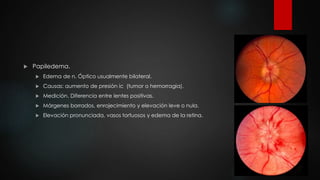
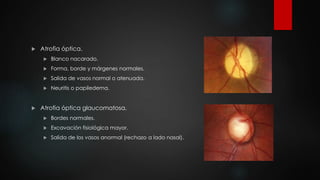
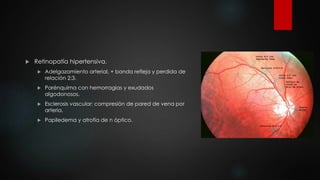
El documento describe los diferentes métodos para examinar el fondo de ojo, incluyendo la oftalmoscopia directa e indirecta. Explica cómo realizar un examen completo del fondo de ojo, observando estructuras como la papila óptica, la retina y la mácula. También enumera algunos hallazgos anormales comunes como la retinopatía diabética, la hipertensiva y las oclusiones de vasos retinianos.