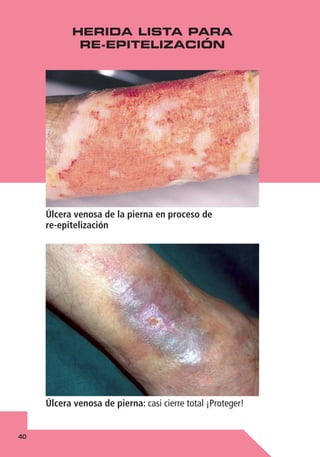
Este documento presenta una guía práctica para el cuidado de heridas crónicas. Explica que el tratamiento de heridas requiere un enfoque multidisciplinario. Proporciona recomendaciones generales sobre la higiene, limpieza, tratamiento y derivación a especialistas. Además, ofrece consejos específicos para diferentes tipos de heridas crónicas basados en la experiencia de los autores. El objetivo es racionalizar el tratamiento de estas afecciones frecuentes y mejorar la calidad de vida de los pacientes.