Lupus Sistémico: Causas, Síntomas y Tratamiento
- 2. DEFINICIÓN El lupus eritematoso sistémico (LES) es una enfermedad crónica, autoinmune y sistémica que puede afectar a prácticamente cualquier parte del cuerpo humano. Es, prototipo de las enfermedades autoinmunes, se caracteriza por una alteración de la respuesta inmunológica con producción de autoanticuerpos dirigidos contra antígenos celulares, cuyo resultado final es la afectación de múltiples órganos y sistemas. Inflamación crónica Multisistémica Etiología Desconocida Brotes y Remisiones
- 4. ETIOLOGÍA La causa exacta del lupus eritematoso sistémico es desconocida, aunque parece claramente multifactorial. Diversas observaciones sugieren la intervención de factores genéticos, hormonales, inmunológicos y ambientales, que pueden influir en el sistema inmunitario y provocar del cuadro clínico del LES. Factores Genéticos Infecciosos Hormonales Ambientales Autoinmunidad
- 5. CUADRO CLINICO Síntomas Generales: • Cansancio. • Pérdida de peso. • Fiebre prolongada (que no se debe a ningún proceso infeccioso.) Síntomas Articulares Y Musculares: El 90% de los pacientes con lupus tienen dolor e inflamación de las articulaciones (artritis.) Las que más se afectan son las de los dedos de las manos, muñecas, codos, rodillas y las de los pies. Es frecuente que el paciente note rigidez articular por las mañanas.
- 6. PATOGENIA El lupus eritematoso sistémico no está completamente aclarada, aunque se piensa que es una enfermedad causada por la interacciones entre ciertos genes predisponentes y diversos factores ambientales que, por razones desconocidas, son capaces de dar inicio a los eventos y respuestas autoinmunes anormales, que acaban originando lesiones en células y tejidos. • Autoanticuerpos e inmunocomplejos: Los autoanticuerpos pueden estar presentes durante años antes de que aparezcan los primeros síntomas de la enfermedad. Los autoantígenos que son reconocidos son presentados primariamente en la superficie de las células, particularmente por células activadas o bajo apoptosis, en las que los antígenos celulares han emigrado a la superficie celular, donde pueden ser reconocidas por el sistema inmune. • Lesión tisular: Los autoanticuerpos pueden producir lesión tisular por el depósito de inmunocomplejos y la reacción inflamatoria secundaria o por interferir directamente en las funciones celulares.
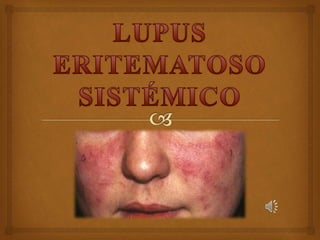
- 7. EXAMEN DE DIAGNOSTICO A causa de la amplia variedad de síntomas, el diagnóstico de Lupus puede ser difícil, y requiere cierta perspicacia por parte del médico que ve inicialmente al paciente. Entre las manifestaciones típicas del LES se incluyen: • Erupción en las mejillas con aspecto de "alas de mariposa". • Erupción cutánea en las zonas expuestas al sol. • Ulceras en el paladar y en las fosas nasales. • Artritis de una o más articulaciones. • Inflamación de riñón (nefritis).
- 8. • Afectación del sistema nervioso, incluyendo convulsiones, alteraciones mentales o accidentes vasculares cerebrales(ictus). • Pueden verse fiebre, adelgazamiento, pérdida del cabello, problemas circulatorios en los dedos de las manos y de los pies, dolor en el pecho al andar o con la inspiración profunda o dolor abdominal.
- 9. Las pruebas de laboratorio son determinantes para establecer el diagnóstico de LES, y se pueden encontrar una serie de alteraciones juntas o por separado: • un número disminuido de glóbulos blancos (Leucopenia). • un número disminuido de glóbulos rojos (Anemia). • un número disminuido de plaquetas. • anomalías en análisis de orina. • disminución de las proteínas del complemento (un sistema de proteínas del plasma sanguíneo que forma parte del sistema inmunitario). • presencia de anticuerpos que no se encuentran en las personas sanas. En especial, los anticuerpos antinucleares (ANA) son casi siempre positivos en el LES. A veces el diagnóstico exacto se retrasa, porque la enfermedad puede evolucionar gradualmente, simulando a su vez otras enfermedades.
- 10. TRATAMIENTO Los pacientes con LES tienen una gran variabilidad clínica, siendo diferente el tratamiento según la afectación de órganos y sistemas que presenten y la gravedad de estas manifestaciones. MEDIDAS GENERALES: • Protección solar: Los pacientes con LES deben evitar la exposición solar, así como a otras fuentes de luz ultravioleta. Deben usar cremas de protección solar, preferiblemente las que bloquean tanto los UV-A, como los UV-B, con un elevado factor de protección (>50+).
- 11. • DIETA Y NUTRICIÓN Existen pocos datos en relación a la utilidad de modificaciones dietéticas en los pacientes con LES. Se recomienda una dieta equilibrada, restricción de la sal si existe hipertensión y/o nefritis y adelgazar si existe sobrepeso. Es posible que los niveles de vitamina D sean bajos en los pacientes con lupus, debido en parte a la baja exposición solar, siendo necesario en estos casos suplementos de vitamina D • EJERCICIO: La inactividad producida por la enfermedad activa origina una pérdida de masa muscular, desmineralización ósea y pérdida de fortaleza física, originando sensación de cansancio. Esto puede ser evitado con ejercicios graduales, adaptados a la posibilidades del paciente. • NO FUMAR: Fumar cigarrillos puede aumentar el riesgo de LES y de enfermedad más activa. Es aconsejable también dejar de fumar para evitar comorbilidades como arteriosclerosis acelerada, trombosis, osteoporosis y cáncer.
- 12. TRATAMIENTOS ESPECIFICOS: El patrón y la severidad de la afectación orgánica determinará el tipo específico de fármacos utilizados para su tratamiento. • Aines: Los antiinflamatorios no esteroideos (AINE) generalmente son eficaces para las quejas musculo esqueléticas –artralgias, artritis–, la fiebre y las serositis –pleuritis, pericarditis– leves. • Antipalúdicos: Los antipalúdicos de síntesis, como la hidroxicloroquina, son usados principalmente para las manifestaciones cutáneas y articulares, así como para el control general de la enfermedad.
- 13. • Corticoides: Los corticoides tópicos son usados con frecuencia en las manifestaciones cutáneas del LES. Los corticoides sistémicos en dosis altas (1-2 mg/kg/día de prednisona) son utilizados solos o en combinación con inmunosupresores para los pacientes con afectación orgánica importante, particularmente la afectación renal y del sistema nervioso central, aunque también en casos de trombopenia severa, anemia hemolítica o afectación cardiopulmonar. Dosis más bajas (hasta 15 mg/día de prednisona) se utilizan a veces para síntomas constitucionales, cutáneos y articulares hasta que hagan su efecto los antipalúdicos u otros fármacos ahorradores de corticoides. • Inmunosupresores: Los inmunosupresores como metotrexato, azatioprina, ciclofosfamida o micofenolato, se reservan para aquellos pacientes con afectación importante de algún órgano, o aquellos que no responden adecuadamente a los corticoides. La ciclofosfamida, el micofenolato o la azatioprina se administran junto con corticoides en los paciente con nefritis lúpica. La ciclofosfamida también se administra a los pacientes con afectación del sistema nervioso central, así como en caso de vasculitis sistémica y hemorragia alveolar.
- 14. COMPLICACIONES La complicación causada por el lupus puede afectar a muchas áreas de su cuerpo, incluyendo: • Riñones: Él lupus puede causar daño renal grave, y la insuficiencia renal es una de las causas principales de muerte entre las personas con lupus. Los signos y síntomas de problemas renales pueden incluir picazón generalizada, dolor de pecho, náuseas, vómitos e hinchazón en las piernas (edema). • Cerebro: Si su cerebro se ve afectado por el lupus, puede experimentar dolores de cabeza, mareos, cambios de comportamiento, alucinaciones, e incluso derrames cerebrales o ataques. Muchas personas con problemas de memoria la experiencia de lupus y puede tener dificultad para expresar sus pensamientos.
- 15. • De Sangre Y Los Vasos Sanguíneos: El lupus puede conducir a problemas de la sangre, incluyendo anemia y aumento del riesgo de sangrado o coágulos sanguíneos. También puede causar inflamación de los vasos sanguíneos (vasculitis). • Pulmones: Tener lupus aumenta sus probabilidades de desarrollar una inflamación del revestimiento de la cavidad torácica (pleuresía), lo que puede hacer que la respiración dolorosa. • Corazón: El lupus puede causar inflamación del músculo del corazón, las arterias o de la membrana del corazón (pericarditis). El riesgo de enfermedades cardiovasculares y ataques al corazón aumenta en gran medida.
- 16. OTROS TIPOS DE COMPLICACIONES Con lupus, también aumentan el riesgo de: • Infección: Las personas con lupus son más vulnerables a la infección debido a que tanto la enfermedad y sus tratamientos debilitan el sistema inmunológico. Las infecciones que más comúnmente afectan a las personas con lupus incluyen infecciones del tracto urinario, infecciones respiratorias, infecciones por hongos, salmonella, el herpes y el herpes zóster. • Cáncer: Con lupus, parece aumentar el riesgo de cáncer.
- 18. BIBLIOGRAFÍA • http://www.nlm.nih.gov/medlineplus/spanish/ency/article/000435.htm • https://www.rheumatology.org/practice/clinical/patients/diseases_and_co nditions/lupus-esp.asp • http://es.wikipedia.org/wiki/Lupus_eritematoso_sist%C3%A9mico#Patog .C3.A9nesis • http://www.institutferran.org/lupus.htm • http://fundapoyarte.org/sitio-tera/fun-articulo/sm-2/cont-1462-cules-son- las-complicaciones-del-lupus-eritematoso-sistmico-a.html • http://www.hipertension-pulmonar.org/pacientes/fchp_lupus_ complicaciones.html
