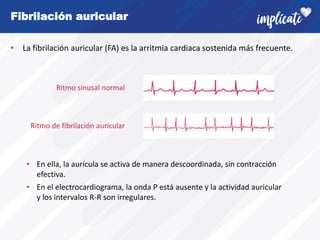
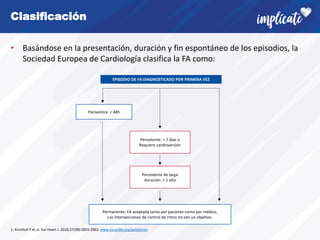
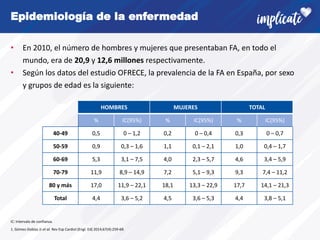
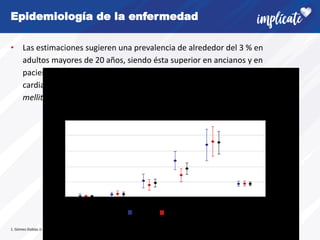
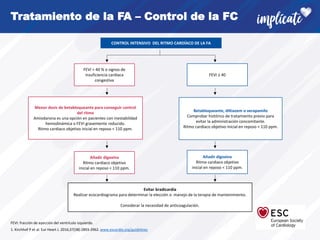
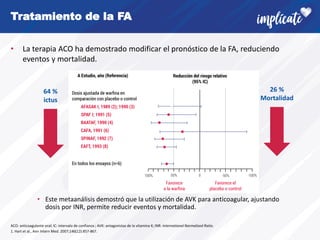
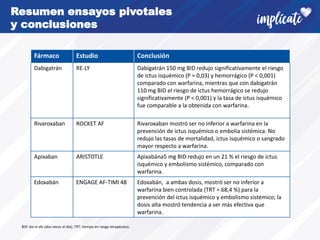
La fibrilación auricular (FA) es la arritmia cardiaca más frecuente. Afecta alrededor del 3% de la población adulta y su prevalencia aumenta con la edad y en pacientes con enfermedades cardiovasculares. La FA tiene un fuerte componente genético y su desarrollo se asocia con la remodelación estructural de la aurícula. Los síntomas incluyen palpitaciones y latido irregular, pero también puede ser asintomática. El diagnóstico requiere un electrocardiograma. Existen recomendaciones