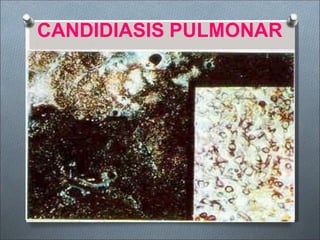
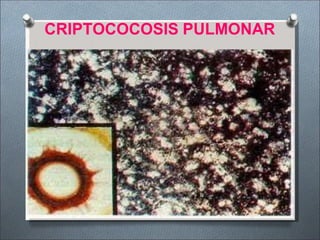
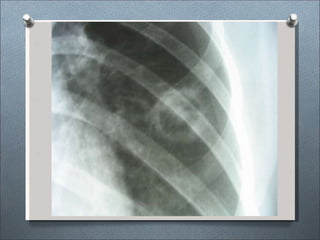
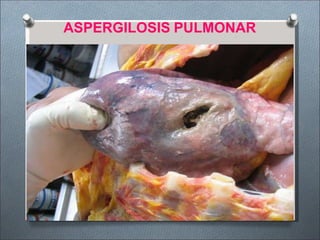
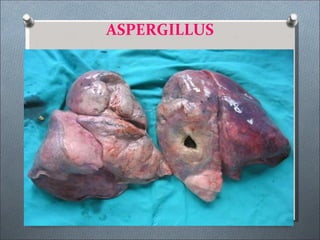
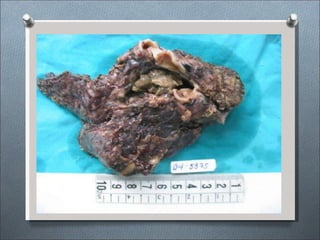
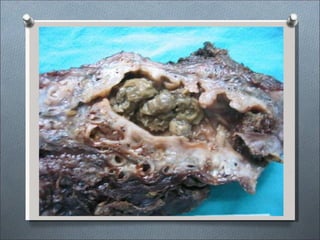
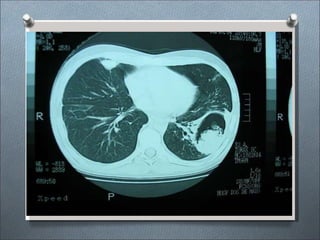
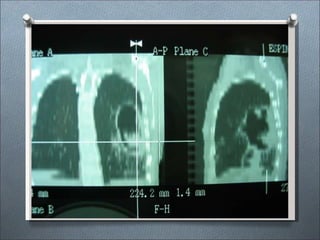
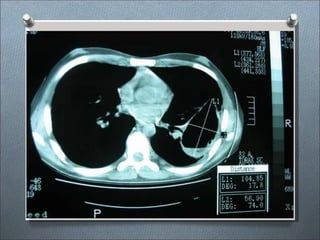
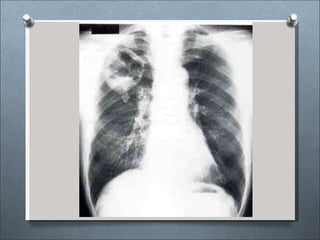
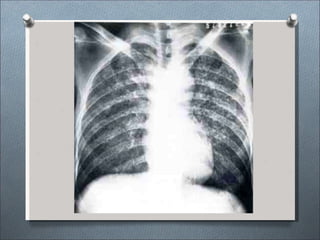
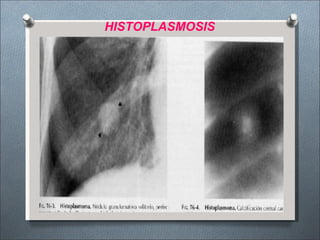
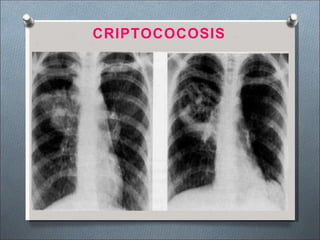
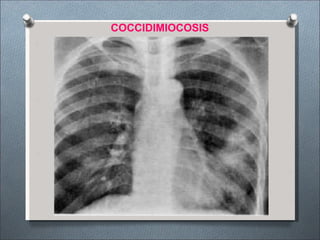
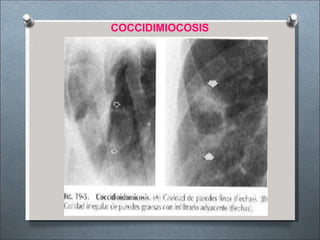
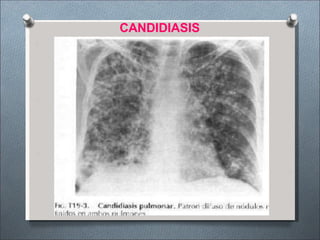
Este documento describe varios hongos que pueden causar micosis pulmonares, incluyendo Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitides, y Aspergillus. Describe los síntomas, formas de transmisión, cuadros clínicos, manifestaciones radiológicas, y tratamientos para varias micosis pulmonares como la aspergilosis, histoplasmosis, paracoccidiomicosis, criptococosis y coccidiomicosis. El documento proporciona información sobre el diagnóstico y exá