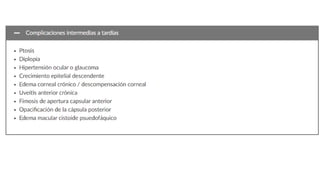
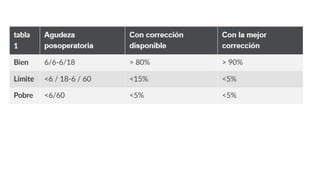
Este documento proporciona información sobre la educación y el asesoramiento del paciente antes de la cirugía de cataratas, así como sobre el manejo de posibles complicaciones posteriores a la cirugía. Detalla los puntos clave a cubrir en cada seguimiento posoperatorio y ofrece recomendaciones sobre el tratamiento de complicaciones como edema corneal, prolapso de iris, desplazamiento del lente intraocular y endoftalmitis.