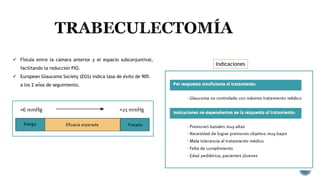
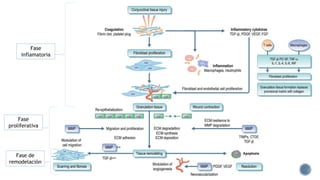
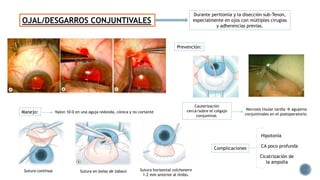
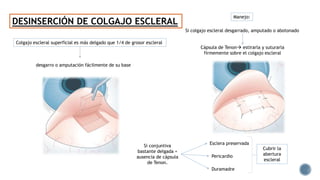
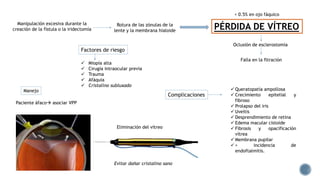
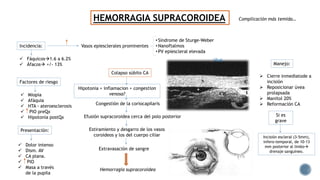
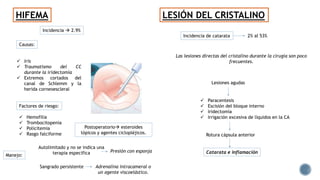
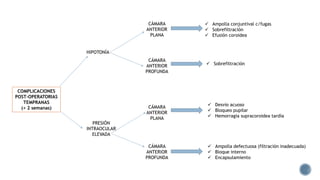
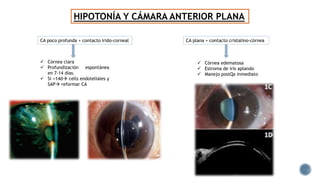
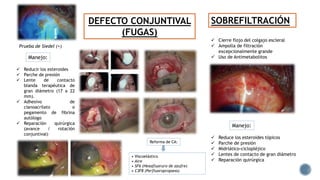
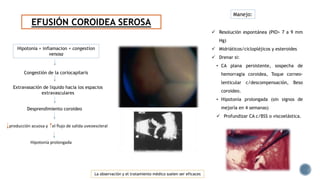
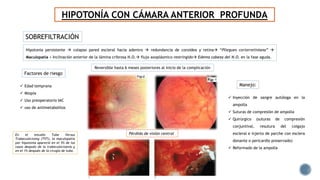
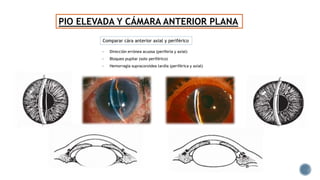
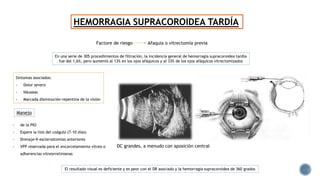
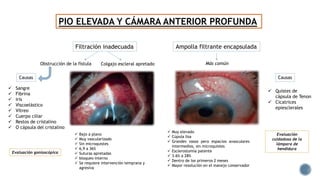
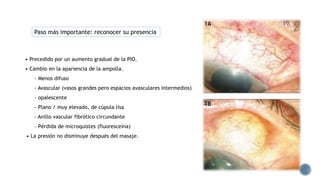
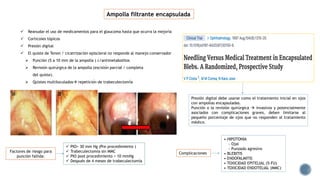
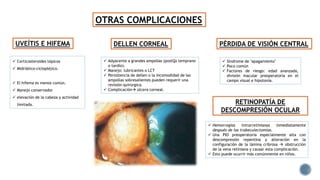
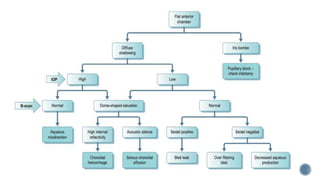
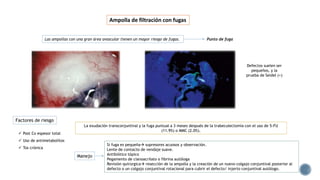
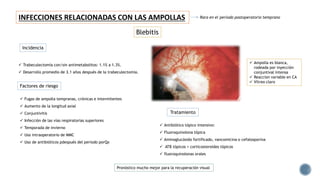
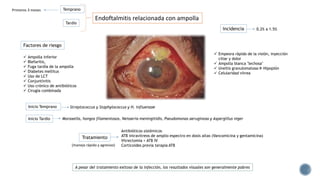
El documento aborda complicaciones y manejo postoperatorio de la cirugía de glaucoma, incluyendo tasas de éxito y factores de riesgo asociados. Detalla problemas como hemorragias supracoroideas, hipotonía, y fallas en la filtración, así como tácticas quirúrgicas y médicas para abordar estas complicaciones. Se enfatiza en la importancia de un manejo cuidadoso y seguimiento para optimizar resultados visuales en pacientes tratados.