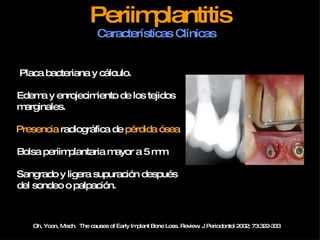
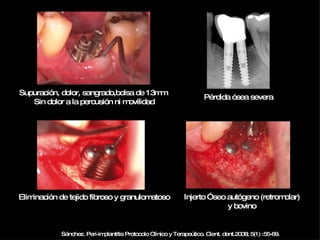
1) El documento describe la morfología y enfermedades de los tejidos periimplantarios. 2) Explica que la periimplantitis comienza en la parte coronaria del implante y progresa hacia el hueso, causando pérdida de oseointegración. 3) El tratamiento de la periimplantitis incluye eliminación del biofilm, regeneración de la superficie del implante y tratamiento antiinfeccioso para prevenir la recolonización bacteriana.