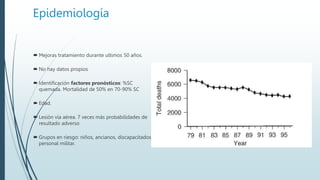
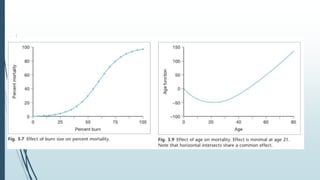
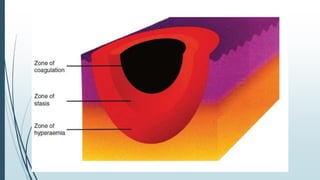
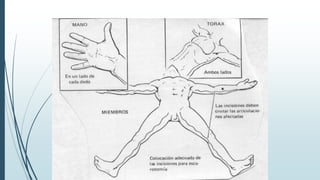
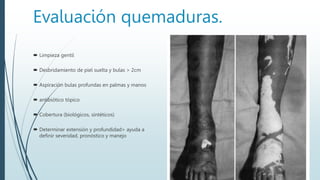
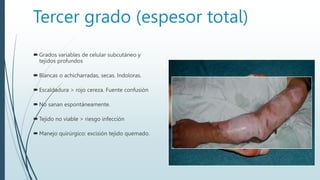
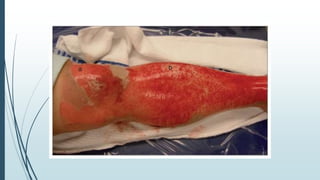
Este documento describe las quemaduras desde una perspectiva clínica. Define las quemaduras como lesiones tisulares de origen térmico y discute la epidemiología, etiología, fisiopatología, manifestaciones sistémicas, clasificación, evaluación y manejo de las quemaduras, incluida la reanimación con fluidos. El documento provee una visión general integral del tema de las quemaduras.