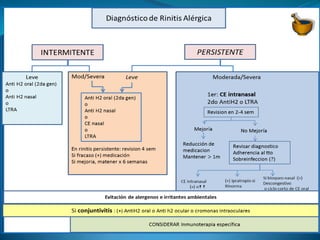
Este documento resume la guía de práctica clínica para el tratamiento de la rinitis alérgica. Describe la clasificación, fisiopatología, diagnóstico y tratamiento de la rinitis alérgica, incluidos los corticoides tópicos intranasales, antihistamínicos y otros fármacos. El objetivo del tratamiento es controlar los síntomas y mejorar la calidad de vida del paciente mediante un enfoque basado en la gravedad de los síntomas y el impacto en la vida diaria.