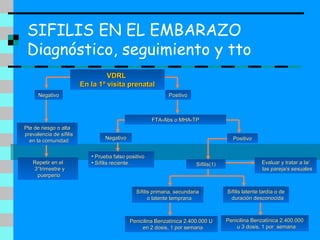
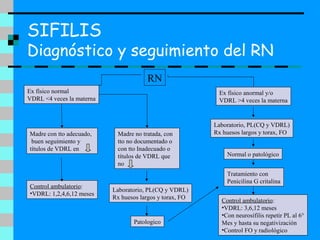
Este documento trata sobre patologías congénitas. Resume las características de estas patologías, las dificultades en su diagnóstico y describe específicamente la sífilis y el Chagas. La sífilis es causada por el Treponema pallidum y puede transmitirse de una madre infectada a su bebé. El Chagas es causado por el parásito Trypanosoma cruzi y también puede transmitirse congénitamente. Ambas afecciones requieren diagnóstico y tratamiento oportunos para mejorar el pronóstico del recién nac