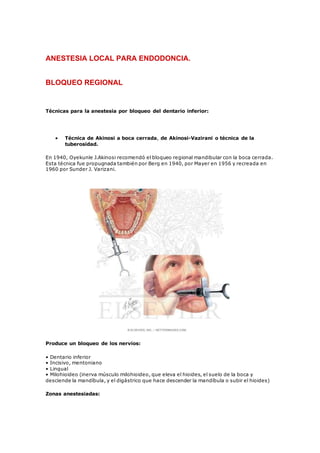
Este documento describe la técnica de anestesia local Akinosi para endodoncia del dentario inferior. La técnica implica la inyección de anestésico en la mucosa lingual mandibular para bloquear los nervios dentario inferior, incisivo y lingual. Proporciona anestesia de las piezas dentarias mandibulares hasta la línea media, la mucosa bucal anterior y dos tercios anteriores de la lengua.