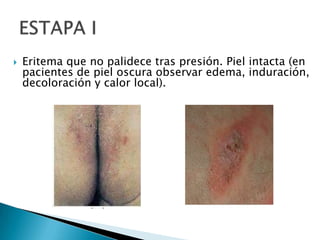
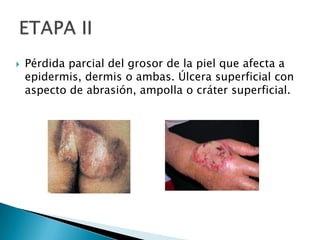
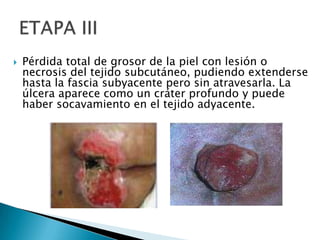
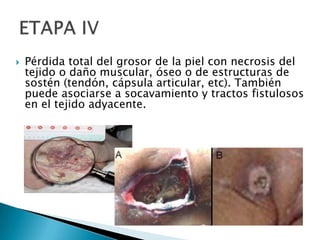
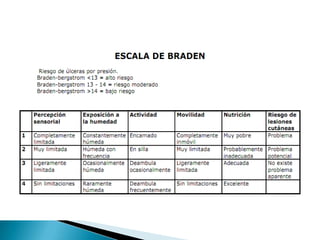
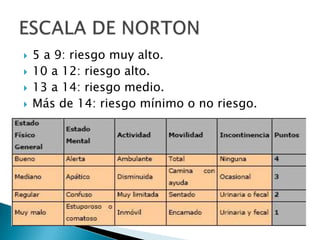
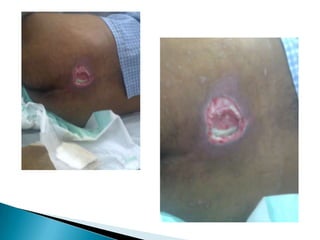
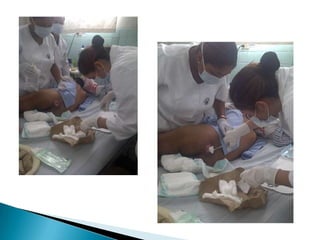
Las úlceras por presión son áreas de daño en la piel y tejido subyacente causadas por la presión prolongada sobre una superficie dura. Se clasifican en 4 etapas según la profundidad del daño. Su tratamiento incluye desbridamiento, limpieza, prevención de infecciones y uso de apósitos húmedos para promover la curación. También es importante la movilización del paciente, cambios posturales frecuentes y el uso de dispositivos de alivio de presión para prevenir nuevas úlcer