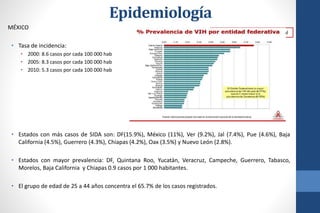
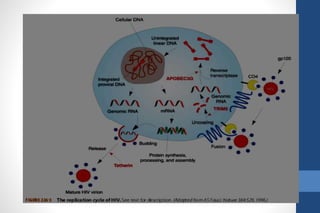
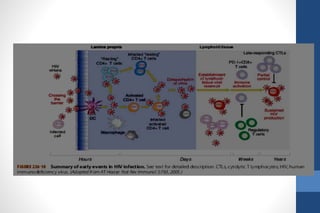
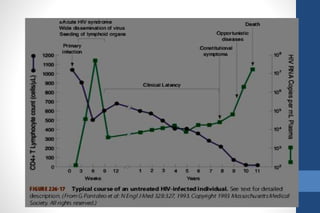
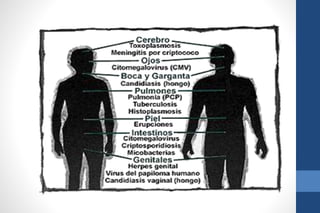
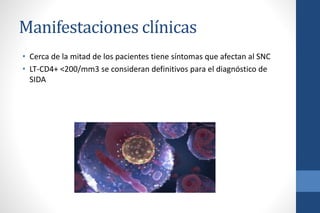
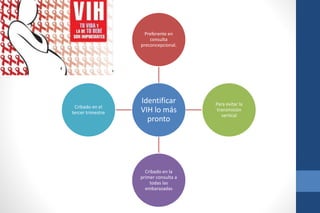
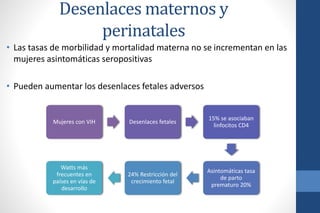
El documento aborda la infección por VIH en el embarazo, incluyendo su epidemiología, modos de transmisión y el impacto en la salud pública, así como las medidas de prevención de transmisión vertical y el manejo clínico de gestantes infectadas. Se detalla la importancia del cribado, el tratamiento antirretroviral, y las complicaciones materno-fetales asociadas al VIH. Además, se subraya la necesidad de un enfoque integral en el cuidado prenatal y en la toma de decisiones informadas sobre el embarazo en mujeres con VIH.