50 diabetes
- 2. DIABETES MELLITUS • Trastorno metabólico donde el cuerpo no puede controlar la cantidad de glucosa en sangre • El páncreas no produce insulina, las células corporales son resistentes a la acción de la insulina. • Cuando los niveles de sangre se elevan, la glucosa no puede penetrar en las células corporales
- 3. • El cuerpo responde intentando eliminar glucosa de la sangre y usando la grasa y proteínas como fuentes alternativas de energía
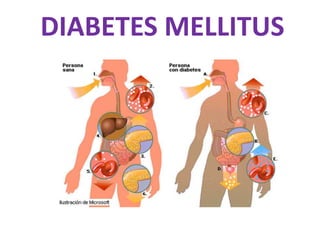
- 4. La glucosa entra en el torrente sanguíneo después de comer y beber El páncreas produce glucagón El glucagón convierte el glucógeno (procede del hígado), en glucosa, que entra en la sangre. Los niveles de glucosa en sangre descienden Los niveles de glucosa en sangre aumentan. El páncreas produce insulina La insulina permite que las células puedan aprovechar la glucosa. Las células “queman” glucosa para producir energía: convierten la glucosa en glucógeno
- 5. EL PÁNCREAS • Situado en el abdomen y detrás del estomago glándula que secreta insulina • Dos grupos de células llamados islotes de Langerhans • Dos tipos de células productoras: beta y alfa. glucagón insulina hormona que regula el nivel de glucosa en sangre
- 6. ETIOLOGÍA • Factores hereditarios y ambientales (estilo de vida). • El azúcar no provoca, por si mismo la diabetes, pero puede hacer que gane peso. • El sobrepeso aumenta el riesgo • Genética. • Forma corporal. • Antecedentes étnicos. • Embarazo. • Medicación: Esteroides, como prednisolona y la dexametasona, diureticos, beta-bloqueantes, farmacos inmunosupresores (prevenir el rechazo de organos tras un trasplante). • Infecciones viricas.
- 7. • Patologías de páncreas. Pancreatitis. Fibrosis quística. Hemocromatosis. Extirpación del páncreas. Desordenes hormonales relacionados con SX. De Cushing.
- 8. EPIDEMIOLOGÍA • 200 millones de persona padecen diabetes en el mundo. • 50% de los casos permanecen sin diagnosticar, es decir, por cada persona con diabetes conocida existe una con diabetes desconocida.
- 9. DIABETES MELLITUS TIPO 1 • Afecta a cada 1 de 5 personas • Generalmente aparece durante la infancia. Adolescencia o al principio de la edad adulta. • No hay producción de insulina (las células beta son destruidas)
- 10. La glucosa penetra en el torrente sanguíneo después de comer y beber Los niveles de glucosa en sangre se elevan El páncreas no puede producir insulina. Sin insulina, las células no pueden aprovechar la glucosa para obtener energía La glucosa almacenada es liberada al torrente sanguíneo desde el hígado y la musculatura. Los niveles de glucosa en sangre siguen aumentando Los riñones producen mas orina para eliminar la glucosa el cuerpo. Síntomas: Polaquiuria, deshidratación, polidipsia Sin glucosa, las células se ven privadas de la fuente de energía Grandes cantidades de grasa acumulada son metabolizadas como fuente alternativa de energía Síntomas: pérdida de peso, se forman subproductos tóxicos (cuerpos cetónicos) en grandes cantidades Los cuerpos cetónicos hacen cetoacidosis, puede provocar perdida del conocimiento Síntomas: fatiga, falta de energía, espasmos musculares
- 11. DIABETES MELLITUS TIPO 2 • Más grave. • Padecimiento durante años antes de que sea diagnosticada. • Complicaciones. • La incidencia de obesidad asociada con el estilo de vida. • Tiende a desarrollarse después de cumplir 40
- 13. La glucosa entra en el torrente sanguíneo después de comer y beber Los nivele s de glucosa en sangre se elevan Células resistentes a la insulina y/o el páncreas no puede producir suficiente insulina Las células sólo pueden asimilar pequeñas cantidades de glucosa de la sangre Los niveles de glucosa en sangre permanecen altos Los riñones producen mayor cantidad de orina para eliminar glucosa de la sangre Síntomas: poliquiuría, deshidratación, polidipsia, infecciones del tracto urinario, visión borrosa Existe riesgo que haya deshidratación extrema , da lugar a la perdida del conocimiento. Con una cantidad limitada de glucosa, las células disponen de un nivel reducido de energía Pequeñas cantidades de grasa pueden ser metabolizadas como fuente alternativa de energía Síntomas: perdida de peso, pueden producirse daños sobre los vasos sanguíneos e infecciones generales Síntomas: fatiga, falta de energía.
- 14. DIABETES TIPO 1 DIABETES TIPO 2 En la niñez, al principio de la edad adulta En la vida adulta, después de los 40, cada vez es mas común en edad temprana. No hay producción de insulina, las células beta se destruyen Producción de insulina, pero es resistente a la acción. La producción de insulina desciende rápidamente. Perdida de peso Suelen presentar sobrepeso. Tratamiento con insulina, hacer ejercicio y vigilar alimentación. Alimentación sana, hacer ejercicio, seguir un tratamiento con tabletas e insulina. Poloquiuria, polidipsia, fatiga, aparecen rápidamente y ser graves Poliquiria, nicturía, polidipsia, perdida de peso, fatiga, visión borrosa. Los hijos de personas con diabetes tienen un 1-6 % de posibilidades de desarrollar esta patología Puede no ser diagnosticada durante varios años. Los hijos de las personas con esta patología tienen un 14% de posibilidades de desarrollarla. No hay prevención El riesgo se reduce en el control del peso y la actividad física regular.
- 15. DIABETES JUVENIL DE INICIO TARDÍO • Afecta alrededor de 1 de cada 100 personas. • Suele aparecer en adolescentes a los 20 años. • Se desarrolla en personas con genes específicos que provocan un defecto en la forma en que funcionan las células productoras de insulina en el páncreas. • Dx: Pruebas genéticas • Tx: Dieta, actividad física, • tabletas e insulina.
- 16. DIABETES GESTACIONAL • Puede desarrollarse alrededor de la 28ª semana de gestación. • Cambios hormonales durante el embarazo. • Suele desaparecer cuando acaba el embarazo, pero puede reaparecer en futuras gestaciones. • Dx: EGO, Hemoglobina glicosilada.
- 17. Valores de glucosa • Normal: 80 a 100 mg/dl en ayunas 140 mg/dl • Hipoglucemia: debajo de 70 mg/dl • Hiperglucemia: arriba de 126 mg/dl
- 18. CUADRO CLINICO • • • • • Poliquiuria Polidipsia Falta de energía. Pérdida de peso. Visión borrosa (El cristalino absorbe glucosa y agua). • Aliento con olor afrutado. • Aftas y Cistitis
- 19. DIAGNOSTICO • • • • • Historia Clínica EGO Hemoglobina Glicosilada Prueba de tolerancia oral a la glucosa. Glicemia
- 20. Pruebas medicas tras el diagnostico • • • • • IMC Tensión Arterial Examen de los pies. Examen ocular. HbA1c (mide niveles de glucosa durante 8 semanas anteriores)
- 22. Tratamiento • Monitorización de los niveles de glucosa en sangre. • HbA1 (una o dos veces al año) • Controlar los niveles de glucosa en sangre • Alimentación basada en carbohidratos (3 comidas y 2 colaciones) • Realizar ejercicio • Metformina, sulfonilureas: gliclazida, glibenclamida, glinidas, y las tiazolindionas o glitazonas. • Insulina de acción rapida (15 minutos despues de comer o antes de comer) • Insulina de acción rapida (30 minutos antes de comer) • Acudir al médico cada mes, posterior anualmente.
- 24. HIPOGLUCEMIA Reducción en el nivel de la glucosa sanguínea por debajo de 70 mg/dl. Los síntomas de hipoglucemia se originan en el cerebro y en el sistema nervioso simpático. • Niveles bajos de glucosa circulante llevan a una disminución de la disponibilidad de glucosa .
- 25. ETIOLOGÍA *Hipoglucemia de ayuno *Insuficiencia renal *Fármacos (alcohol, propanol, sulfonamidas). *Actividad Fisica *Actividad física. *Calor *Relacionada con diabetes mellitus
- 27. Tratamiento • • • • • • Alimentación a base de carbohidratos. Glucagón. Insulina. Glucocorticoides Glicemia. No consumir grasas
- 28. Prevención • Cambiar hábitos alimenticios para que haya glucosa disponible en sangre a lo largo de todo el día. • Comidas reducidas y con mayor frecuencia (5 o 6 veces al día), que incluyan hidratos de carbono de digestión y absorción lenta. • Evitar el consumo de alcohol y los azúcares de rápida absorción.
- 29. Hiperglucemia • • • • • Nivel alto de glucosa arriba de 126 mg/dl Aumento de cantidad en alimento. Descenso de la actividad física. Estrés/cambios hormonales. No administrar fármacos.
- 30. Cuadro clínico. • • • • • • • Poliquiuría Nicturía Polidipsia Falta de energía Pérdida de peso Visión borrosa Aftas y Cistitis
- 31. Tratamiento • Administración de insulina. • Metformina. • Glicemia
- 33. Complicaciones • Depresión • Problemas oculares (daños sobre los vasos sanguineos que proporcionan sangre a la retina, cataratas). • Problemas en los pies (Mala circulación, perdida de la sensibilidad, úlceras, daño en huesos, e incluso gangrena). • Problemas cardiovasculares.
- 34. Prevención • Alcanzar y mantener un peso corporal saludable. • Mantenerse activo físicamente: al menos 30 minutos de actividad. • Consumir una dieta saludable que contenga entre tres y cinco raciones diarias de frutas y hortalizas y una cantidad reducida de azúcar y grasas saturadas. • Evitar el consumo de tabaco, puesto que aumenta el riesgo de sufrir enfermedades cardiovasculares.
- 35. Problemas oculares RETINOPATIA • La retina es la zona sensible a la luz que se encuentra en la parte posterior del ojo. Recibe la luz, el nervio óptico se encarga de transmitir al cerebro, donde es interpretada como imagen visual. • Puede afectar uno o ambos ojos RETINOPATIA DE FONDO • Al examinar la retina, los llamados microneurismas tienen el aspecto de pequeños puntos rojos. • Aumento en la permeabilidad vascular retiniana, la cual conduce a acumulación de líquidos en la retina. • Dilataciones de capilares. • Hemorragias • El Acumulo de éstos origina oclusiones e isquemia; la isquemia resulta en la formación de vasos
- 38. RETINOPATIA PROLIFERADA _ Neovascularización Retiniana – Visible como tortuosidad y congestión venosa. – Dilatación – Exudados algodonosos – pequeñas manchas o lesiones blancas en la retina. – Anormalidades retinianas – líneas blancas y opacas en el fondo de ojo. - Perdida completa o parcial de la vista.
- 40. DIAGNOSTICO • Agudeza visual • Fotografiaretiniana • Oftalmoscopia • Angiografía de fluoresceína COMPLICACIONES. *Maculopatía *Hemorragia vítrea *Desprendimiento de retina *Glaucoma rubeótico PREVENCION Control de glucosa, controlar hipertensión
- 41. Cataratas. • Resultado de los cambios estructurales en las fibras proteicas del interior del cristalino • Enturbecimiento del cristalino, perdida parcial de la vista, halos, fotofobia. • DX: Oftalmoscopio
- 42. PROBLEMAS RENALES • NEFROPATÍA Los riñones filtran la sangre y eliminan los productos de desecho, conocida también como enfermedad renal reduce de forma progresiva la capacidad de los riñones de funcionar (fallo renal). • Afecta a 3 de cada 10 personas con diabetes. MICROALBUMINURIA Fase mas temprana, en pequeñas cantidades en orina llamada albumina Daño en la nefrona, por niveles altos de glucosa. CAUSAS Proteinuria, Retención de fluidos, edema en Cuadro clínico miembros inferiores, nauseas, prurito, perdida de peso, cefalea.
- 43. • • Microalbumina TRATAMIENTO Controlar glucosa, evitar el consumo excesivo de sal, ramipril, lisinopril, Monitorización de presión sanguínea, trasplante de riñón, Diálisis DIAGNOSTICO
- 44. Problemas de los pies Daño sobre nervios que inervan las extremidades, afecta uno o ambos pies, o alguna parte del pie. Cuadro clínico Prurito, dolor, entumecimiento, sensibilidad extrema al tacto Tratamiento Antidepresivos, anticonvulsivos, cremas con capsicina. NEUROPATÍA PERIFERICA
- 45. Cetoacidosis Diabética • Complicación grave de la diabetes provocado por los niveles de glucosa en sangre arriba de 250 mg/dl, no se producen cuerpos cetónicos, el equilibrio acido de la sangre se ve afectado.
- 46. • Cuadro Clínico Fatiga, poliuria, polidipsia, náuseas, vómito, dolor abdominal, aliento a frutas, taquipnea o disnea, inapetencia, cefalea. Hospitalización, infusión de Tratamiento insulina por vía intravenosa. Administración de fluidos, potasio y sustancias para corregir acidez en la sangre
- 47. ESTADO HIPEROSMOLAR NO CETÓSOCO • Complicación de la diabetes tipo 2. • Se caracteriza por una hiperglucemia superior a 600 mg/dL de glucosa, deshidratación y ausencia de acidosis debida a cuerpos cetónicos, en algunos casos puede verse una leve acidosis mayoritariamente a causa del acido láctico.
- 48. Cuadro clinico • • • • • • • • • • • • Polidipsia Distermia Taquicardia Hipotensión Polifagia Deshidratación severa Instauración lenta Confusión, estupor o coma Signos neurológicos diversos Convulsiones hemiparesia Signos de infección
- 49. DIAGNOSTICO • Exámenes de laboratorio • Glucemia, • sodio, potasio, cloro • creatinina, nitrógeno ureico • gases arteriales • cetonas séricas y urinarias, • uroanálisis • Hemograma.
- 50. Tratamiento • Dieta absoluta hasta que el estado del paciente permita una rehidratación oral adecuada. • Sondaje vesical para la medición de diuresis horaria • Sonda nasogástrica • Comprobación horaria del estado de conciencia . • Comprobación de la glucemia capilar horaria hasta que sea inferior a 300 mg/dl, se realizará cada 8 horas. • Medición de la temperatura ya que incluso en presencia de infección los paciente suelen estar normotérmicos o incluso hipotérmicos .
- 51. Pronóstico • Dependen del grado de control que se consiga del nivel de glucosa en la sangre. Si se detecta y se trata a tiempo, el pronóstico es muy bueno. • En cambio, una diabetes mal regulada no solo reduce la calidad de vida, sino también la esperanza de vida. • Control de alimentación, ejercicio físico y llevar correctamente el tratamiento • Determinada por las enfermedades secundarias. • Cada una de las personas afectadas puede mejorar decisivamente el pronóstico de la diabetes tipo 2 reduciendo el sobrepeso.
