Mapa Mental Renal.pdf
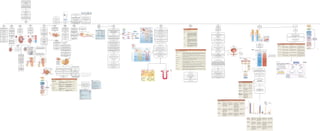
- 1. Morfofisiología renal Los riñones Entre T12 y L3 Retroperitoneales Entre 10-12 cm de largo, 5-7 de ancho y 3 cm de espesor Entre 135 y 150 gr. El riñón derecho se encuentra más abajo debido a la presencia del hígado Funciones 1. Regulación de la composición iónica de la sangre: regulan niveles de iones como Na, K, Ca, Cl y P 2. Regulación del pH sanguíneo: Liberan H+ hacia la orina y guardan iones bicarbonato como buffer para los iones de H+ en sangre 3. Regulación de la volemia: Conservan o eliminan agua a través de la orina; relacionada con TA 4. Regulación de la TA: sistema renina- agiotensina-aldosterona. Mayor renina, mayor TA 5. Mantemimiento de la osmolaridad de la sangre: a través de la pérdida de agua y solutos. 300 mOsm/L 6. Producción de hormonas: calcitriol y eritropoyetina 7. Regulación de la glicemia: glutamina para gluconeogénesis 8. Excreción de desechos y sustancias extrañas: amoniaco y urea a través de la orina Anatomía externa Cubierto por una cápsula fibrosa: - Cápsula renal (profunda) Lámina lisa que se continúa con la capa externa del uréter. Es una barrera contra traumatismos y mantiene la forma del hígado - Cápsula adiposa: Protege al órgano y lo mantiene en su sitio - Fascia renal (superficial): Tejido conectivo delgado que fija al riñón a estructuras circundantes y a la pared abdominal Hilio renal: En en centro de la superficie cóncava se presenta el hilio, una entrada para la arteria, vena, nervios, vasos linfáticos y el uréter Se abre en el denominado seno renal que se rodea por completo del parénquima renal Anatomía interna Corteza renal: - Zona cortical externa - Zona yuxtemedular interna (columnas renales) Médula renal: 8-18 pirámides renales cuyo vértice se dirige hacia la papila renal Parénquima renal Corteza + pirámides renales = parénquima renal 1 millón de nefronas Irrigación Reciben aproximadamente 20% del gasto cardíaco 90% perfunde a los glomérulos superficiales y 10% a los yuxtamedulares y la médula Flujo sanguíneo es de 1200 mL por minuto para ambos riñones La nefrona Unidad funcional Dos porciones - Glomérulo (vascular): vasos sanguíneos a partir del cual se origina el filtrado - Túbulo (epitelial): convierte el filtrado en orina La unión de ambas estructuras se da en la cápsula de Bowman, que rodea al glomerulo, filtra hacia el espacio de Bowman y después drena en el túbulo contorneado proximal. Subdivisiones del túbulo: -Tübulo contorneado proximal - Rama descendente fina del asa de Henle - Rama ascendente fina del asa de Henle - Rama ascendente gruesa del asa de Henle (solo en nefronas yuxtamedulares) - Túbulo contorneado distal - Túbulo conexión Drenan al túbulo colector (inicial, cortical y medulares) Nefrona Superficial o cortical: 80-85%, las asas cortas se extienden hasta el límite entre la médula interna y la externa Nefrona yuxtamedular: 15-20% sus asas llegan hasta la punta de la médula. Producen orina concentrada o diluída Cápsula glomerular Capa visceral: células epiteliales pavimentosas simples modificatas -> podocitos y sus pedicelos Capa parietal: epitelio pavimentoso -> pared externa de la cápsula Túbulo renal y túbulo colector - Contorneado proximal: Células cúbicas simples con borde en cepillo en su superficie apical - Asa de Henle porción fina: epitelio pavimentoso simple - Porción gruesa del asa de Henle: epitelio cúbico simple o cilíndrico bajo - Túbulo contorneado distal y colector: epitelio cúbico simple con células principales y células intercaladas Aparato yuxtaglomerular Porción final de la rama ascendente del asa de Henle conecta con la arteriola aferente -> células cilíndricas -> mácula densa La mácula densa secreta renina (regulación de la TA por parte de los riñones) Después de atravesar la mácula densa comienza el túbulo contorneado distal con dos tipos de células: Principales: receptores para la ADH (hormona antidiurética) y la aldosterona Intercaladas: Regulación del pH sanguíneo desarrollo 3er semana de gestación: El mesodermo intermedio se diferencia en los riñones 3 pares: - Pronefros: el más superior, asociado a la cloaca (desembocadura común de conductos urinario, digestivo y reproductor). Involuciona en la 4ta semana y desaparece en la 6ta - Mesonefros: reemplaza a pronefros y se convierte en conducto mesofrénico. Involuciona en 6ta y desaparece en 8va - Metanefros: Surge del esbozo ureteral (5ta semana) y del mesodermo metafrénico. El esbozo ureteral da lugar los túbulos colectores, cálices, pelvis renal y uréter y el mesodermo metafrénico da lugar a las nefronas Producción de orina a partir del 3er mes. Se secreta hacia el líquido amniótico. La cloaca se separa en seno urogenital (después conductos urinario y genital) y el recto continúa del conducto anal El seno urigenital también da origen a la vejiga y uretra. Los riñones se forman en la pelvis pero ascienden al abdomen, donde reciben los vasos renales Producción de orina - Filtración glomerular: Agua y solutos atraviesan la pared de capilares glomerulares, ingresando a la cápsula de Bowman - Reabsorción tubular: A lo largo de túbulos renales y colectores se reabsorben 99% del agua filtrada y otros solutos, que regresan a la sangre que fluye a través de capilares peritubulares y vasos rectos - Secreción tubular: mientras que el líquido filtrado fluye a los largo de los túbulos renales y colectores, se secretan sustancias como desechos, fármacos, solutos y compuestos iónicos Estos 3 procesos mantienen la homeostasis del volumen y composición sanguíneos Tasa de excreción de orina de un soluto = tasa de filtración glomerular + tasa de secreción - tasa de reabsorción Filtración glomerular Filtrado glomerular: líquido que ingresa al espacio capsular (150 L en mujeres y 180 L en hombres). 99% va a regresar por reabsorción (orina 1-2 L) Se da a través de una membrana de filtración formada por los capilares glomerulares y los podocitos que filtran el agua y solutos pequeños pero no las proteínas, células o plaquetas del plasma - Células endoteliales: permeables por fenestraciones que permiten pasar solutos, pero no células. Las células mesangiales regulan la filtración glomerular por modificación de la superficie disponible para filtración - Lámina basal: Colágeno, proteoglucanos y glucoproteínas entre el endotelio y los podocitos que tiene carga negativa y repele proteínas plasmáticas con carga negativa - Hendidura de filtración: Espacio entre pedicelos que permite el paso de moléculas muy pequeñas como gliucosa,agua, vitaminas, aa's, amoniaco, urea, iones. Contiene nefrina y NEPH1. La filtración se da por diferencias de presión de líquidos y solutos a través de la mebrana (ley de Starling) que da una presión de filtración neta (10 mmHg). - Presión hidrostática de sangre glomerular: presión sanguínea de los capilares (55mmHg). Promueve la filtración forzando la salida de agua y solutos a través de la membrana - Presión hidrostática capsular: Presión de 15 mmHg contra la membrana de fultración. Es la presión del lìquido que ya está en el espacio capsular y el túbulo renal - Presión osmótica coloidal de la sangre: Presión de 30 mmHg que se opone a filtración y que es dada por las proteínas como albúmina, globulinas y fibrinógeno. TASA DE FILTRACIÓN GLOMERULAR Filtrado glomerular en los corpúsculos por minuto Hombres: 125 mL/min; mujeres 105 mL/min. Si la presión hidrostática de la sangre glomerular desciende a 45 mmHg el filtrado se detiene Regulación de la TGF Otros factores DEPURACIÓN PLASMÁTICA RENAL: Ritmo al que los glomérulos filtran una sustancia Es el volumen de sangre depurado de una sustancia por unidad de tiempo, se expresa en mL/min. Mientras más elevada se encuentre, indica excreción eficaz. Inervación Los nervios pasas adyacentes a los vasos sanguíneos Contienen fibras eferentes simpáticas posganglionares Fibras simpáticas se distribuyen en arteriolas (aferente y eferente), túbulos proximal y distal y c. yuxtaglomerulares Nociceptivas en nefropatía siguen el trayecto de las eferentes simpáticas. Aferentes renales median el reflejo renorrenal -> Un incrmento de la presión ureteral disminuye la actividad del nervio eferente del riñón contralateral y permite un incremento en la exreción de Na+ y H2O La estimulación de los nervios renales aumenta la secreción de renina por acción de los receptores B1 en celulas yuxtaglomerulares y aumenta la reabsorcion de Na - Por acción directa de noradrenalina sobre túbulos renales - Los túbulos proximal y distal y la rama ascendente gruesa tienen abundante inervación Al estimular nervios renales, la primera respuesta es el incremento de la sensibilidad de c. yuxtaglomerutales, seguido por mayor secreción de renina, luego aumento de reabsorción de Na y por último vasoconstricción renal con disminución de la filtración glomerular y del flujo sanguíneo renal El flujo sanguíneo cortical es de casi 5ml/g de tejido renal por minuto. Extrae poco O2 de la sangre. Esto es debido a su función de filtración En la médula, se requiere conservar el gradiente osmótico, por lo que hay un flujo sanguíneo bajo En la porción estrena de la médula es de 2.5ml/g/min y en la porción interna es de 0.6 ml/g/min En la rama ascendente del asa de Henle se realiza mucho trabajo metabólico, por lo que hay mucha extracción de O2 La médula es suceptible a hipoxia NO, PGs y péptidos cardiovasculares funcionan de manera parácrina para preservar el equilibrio entre el flujo sanguíneo y las necesidades metabólicas 1. Tamaño del lecho capilar (regulado por Angiotensina II, por ejemplo) 2. Permeabilidad de los capilares (los capilares glomerulares son 50 veces más permeables que los musculares) 3. Gradientes de presión hidrostática y osmótica a través del capilar Filtración, reabsorción y secreción tubular (ver nefrona) Regulación hormonal Sistema RAAS: Al detectar una disminución del volumen y de la presión sanguínea y por lo tanto una menor distención de las arteriolas aferentes el sistema nervioso simpático estimula a las células yuxtaglomerulares y secretan renina. La renina cataliza la conversión de angiotensinógeno (hepatocitos) en angiotensina I. La ECA (pulmones) convierte angiotensina I en angiotensina II, la forma activa de la hormona ANGIOTENSINA II a) Causa vasoconstricción de arteriolas aferentes -> Disminuye TFG b) Estimula la actividad de contratransportadores Na/H. lo que promueve la reabsorción de Na, Cl y agua en el TCP c) Aumenta la reabsorción de agua y por lo tanto la volemia y la TA c.1) Estimula la producción de aldosterona de la corteza suprarrenal, que a su vez estimula a las células principales de TC para reabsorber más Na y Cl y que secreten más K ADH (hormona antidiurética o vasopresina) - Liberada por neurohipófisis y encargada de reabsorción de agua facultativa - Aumento de la permeabilidad al agua en células principales de la última porción del TCD y TC - Al no haber agua, las membranas apicales de las células principales tienen poca permeabilidad al agua - Dentro de las c. principales hay vesículas que contienen acuaporina 2, cuya secreción e inserción en la membrana por exocitosis se da mediada por la ADH - Aumenta la permeabilidad al agua de la membrana apical de las células principales y el agua se mueve del líquido tubular hacia las células. Como la membrana basolateral es permeable al agua, esta se mueve facilemente hacia la sangre . Los riñones pueden producir únicamente 400 - 500 mL de orina muy concentrada al día cuando la concentración de ADH es máxima (deshidratación grave o hemorragia). Al disminuir la ADH, se eliminan los canales de acuaporina 2 y se vuelve a producir orina diluida Péptido Natriurético Atrial (PNA) - Al detectarse una precarga aumentada por aumento de la volemia, se promueve su liberación en el corazón - Inhibe la reabsorción de Na y H2O en el TCP y TC Suprime secreción de aldosterona y ADH, incrementa la natriuresis y la diuresis Disminuye volemia y TA Hormona paratiroidea (PTH) Cuando la calcemia diminuye por debajo del nivel normal, se estimula a las gándulas paratiroides para secretar PTH La PTH estimula a las células de la porción incial del TCD para reabsorben más Ca a la sangre Inhibe la reabsorción de HPO4 en el TCP, lo que incrementa la excresión de fosfato Orina diluida y concentrada ORINA DILUIDA: - El filtrado glomerular y la sangre tienen la misma proporción de agua y solutos: 300 mOsmol/L- Su osmolaridad aumenta cuando pasa por la rama descendente del asas de Henle y disminuye al pasar por la rama ascendente y aún más al pasar por el resto de la nefrona y el TC 1) Conforme el líquido tubular fluye a través de la rama descendente del asa de Henle, se reabsorbe más agua por ósmosis y el líquido en luz tubular se concentra 2) Las células de la rama ascendente del asa de Henle reabsorben de manera activa Na, K y Cl hacia vasos rectos 3) Conforme los solutos abandonan el líquido tubular, su osmolaridad desciende hasta 150 mOsm/L, por lo que el líquido del TCD es más diluído que el plasma. 4) Al fluir el líquido a través del TCD, se reabsorben más solutos y poca agua 5) Las células principales de la porción distal del TC son impermeables al agua a niveles bajos de ADH, por lo que al fluir a través de estos, se diluye cada vez más 6) Al llegar a la pelvis renal, su concentración puede ser de hasta 65-70 mOsml/L, 4 veces más diluído que el plasma. ORINA CONCENTRADA - Conservar agua pero mantener eliminación de desechos y exceso de iones - Mediada por ADH, se puede producir orina 4 veces más concentrada que el plasma o el FG (1200 mOsm/L) - Depende del gradiente osmótico de los solutos en el líquido intersticual de la médula renal, principalmente Na, Cl y urea - Depende también de las diferencias de permeabilidad y reabsorción de solutos y agua en diferentes partes del asa de Henle y TC - Depende del flujo contracorriente, flujo del líquido entre las estructuras y la médula renal MECANISMO CONTRACORRIENTE: - Flujo del líquido en dirección opuesta por medio del cual se crea un gradiente osmótico creciente en forma progresiva del líquido intersticial de la médula rena. Requiere de asas de Henle largas de nefronas yuxtamedulares 1. Multiplicación por contracorriente 2- Intercambio por contracorriente Evaluación de la función renal PRUEBAS EN SANGRE: - Urea en sangre (disminución de TFG) - Concentración plasmática de creatinina (desestabilización superior a 1.5 mg/dL en disfunción renal) DEPURACIÓN PLASMÁTICA RENAL: Volumen de sangre depurado por unidad de tiempo (en mL/min) Elevada: eficaz Baja: Ineficaz - Se considera sustancias que se filtran, pero no se reabsorben o excretan, por lo que la tasa de depuración sería lo más cercano a la TFG posible. - Inulina (IV)- 125 mL/min - Depuración de creatinina (secreción es escasa)- 120-140 mL/min Transporte, almacenamiento y eliminación de orina TC - cálices menores- cálices mayores - pelvis renal- uréteres - vejiga - uretra - exterior URÉTERES Desde pelvis renal hasta vejiga - Paredes de músculo liso que impulsa por movimientos peristálticos la orina hacia la vejiga, ayudada por presión y gravedad. Ondas de F= 1- 5/min Longitud de 25-30 cm de largo Espesor 1-10 mm Retroperitoneales En la base de la vejiga adoptan una forma oblicua, lo que evita que haya un reflujo Pared formada por 3 capas: - Mucosa: Epitelio de transición (proporciona distención), células caliciformes que secretan moco para evitar el contacto directo con la orina - Muscular: Longitudinal externa y circular interna - Adventicia: Tejido conectivo con v. sanguíneos, linfáticos y nervios, fija uréteres en su posición VEJGA: Órgano muscular y hueco capaz de distenderse. Ubicado en la cavidad de la pelvis por detrás de la sínfisis del pubis Hombres: delante del recto Mujeres: anterior a la vagina e inferior al útero (por lo que es ligeramente más pequeña) Se mantiene en su lugar por repliegues peritoneales, llena tiene forma de globo y vacía se colapsa Capacidad total = 700 - 800 mL En el piso se encuentra el trógono 3 capas: . Mucosa: epitelio de transición y lamina propia. Pliegues que permiten distención - Muscular: Músculo detrusor (longitudinal interna, circular media y longitudinal externa). Alrededor del orficio iretral forma el esfínter uretral interno y más abajo el externo) - Adventicia: tejido conectivo areolar y serosa REFLEJO DE LA MICCIÓN: Contracciones musculares voluntarias e involuntarias Al momento en que la vejiga se llena más allá de los 200-400 mL, la presión interna aumenta y los receptores de estiramiento que se encuentran dentro de ella envían impulsos al centro de la micción en S2- S3, lo que desencadena el reflejo miccional. Éste es un arco reflejo de impulsos parasimpáticos que se propagan por la pared de la vejiga y al esfínter uretral interno. Los impulsos producen contracción del músculo detrusor de la vejiga y relajación del esfínter interno. También se inhiben la parte somática del esfínter uretral externo. La contracción de la vejiga y la apertura de ambos esfínteres provoca la micción. URETRA Conducto de drenaje que transporta la orina almacenada fuera del cuerpo Mujeres: Detrás de la sínfisis del pubis, 4 cm, entre clítoris y vagina, compuesta por 2 capas: mucosa y muscular Hombres: 20 cm, 3 regiones anatómicas: - Prostática: recibe secreciones de próstata. vesicula seminal, conductos deterentes. Capa muscular con fibras circulares que forman esfínter uretral interno (involuntario) -Membranosa: Más corta, pasa por mísculos del periné, contribuye a formar esfinter uretral externo (voluntario) - Esponojsa: Más larga, pasa a lo largo del pene. Gládulas de Cowper (sustancia alcalina pre eyaculación y lubricación), glándulas de litttré (secreción de moco) Balance hidroeléctico y estado ácido base SEPARACIONES: Membrana plasmática: intracelular de intersticial Paredes de vasos sanguíneos: intersticial del plasma Piel: 200 mL como sudor y 400 mL como pérdidas insensibles REGULACIÓN DE INGRESOS: - SED: Cuando diminuye el 2% de la masa corporal de agua es deshidrataci´pon leve, disminución de volemia y disminución de TA, secreción de renina y ang II, incremento de osmolaridad (receptores hipotalámicos) - centro de la sed. Neuronas en la boca detectan resequedad Barorreceptores detectan dismunición de TA en corazón - rco aórtico y vasos sanguíneos - cuerpos carotídeos REGULACIÓN DE EGRESOS: Eliminiación de agua mediado por pérdida de NaCl - Ang II (deshidratación) - Aldosterona (deshiratacón) PNA (aumento de volemia) - ADH : Principal regulador de pérdida de agua ELECTROLITOS: - Controlan el movimiento de agua por ósmosis - Mantienen balance ácido -base - Permiten producción de potenciales de acción y graduados - Funcionan como cofactores para enzimas Balance ácido base pH sanguíneo entre 7.35 y 7.45 MECANISMOS PARA ELIMINACIÓN DE H+ 1) Sistema de amortiguadores o buffers (ràpido) - Proteínas: grupos amino y carboxi terminales - Ácido carbónico y bicarbonato (anhidrasa carbónica) - H+ `+ HCO3 = H2CO3 = (disociación) H2O y CO2 - Amortiguador de fosfato /H2PO4): fosfato diácido y monoácido - regulador citosólico y orina 2) Dióxido de carbono espirado: Anhidrasa carbónica. Hiper o hipoventilación 3) Exrerción renal de H+ (lento) Martha Susana Cruz Xelhuantzi A01660515