Aparato reproductor masculino: testículos, pene y sus funciones
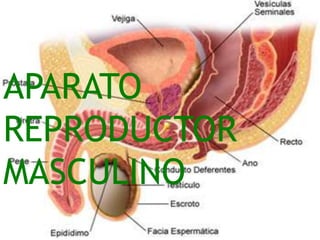
- 2. APARATO REPRODUCTOR MASCULINO El aparato reproductor masculino esta formado por dos gónadas (testículos), contenidas en el escroto, vías espermáticas (epidídimo, conducto deferente, vesículas seminales), próstata, glándulas de Cowper, pene donde se encuentran los cuerpos cavernosos y el cuerpo esponjoso; escroto, testículos y pene son genitales externos, el resto son genitales internos.
- 3. ESCROTO Es una prolongación de la piel de la pared abdominal en forma de bolsa, localizada por debajo del nacimiento del pene, su función es alejar a los testículos de la pared abdominal cuando hace calor o acercarlos cuando hace frio y entonces el escroto se ve mas grueso y rugoso, para mantenerlos en una temperatura adecuada que varia entre 35 y 35.5º C. posee 7 capas diferentes que son:
- 4. ESCROTO
- 5. ESCROTO Escroto (piel) Dartos: formado por fibras elásticas conjuntivas y musculares, en la línea media forma un tabique separa a los testículos.
- 6. ESCROTO Túnica celular subcutánea Túnica aponeurótica Túnica muscular Túnica fibrosa profunda Túnica vaginal (membrana serosa)
- 7. TESTICULOS Son dos glándulas localizadas debajo de la raíz del pene, localizados dentro de las bolsas escrotales, en la vida intrauterina se encuentran a nivel de cavidad abdominal, a la altura de los riñones.
- 8. TESTICULOS Aproximadamente a los 6 meses de gestación inician su descenso y a los 9 meses deben estar descendidos a las bolsas escrotales, en caso de no descender a la falta de descenso se le conoce como criptorquidia, la cual causa muchos trastornos al recién nacido.
- 9. TESTICULOS Tienen forma ovoidea, miden 4 cm., de Long., 2 cm., de espesor y 2 cm., de ancho, pesan 20m gr., en promedio son de color blanco azuloso, consistencia firme, el izquierdo normalmente mas abajo que el derecho.
- 10. TESTICULOS En su interior se encuentran compartimientos llamados lóbulos testiculares, cada uno de los cuales tiene uno o mas conductos enrollados llamados túbulos seminíferos.
- 11. TESTICULOS
- 12. TESTICULOS Entre los túbulos seminíferos se encuentran las células de Leydig que producen las hormonas sexuales masculinas (andrógenos), como la testosterona.
- 13. TESTICULOS En el interior de los túbulos seminíferos se encuentran las células espermáticas que proliferan y maduran para formar los espermatozoides, además de las células de Sertolli; estas dan sostén y son los mediadores de las sustancias que les llegan a los precursores de los espermatozoides.
- 14. TUBULOS SEMINIFEROS Túbulos seminíferos
- 15. CORTE DE TUBULO SEMINIFERO espermatozóide espermátide espermatócito secundário célula de Sertoli espermatogônia lamina basal fibroblasto células intersticiales de testículo (células de Leydig) espermatócito primário célula en division de vaso sangüíneo
- 16. TESTICULOS Si no descienden los testículos (criptorquidia), se requiere vigilancia medica, ya que si los testículos no descienden, puede producirse esterilidad, debido a que los espermatozoides no pueden sobrevivir en la temperatura del resto del cuerpo y tiene mas peligro de padecer algún cáncer posteriormente. Se debe de dar tratamiento con hormonas masculinas, en caso de no descender aun así, se debe de efectuar cirugía.
- 17. CRIPTORQUIDIA Criptorquidia se observa la falta de descenso testicular
- 18. TESTICULOS En la pubertad el hipotálamo estimula a la hipófisis para producir las hormonas FSH folículo estimulante) e ICSH (hormona estimulante de las células intersticiales) que estimulan a los testículos para producir hormonas sexuales; andrógenos y una pequeña cantidad de hormonas femeninas, el andrógeno mas importante es la testosterona, que produce la aparición de los caracteres sexuales secundarios masculinos.
- 19. TESTICULOS Que consisten en: mayor desarrollo de huesos y músculos, cambios en el tono de voz, aparición de vello pubiano, aumento de tamaño de pene y testículos, ensanchamiento de tórax, cambios en el comportamiento, etc.
- 20. TESTICULOS La FSH actúa sobre túbulos seminíferos para efectuar la espermatogénesis, además de ICSH, que actúa en las células intersticiales de Leydig produciendo andrógenos, los espermatozoides ya formados se dirigen a vías espermáticas.
- 21. VIAS ESPERMATICAS Constituidas por: Tubos rectos. Rete testis. Conductos eferentes. Epidídimo Conducto deferente Vesículas seminales Conductos eyaculadores
- 22. TUBOS RECTOS En el interior del testículo, los túbulos seminíferos que en su origen son tortuosos se vuelven rectos (tubos rectos), y empiezan a converger para formar una especie de red, la llamada rete testis o red testicular; de aquí vuelven a converger para formar los conductos eferentes los cuales desembocan en el epidídimo conduciendo a los espermatozoides.
- 23. TUBOS RECTOS
- 24. EPIDIDIMO Son dos conductos uno izquierdo y un o derecho se encuentran arriba de cada testículo de donde descienden a lo largo del borde superior del testículo, hasta llegar al borde inferior, donde describe una curva, ascendiendo para continuarse con el conducto deferente.
- 25. EPIDIDIMO Cada epidídimo esta cubierto por una cubierta fibrosa conteniendo un tubo delgado y muy largo (6 mts., de longitud Aprox.), pero con muchas curvaturas. Las curvaturas descansan sobre una delgada membrana basal y una lamina propia de musculo liso.
- 26. EPIDIDIMO El epidídimo esta formado por cabeza, cuerpo y cola del epidídimo. Su función es almacenar a los espermatozoides es la primera estación de maduración de los espermatozoides, de aquí pasan a los conductos deferentes.
- 27. EPIDIDIMO
- 28. CONDUCTO DEFERENTE Son continuación del epidídimo, ascienden a lo largo del testículo y del epidídimo hacia la ingle, donde pasa a través del canal inguinal, para dirigirse a la vejiga, donde se une al conducto eyaculador en la región posterior de próstata; el cual desemboca en la uretra prostática. Su función es conducir los espermatozoides de epidídimo a vesículas seminales.
- 29. VIAS ESPERMATICAS 1. Pene 2. El cuerpo cavernoso (uno de un par) 3. El cuerpo esponjoso 4. Prepucio 5. Glande 6. La apertura de la uretra 7. Escroto 8. Testículos (uno de un cuerpo par) 9. Epidídimo (uno de un par) 10. Conducto deferente (uno de un par) 11. Vesícula seminal (uno de un par) 12. Vejiga urinaria 13. La glándula prostática 14. Uretra 15. Glándula Bulbo uretral (de Cowper) (uno de un par)
- 30. VESICULAS SEMINALES Son estructuras localizadas detrás de vejiga, delante de recto, tienen el aspecto de una bolsa alargada, su extremidad anterior se funde con el conducto deferente para dar origen al conducto eyaculador, constituidos igual que los conductos deferentes.
- 31. VESICULAS SEMINALES Su función servir de segunda etapa de desarrollo de espermatozoides y formar liquido seminal de aspecto viscoso, en escasa cantidad, muy alcalino sirve de vía para eyacular espermatozoides.
- 32. VESICULAS SEMINALES Son estructuras localizadas detrás de vejiga, delante de recto, tienen el aspecto de una bolsa alargada
- 33. CONDUCTOS EYACULADORES Son dos conductos paralelos situados en el centro de la próstata, que se extienden desde las vesículas seminales hasta la uretra prostática. Conducen esperma.
- 34. PENE Es un órgano eréctil (tiene la capacidad de hacerse turgente y rígido), situado por encima del escroto y delante del pubis; formado por una porción proximal llamada cuerpo y una distal llamada glande, que se encuentra cubierto por una piel muy delgada llamada prepucio En la parte inferior o uretral el glande se une al prepucio por medio del frenillo.
- 35. PENE Se observa un pene circuncidado
- 36. PENE
- 37. PENE La parte mas saliente del glande es la corona, en el espacio que queda entre la corona y el prepucio del glande se encuentran unas glándulas que producen una secreción grasosa, de olor característico llamada esmegma, con efectos cancerígenos. En su interior se encuentran 3 cuerpos cilíndricos de tejido eréctil que lo recorren a lo largo.
- 38. GLANDE Glande que es la porción mas distal del cuerpo del pene, posee tejido eréctil y terminaciones nerviosas que perciben sensaciones placenteras durante la relación coital
- 39. PENE Los cuerpos cavernosos son dos estructuras cilíndricas, localizadas en el dorso del pene son los que reciben sangre venosa a gran presión, lo que produce la erección del pene, después de la eyaculación sale esta sangre poco a poco iniciando la flacidez del pene.
- 40. PENE Además hay un cuerpo esponjoso, mas largo y mas delgado que los otros, termina dilatándose en el glande, en su interior se encuentra la uretra que desemboca en la parte distal de glande.
- 42. PENE El pene tiene funciones urinarias (micción) y reproductoras (expulsión de esperma), es el órgano copulador masculino, se introduce en vagina para depositar el esperma. La erección impide la micción durante la relación sexual al retornar al estado de flacidez se reinicia la micción
- 44. PENE El tamaño del pene es motivo de preocupación o de orgullo, cuando esta flácido mide en termino medio 10 cm de longitud, en estado de erección 15 cm en promedio. Algunos hombres tienen el prepucio muy largo y estrecho (fimosis) que dificulta el aseo y tanto el esmegma como la orina pueden producir irritación en glande.
- 45. PENE EN ERECCION
- 46. PROSTATA Glándula de secreción mixta rodea al cuello de la vejiga y una porción de la uretra, tiene tamaño y forma de una castaña secreta un liquido muy alcalino que se mezcla con los espermatozoides en el momento de la eyaculación, en la edad avanzada sigue aumentando de volumen produciendo dificultad para orinar produciendo prostatitis, es sitio frecuente de cáncer.
- 47. PROSTATA
- 48. PROSTATA 1.Vejiga urinaria 2.Hueso púbico 3.Pene 4.Cuerpo cavernoso 5.Glande 6.Prepucio 7.Abertura de la uretra 8.Colon sigmoides 9.Recto 10.Vesícula seminal 11.Conducto eyaculador 12.Próstata 13.Glándula de Cowper (glándula bulbouretral) 14.Ano 15.Vaso deferente 16.Epidídimo 17.Testículo 18.Escroto
- 49. GLANDULAS DE COWPER Son dos glándulas que se encuentran debajo de próstata a los lados de uretra con forma y tamaño de un chícharo, su conducto desemboca en la uretra produce una pequeña cantidad de liquido lubricante cuya función es lubricar la uretra, para evitar lesiones a los espermatozoides.
- 50. ESPERMA O SEMEN Mezcla de espermatozoides y secreción de glándulas seminales, próstata (mas abundante y que le da el aspecto y color) y glándulas de Cowper de aspecto lechoso (blanco amarillento o blanco azulado), con pH alcalino que además de servir de medio de transporte para los espermatozoides neutraliza el pH acido de vagina. En cada eyaculación se expulsan de 3 a 5 ml., de semen que contiene de 250 a 500,000,000 de
- 51. ESPERMA O SEMEN En cada eyaculación se expulsan de 3 a 5 ml., de semen que contiene de 250 a 500,000,000 de espermatozoides (Aprox. 100,000,000 de espermatozoides por ml.), un hombre que eyacula menos de 50,000,000 por ml puede tener problemas de fertilidad y los que eyaculan menos de 20,000,000 son estériles.
- 52. ESPERMA O SEMEN
- 53. HIGIENE Aseo del surco balanoprepucial con el baño diario y después del coito. Desplazar el prepucio hacia atrás para favorecer el aseo durante el baño diario. Usar preservativo (condón) en relaciones sexuales extramaritales, o cuando no se tiene una pareja única, para evitar infecciones venéreas y en especial SIDA.
- 54. HIGIENE Evitar la automedicación y el uso de remedios caseros en caso de enfermedades venéreas o de transmisión sexual. Acudir al medico para recibir orientación acerca del método anticonceptivo adecuado. Orinar después de tener relaciones sexuales.
