Guía de estudio Infección de Rosita
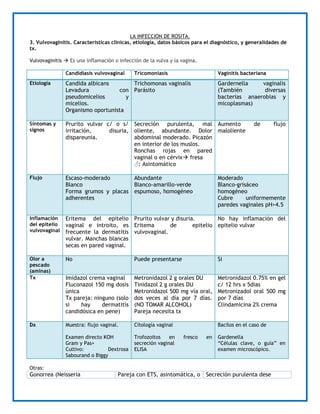
- 1. LA INFECCION DE ROSITA. 3. Vulvovaginitis. Características clínicas, etiología, datos básicos para el diagnóstico, y generalidades de tx. Vulvovaginitis Es una inflamación o infección de la vulva y la vagina. Candidiasis vulvovaginal Tricomoniasis Vaginitis bacteriana Etiología Candida albicans Levadura con pseudomicelios y micelios. Organismo oportunista Trichomonas vaginalis Parásito Gardernella vaginalis (También diversas bacterias anaerobias y micoplasmas) Síntomas y signos Prurito vulvar c/ o s/ irritación, disuria, dispareunia. Secreción purulenta, mal oliente, abundante. Dolor abdominal moderado. Picazón en interior de los muslos. Ronchas rojas en pared vaginal o en cérvix fresa ♂: Asintomático Aumento de flujo maloliente Flujo Escaso-moderado Blanco Forma grumos y placas adherentes Abundante Blanco-amarillo-verde espumoso, homogéneo Moderado Blanco-grisáceo homogéneo Cubre uniformemente paredes vaginales pH>4.5 Inflamación del epitelio vulvovaginal Eritema del epitelio vaginal e introito, es frecuente la dermatitis vulvar. Manchas blancas secas en pared vaginal. Prurito vulvar y disuria. Eritema de epitelio vulvovaginal. No hay inflamación del epitelio vulvar Olor a pescado (aminas) No Puede presentarse Si Tx Imidazol crema vaginal Fluconazol 150 mg dosis única Tx pareja: ninguno (solo si hay dermatitis candidósica en pene) Metronidazol 2 g orales DU Tinidazol 2 g orales DU Metronidazol 500 mg vía oral, dos veces al día por 7 días. (NO TOMAR ALCOHOL) Pareja necesita tx Metronidazol 0.75% en gel c/ 12 hrs x 5dias Metronizadol oral 500 mg por 7 días Clindamicina 2% crema Dx Muestra: flujo vaginal. Examen directo KOH Gram y Pas+ Cultivo: Dextrosa Sabourand o Biggy Citología vaginal Trofozoitos en fresco en secreción vaginal ELISA Bacilos en el caso de Gardenella “Células clave, o guía” en examen microscópico. Otras: Gonorrea (Neisseria Pareja con ETS, asintomática, o Secreción purulenta dese
- 2. gonorrhoeae) con inflamación pelvis cuello, inflamación glándulas Skene/Bartolini. Clamidia (Chlamydia) Frecuentemente asintomática, puede quejarse de manchar después de las relaciones. Secreción purulenta, cuello puede o no estar rojo y ser friable. Vaginitis atrófica Dispareunia; sequedad vaginal, perimenopáusica o posmenopáusica. Mucosa vaginal pálida y delgada; pH<4.5 Vaginitis alergica Nueva espuma de balo, jabon, lavado vaginal, entre otros. Olor fétido, eritema, pH<4.5 pH normal de la vagina 3.8- 4.2 3.3.1 Morfología y función de los órganos del sistema reproductor femenino. ANATOMÍA MONTE DE VENUS. El monte del pubis es una eminencia de tejido adiposo, por delante de la sínfisis del pubis, recubierta con vello espeso. LABIOS MAYORES. Grandes pliegues de piel que contienen en su interior tejido adiposo subcutáneo. Después de la pubertad, sus superficies externas quedan revestidas de piel pigmentada que contiene glándulas sebáceas y sudoríparas, y está recubierta por vello. LABIOS MENORES. Dos delicados pliegues de piel que no contienen tejido adiposo subcutáneo ni están cubiertos por vello pero que poseen glándulas sebáceas y sudoríparas. Los labios menores se encuentran entre los labios mayores y rodean el vestíbulo de la vagina. VESTÍBULO DE LA VAGINA. Porción de la vulva que se extiende desde superficie exterior del himen y esta limitada hacia adelante por el frenillo. El vestíbulo de la vagina es el espacio situado entre los labios menores y en él se localizan los orificios de la uretra, de la vagina y de los conductos de salida de las glándulas vestibulares mayores (Bartolini) que secretan moco durante la excitación sexual (glándulas tubuloalveolares mucosas posteriores a labios mayores) y de las glándulas
- 3. periureterales de Skene se comunican por estructuras pareadas a lado de la uretra. CLÍTORIS. El clítoris es un pequeño órgano cilíndrico compuesto por tejido eréctil. Localizado entre los extremos anteriores de los labios menores. VAGINA. La vagina es el órgano femenino de la copulación, el lugar por el que sale el líquido menstrual al exterior y el extremo inferior del canal del parto. Se trata de un tubo músculomembranoso que se encuentra por detrás de la vejiga urinaria y por delante del recto. Desemboca en el vestíbulo de la vagina, entre los labios menores, por el orificio de la vagina. La vagina comunica por su parte superior con la cavidad uterina ya que el cuello del útero se proyecta en su interior, quedando rodeado por un fondo de saco vaginal. ÚTERO O MATRIZ El útero es un órgano muscular hueco que constituye parte del camino que siguen los espermatozoides depositados en la vagina hasta alcanzar las trompas de Falopio. Su tamaño es mayor después de los embarazos. Consiste en dos porciones: los 2/3 superiores constituyen el cuerpo y el fondo y el 1/3 inferior, el cuello o cérvix que protruye al interior de la parte superior de la vagina y en donde se encuentra el orificio uterino por el que se comunica el interior del útero con la vagina. La porción superior redondeada del cuerpo se llama fondo del útero y a los extremos del mismo o cuernos del útero se unen las trompas de Falopio. Durante los 9 meses de embarazo, el útero sufre una gran expansión para alojar al feto, de manera que aumenta de tamaño y sus paredes se adelgazan. TROMPAS DE FALOPIO. 2 conductos de 10 - 12 cm. de longitud y 1 cm de diámetro que se unen a los cuernos del útero por cada lado. Están diseñadas para recibir los ovocitos que salen de los ovarios y en su interior se produce el encuentro de los espermatozoides con el óvulo y la fecundación. División en cuatro partes: • El infundíbulo: el extremo más externo, se encuentra el orificio abdominal de la trompa, que comunica con la cavidad peritoneal. Presenta pliegues o fimbrias que atrapan al ovocito cuando se produce la ovulación. • La ampolla: parte más ancha y larga, recibe al ovocito desde el infundíbulo. Aquí tiene lugar la fertilización del ovocito por el espermatozoide • El istmo que es una porción corta, estrecha y de paredes gruesas. Se une con el cuerno del útero en cada lado. • La porción uterina es el segmento de la trompa que atraviesa la pared del útero y es por donde el ovocito es introducido en el útero. OVARIOS. 2 cuerpos ovalados en forma de almendra. Se localiza uno a cada lado del útero y se mantienen en posición por varios ligamentos. Los ovarios constituyen las gónadas femeninas. En los ovarios se forman los gametos femeninos u óvulos, que pueden ser fecundados por los espermatozoides a nivel de las trompas de Falopio.
- 4. Recordatorio MENARQUIA: primera menstruación. Recordatorio -Por lo general el flujo menstrual tiene una duración de tres a 5 días, pero en mujeres sanas puede extenderse hasta 8 días. - Cuerpo lúteo= cuerpo amarillo Recordando Fisiología CICLO UTERINO O MENSTRUAL La característica fundamental de este ciclo es la menstruación: una hemorragia vaginal que se repite cada mes e indica el inicio del ciclo. La duración del ciclo oscila entre 21 y 35 días y se divide en: fase luteínica (secretora o del cuerpo lúteo) dura 14 días y la fase proliferativa (folicular) que puede durar 7 a 21 días. La ovulación marca la separación entre ambas fases. FASE LUTEÍNICA Y FASE FOLICULAR Dia 1. Inicio de la hemorragia menstrual Día 1-14. Fase folicular empieza al primer día de la hemorragia hasta la ovulación. Se produce la regeneración del endometrio, que debe estar preparada para acoger al óvulo fecundado. En el ovario se produce en este periodo la maduración de unos 20 folículos bajo el efecto de la FSH uno de los cuales será dominante y producirá cantidades crecientes de estrógenos. El orificio cervical es pequeño. La producción de estrógenos en el folículo aumenta mucho durante días 12 y 13, la consiguiente liberación de LH desencadena la ovulación. (pico de LH, estrógenos regulan +). Uno o dos días después aumenta la temperatura basal unos 0,5°C. El aumento de la temperatura se emplea como indicador de que se ha producido la ovulación. Durante la ovulación el moco cervical es menos viscoso y se produce una cierta apertura del orificio cervical. Día 14-28: La fase luteínica se caracteriza por el desarrollo del cuerpo lúteo que secreta progesterona e inhibina A, sustancias que siguen aromatizando precursores androgénicos derivados de la teca, y con ello se sintetiza estradiol. El cuerpo lúteo es reforzado con LH, pero su vida es finita porque su sensibilidad a dicha hormona disminuye progresivamente. La reacción máxima del moco uterino frente a la progesterona se produce en el día 22, momento en el que se producirá la anidación en caso de haberse fecundado el óvulo. Si no se ha producido la fecundación, la progesterona y estrógenos inhiben la secreción de GnRH lo cual haría que se involucione el cuerpo lúteo (por que baja LH). Este efecto haría disminuir con rapidez los niveles de estrógenos y progesterona en el plasma, con la consiguiente contracción de los vasos endometriales, y la isquemia del mismo, que produce su descamación y la hemorragia menstrual. En caso de que haya concepción, la hCG producida por el trofoblasto se liga a los receptores de LH del cuerpo lúteo, y así conserva la producción de hormonas esteroides e impide la involución del cuerpo lúteo.
- 5. Un poco de … Embriología Ectodermo superficial Porción terminal de la uretra en hombre Mesodermo intermedio/urogenital Mayor parte del sistema urogenital Mesodermo lateral esplácnico Tabique urogenital Endodermo Alantoides y seno urogenital De mesodermo intermedio derivan 4 crestas -2 urinarias (laterales) forma 3 sistemas excretores Mesonefros -2 genitales (mediales) forman gónadas Gonocitos Epitelio celómico de las crestas genitales Mesénquima crestas Conductos mesonéfricos Conductos paramesonéfricos Espermatog onia Cel indiferenciadas Sertoli secreción FIM Leydig, estroma testicular, túnica albuginia de testículo Epidídimo Conductos deferentes Conductos eyaculadores Vesículas seminales Utrículo prostáculo Ovogonia Cel foliculares que producen FIM (Factor inhibidor de meiosis) Estroma ovárico: Teca Int y ext Tunica albuginia de ovario Quistes de gartner Tubas uterinas Utero 1/3 superior de vagina Estructura Tubérculo genital Glande Clítoris Pliegues genitales Cuerpo del pene donde se encuentra encerrada la uretra esponjosa Labios menores Prominenci as genitales Escroto Labios mayores Conductos de Wolf Conductos de Müller (paramesonéfricos) Testículo (Gen maestro: SrY) Ovario (Gen maestro: WNT) Recuerdas que FIM secretado por Sertoli inhibía la diferenciación del conducto de Müller? El testículo fetal secreta andrógenos que estimulan a cordones mesonéfricos, pero el ovario no secreta andrógenos por lo tanto, estos conductos degeneran.
- 6. Un poco de… HISTOLOGÍA UTERO Cuerpo y fondo uterino pared uterina constituida por 3 capas: endometrio (mucosa), miometrio (musculo liso) y serosa o adventicia (tejido conjuntivo).
- 7. Endometrio: tiene 2 componentes -epitelial membrana cilíndrico simple que se continua con las glándulas tubulares simples ocasionalmente ramificadas en porciones cercanas a miometrio, las glándulas son secretorias (+ abundantes) y ciliadas. -conjuntivo lamina propia es de tipo fibroso con fibras reticulares donde se apoyan las células estromales Se distinguen dos capas tisulares con base a su comportamiento a lo largo del ciclo sexual. 2/3 internos capa funcional normalmente se descama durante la menstruación, contiene muchas arterias helicoidales, de las que se origina la red capilar que la irriga- 1/3 externo capa basal tiene el fondo de las glándulas irrigada por arterias rectas. La morfología del endometrio muestra una serie de cambios que se relacionan con etapas específicas del ciclo menstrual. 1eros cuatro días constituyen la fase menstrual, que se identifica por el sangrado vaginal. A los componentes de la capa basal se debe la regeneración del epitelio y el estroma, con lo que inicia la fase proliferativa. En éste etapa se caracteriza por una renovación gradual de la capa funcional, que provoca un aumento del espesor endometrial. Durante la fase proliferativa temprana, las glándulas son rectas y tienen luces estrechas. Desde el principio del periodo proliferativo medio y a lo largo de este ciclo las glándulas muestran grados crecientes de enrollamiento, que son más aparentes en la etapa secretora. Esta última se caracteriza por un engrosamiento vinculado con glándulas enrolladas y con luces amplias que tienen un contorno descrito por “dentado”. Miometrio: capa más gruesa del útero, constituida por leiomiocitos. Dispuestas en 3 capas. Longitudinal-circular-longitudinal. La capa media contiene gran cantidad de arterias arqueadas y se conoce como estrato vascular. Los estrógenos estimulan las células musculares liso por lo que se hipertrofian y se dividen. Serosa: tej conjuntivo fibroelástico. Si membrana está cubierta por mesotelio se denomina serosa y si no lo está adventicia. Adventicia porción del útero en relación con la vejiga Porciones restantes del útero serosa. Cuello uterino: porción más inferior y alargada del útero. Una parte del cérvix protruye hacia parte superior de vagina. La superficie externa de la porción que protruye hacia la cavidad vaginal se conoce como exocervix y esta cubierta por EPITELIO PLANO ESTRATIFICADO SIN EC que se continúa con el de la vagina. La porición centra del cérvix tiene un conducto endocervical limitado en su mayor parte por EPITELIO CILINDRICO SIMPLE mucoproductor. El límite superior del conducto endocervical se conoce como os interna, que es un ensanchamiento de la luz en el que podemos identificar el cambio de epitelio endometrial a exometrial. 3.3.2 Técnica para realizar un tacto vaginal. Tacto vaginal 1. Relación médico-paciente 2. Consenitmiento informado 3. Antecedentes ginecológicos -Menarca -Incidencia y duración de la menstruación
- 8. -FUM -Parejas sexuales -¿Métodos anticonceptivos? -ETS -# gestas, partos, y abortos -Menopausia -Papanicolau 4. Posición litológica (paciente con bata y presencia de una enfermera siempre) -Lo primero a explorar es el monte de venus, evaluar el vello ginecoide. -Se colocará guante, separará con dedo anular y pulgar separará labios mayores -Evaluar: labios mayores, labios menores, clítoris, orificio uretra. -Intentar palpar glándulas de Skeene en el techo y de Bartolini en las paredes. -Describir cérvix ( Anteversión: cuando útero forma un ángulo recto con la vagina (normal), Retroversión: cuando cérvix se palpa posterior) -Detectar secreciones anómalas -Hacer el tacto bimanual: con dedos dentro y pedirle a la paciente que puje. 5. Determinar si están ocupados o no los fondos de saco. 3.3.3 Exploración ginecológica: palpación bimanual de los órganos intrapélvicos. El médico, con los dedos pulgar e índice de su mano menos hábil, separará los labios mayores y menores cuando estos cubren el orificio vaginal; acción que le permitirá inspeccionar cuidadosamente la zona en busca de cualquier anormalidad que pudiera existir en la vulva o sus alrededores. Acto seguido acercará su mano más diestra, debidamente enguantada, hacia la vulva y dirigirá el dedo índice hasta la comisura posterior, a fin de introducirlo con precaución en la hendidura vulvar. Una vez penetrada la vagina, el pulgar de la mano que realiza el tacto, deberá permanecer en abducción perpendicular, procurando no comprimir demasiado el clítoris ni el orificio uretral, en tanto que los demás dedos permanecerán flexionados sobre la palma de la mano. Si bien es cierto que siempre deberá iniciarse el reconocimiento con el dedo índice, cuando sea factible (lo que ocurre casi invariablemente) se practicará la exploración profunda con el índice y el dedo medio, lo cual permitirá obtener sensaciones mucho más claras. Al mismo tiempo que uno o dos dedos penetran la cavidad vaginal, se explorarán suavemente la amplitud y longitud del órgano, su elasticidad y sensibilidad, la lisura o rugosidad de sus paredes, así como cualquier anomalía que pudiera existir. Los fondos de saco vaginales se examinan pasando los dedos por el surco circular que se halla rodeando el hocico de tenca, (El cuello uterino está unido a la vagína. Al insertarse en ésta, queda dividido en una porción supravaginal y otra vaginal que se proyecta hacia su interior y recibe el
- 9. nombre de hocico de tenca). Esta porción presenta el orificio extedirigiendo sucesivamente el pulpejo hacia la superficie externa del cuello y hacia las paredes pelvianas. En estado normal, el fondo de saco anterior está mucho más pronunciado que el posterior, pero ambos son lisos y blandos. A través de los fondos de saco vaginales se explorarán la porción cervical supravaginal y el cuerpo uterino. Cuando los dedos introducidos en la vagina (con su cara palmar dirigida hacia delante) han alcanzado ya la porción vaginal del cuello uterino, entonces, con una temperatura conveniente, la mano que ha entreabierto la vulva deberá colocarse plana sobre la región hipogástrica del abdomen y presionar suavemente de arriba abajo, flexionando ligeramente los dedos. A partir de ese momento, ambas manos trabajan armoniosamente, auxiliándose de manera que una fija o empuja hacia la otra lo que esta debe palpar o “tactar” y la percepción de sensaciones se reparte entre las dos. De hecho, mediante el tacto bimanual se logra como primer resultado que los órganos pelvianos desciendan levemente y se tornen más accesibles a los dedos introducidos en la vagina, lo que a su vez les suministra un punto de apoyo y los fija, de modo que ello permite circunscribirlos entre las manos y obtener detalles que pasarían inadvertidos si no fuera por la ayuda que las dos manos se prestan solidariamente. El útero suele localizarse en la prolongación de la curva de concavidad anterior que describe la vagina, en ligeras anteflexión y anteversión. Con la vejiga vacía, la mano aplicada sobre el abdomen percibirá el fondo uterino un poco por detrás de la sínfisis del pubis. A la vez que se determina la situación de la matriz, se aprecian su forma y sus dimensiones. Si el órgano estuviese aumentado de volumen, deberá precisarse si este incremento es uniforme o no y si su consistencia está modificada o se mantiene intacta. 3.4.1 Citología del exudado cérvico-vaginal. Conocer la técnica para la toma de exudado cérvicovaginal Recomendaciones para la toma de muestra: Realizar la toma 2 semanas después del primer día de la ultima fecha de menstruación. No realizar ducha vaginal durante las 48 horas previas a la toma Evitar el uso de tampones, espumas, gelatinas y otros medicamentos durante 48 hrs previas a la toma Pedir a la paciente que se abstenga de tener relaciones sexuales durante las 48 hrs previas a la toma Realizar la toma antes de cualquier otra exploración cervical o vaginal. Evitar la contaminación de las muestras con cualquier lubricante. Si existe flujo vaginal que cubra el cérvix removerlo cuidadosamente Si hay sangrado por menstruación o anormal, debe diferirse la toma. Pedir a la paciente que orine momentos antes para que la vejiga se encuentre vacía TÉCNICA 1.Relación medico paciente 2.Interrogatorio, informar sobre procedimiento, llenar solicitud. Preparar a la usuaria: bata, posicion litológica, cuidar pudor. SIEMPRE UN TESTIGO
- 10. Material: fuente de luz, espejo vaginal, guantes, portaobjetos, lápiz, algodón, pinzas, solución salina, instrumento para la toma, fijador. Anotar en parte distal las iniciales de la paciente. 2. Colocar guantes , realizar valoración de genitales externos,colocar espejo sin lubricante, separar lavios menores e introducir espejo con inclinación de 45° en relación con el piso de la vagina, abrir lentamente es espejoy localizar el cuello., fijar valvas del espejo. 3.Se toma primero muestra de exocérvix, con ayuda de la espátula de Ayre (termina en bifurcación), ir conforme manecillas del reloj. Con la terminación en punta tomas muestra de endocervix. Se puede tomar también muestra de éste último con el citobrush. Se introduce el cepillo en el canal endocervical y se gira conforme las manecillas. 4. Colocación de la muestra en el portabjetos. Endocérvix se rota el cepillo de la manera contraria a como tomaste la muestra. 5. Fijación 6. conclusión del procedimiento. NOMENCLATURA -CALIDAD MUESTRA: satisfactoria o no satisfactoria. LIEBG: lesión intraepitelial de bajo grado LIEAG: lesión intraepitalial de altro grado
- 11. 3.5.1 Morfología y fisiología de la mama. ANATOMÍA Se localizan en tejido subcutáneo y cubren músculos pectorales. La cantidad de grasa subyacente al tejido glandular establece el tamaño de las mamas. La mama se extiende en sentido transversal desde el borde lateral del esternón hasta la línea axilar media, y en sentido vertical desde la 2da hasta la 6ª costilla, además una pequeña porción de la glándula se extiende a lo largo del borde inferolateral del músculo pectoral mayor en dirección a la axila originando la cola axilar o de Spence. Se insertan con firmeza en la dermis de la piel que la cubre a través de ligamentos cutáneos llamados ligamentos suspensorios o de Cooper. Las glándulas mamarias son glándulas sudoríparas modificadas. Los conductos galactóforos forman esbozos que dan origen 15-20 lóbulos de tejido glandular que conforman la glándula. Cada lóbulo esta drenado por un conducto galactóforo que desemboca independientemente en el pezón. Cada conducto desemboca en una porción dilatada llamada seno galactóforo. Pezón: elemento más sobresaliente, rodeado por areola, que contiene glándulas sebáceas (Montgomery). Carece de pelo, grasa y glándulas sudoríparas. Irrigación ramas mamarias de la arteria torácica interna, a. torácica lateral, toracoacromial y a. intercostales posteriores. Drenaje venoso vena axilar Drenaje linfático inicia en pezón, areola y lobulos hacia plexo subareolar g. linfáticos axilares (75%), el resto ganglios interpectorales, supraclaviculares, cervicales profundos, paraesternales y frénicos inferiores. Linfa de g. axilares desemboca en g. infra y supraclaviculares y de ahí tronco linfático subclavio. Linfa de g. paraesternales tronco broncomediastino. Inervación 4 y 6 HISTOLOGÍA Mayoría de la piel de la mama tiene características morfofuncionales idénticas a las de la piel del resto de la cara anterior del torax, con excepción de la areola, en donde la piel es más oscrua
- 12. depido a que los queratinocitos epidérmicos del estrato basal tienen normalmente mayores cantidades de melanina. Con microscopio se observan entre 10-20 pequeños nódulos en la superficie areolar tubérculos de Montgomery, conformados por glándulas sebáceas relacionadas con conductos galactóforos. En el centro areolar encontramos el pezón que es una protuberancia de piel y tejido fibroadiposo, en cuya largo porción central se hallan 15-20 conductos galactóforos orientados en sentido paralelo al eje del pezón. La piel del pezón tiene papilas dérmicas muy prominentes, por lo que los capilares dérmicos se encuentran muy cerca de la superficie, modificando el color observado del pezón. La dermis profunda del pezón es un tejido conjuntivo fibroso con abundante coláginea y fibras elásticas que en algunos casos permite observar haces de musculo liso orientados en sentido circular alrededor del pezón y en otros, en sentido longitudinal. La glándula se considera una glandula sudorípara apocrina modificada. Integrada por 15-20 lobulos, cada uno constituido por un sistema de conductos mayores y una unidad lobulillar terminal. Sistema de conductos mayores se inicia en la epidermis areolar que se continua con los conductos galactóforos. Cada conducto galactóforo drena hacia seno galactóforo, el cual continua a su vez con un conducto segmentario que origina de 2-3 ramas denominadas conductor subsegmentarios, los que dan lugar a otros 2-3 conductos terminales llamados extralobulillares terminales. Los conductos galactóforos, el seno galactóforo y los conductos segmentarios tienen epitelio cubico estratificado que se continua con un epitelio cubico o cilíndrico simple en las demás regiones del sistema. Todos los elementos epiteliales de la glandula mamaria se vinculan en sus porciones basales con material de la membrana basal y con células mioepiteliales, que son más prominentes en los lobulillos. CÁNCER DE MAMA
- 13. Prevención 1ª. Factores de riesgo Edad >40 años Historia personal o familiar de cáncer de mama Antecedentes de patología mamaria benigna Nuligesta Primer embarazo a termino después de los 30 años No haber amamantado Vida menstrual de más de 40 años Uso de terapia hormonal de reemplazo por más de 5 años Obesidad o sobrepeso Consumo excesivo de alcohol Sedentarismo Prevención 2ª. Realizar detección oportuna: autoexploración, examen clínico y mastografía. Autoexploración: mensual a partir de la menarca, entre el 7º y 10º día de iniciado el sangrado. En paciente menopaúsicas se realiza en un día fijo del mes. El examen clínico de las mamas se debe realizar a todas las mujeres mayores de 25 años. Mastografía método de imageneología no invasivo, se debe realizar cada 2 años, a mujeres de 40- 49 años de edad, con 2 o más factores de riesgo y en forma anual a toda mujer de 50-69 años. El ultrasonido mamario se utiliza en la mujer con patología mamaria menor de 40 años de edad o con sospecha de cáncer que curse con embarazo o lactancia. Prevención 3ª Rehabilitación reconstructiva, estética y psicológica SIGNOS SOSPECHOSOS Telorrea: secreción espontánea através del pezón. funcional, fisiológica, farmacológica; unilateral o bilateral, uniorificial o pluriorificial Telorrea unilateral y uniorificial: ectasia ductal, carcinoma ductal, papiloma intraducta, enfermedad fiboquistica, quistes solitarios. Pluriorificial: mastopatía Secreción purulenta Proceso infeccioso Secreción sanguinolenta Típico de cáncer, papiloma y papilomatosis Secreciones lechosas Telorreas y mastopatías Galactorea Secrecion láctea a través del pezón fuera de la gestación y del puerperio. Bilateral y plurorificial. Relacionada con prolactina. Adenoma hipofisiario o medicamentos. Mastalgia Mastodimia Dolor mamario en general Dolor mamario cíclico que aumenta en periodo premenstrual. Otros: Protrusión cutánea, umbilicación y cambios dirección pezón, retracción de la piel, piel de naranja, ulceración cutánea, secreción por el pezón, aumento de red venosa, hiperemia o hipertermia local.
- 14. CARACTERISTICA TUMORES BENIGNOS Y MALIGNOS 3.5.2 Técnica correcta para la exploración de mama normal. 1.Relación médico-paciente. 2. Interrogatorio: AH, APNP, APP, AGO- 3. Indicar a paciente que de desnude de cintura hacia arriba y que se coloque bata con abertura hacia el frente. 4. Situar paciente en mesa de exploración. 5. Explicar procedimiento. INSPECCION Solicitar a paciente que se descubra ambas mamas. Inspección estática Solicitar a paciente que situe ambas manos sobre muslos. Se procede a observar forma, simetría, coloración, presencia de refracciones y tumoraciones visibles. Inspección dinámica Solicitar a paciente que coloque ambas manos en la región occipital, después manos en cadera ejerciciendo una presión moderada y realizando una inclinación hacia adelante, o bien que levante los brazos. Propósito es contraer musculos pectorales y que se manifiesten signos cutáneos retractiles. Signos que pueden encontrarse: Umbilicación y cambios de dirección del pezón Retracción de la piel Cambios de la piel: piel de naranja Salida de secreción por el pezon PALPACIÓN Paciente sentada en mesa se le solicita que descubra mama derecha. Explorador divide la mama mentalmente en 4 cuadrantes trazando 2 lineas que pasen por el pezón. Palpación superficial Con la palma de la mano el examinador realiza la palpación de cuadrantes supero externo, superior interno, inferior interno e inferior externo, realizando un barrido de procimal a distal (bade de la mama hacia el pezón). Palpación profunda
- 15. Debe realizarse de forma suave, digital y metódicamente dirigida. Utilizando yema de los dedos 2º, 3º, 4º. Se realiza palpación con búsqueda intencionada de lesiones existentes siguiendo una serie de líneas: Paralelas: de clavicula al surco submamario Radiadas: del borde del hemisferio mamario hacia el pezón Circulares: desde pezón hasta bordes mamarios. Al encontrar lesión, el explorador utiliza pinza fina (1er y 2do dedo) de manera que pueda describir: bordes, ubicación, tamaño, consistencia, movilidad, numero, dolorosa o no. Posteriormente se utiliza pinza gruesa (toda la mano) para examinar si existe o no telorrea. Se solicita a la paciente que descubra la otra mama. POSICION DECUBITO DORSAL Tórax descubierto. Se coloca almohadilla en dorso para una mejor exposición de los elementos anatómicos. Los cuadrantes externos se deben explorar con la mano de la paciente sobre el abdomen, se inicia con cuadrante inferior externo. Cuadrantes internos se exploran con misma tecnnica pero con musculos pectorales contraídos, lo cual se logra solicitando a la paciente que eleve el brazo. EXPLORACION adenomegalias Palpación hueco axilar. Se solicita a paciente deje caer el peso del miembro torácico izquierdo sobre el antebrazo izquierdo del operador quien palpa la región axilar con la mano derecha. Palpación del resto de cadenas ganglionares Utilizando 2º, 3º, 4º dedos de ambas manos se exploran cadenas ganglionares retroauricular, cervical supraclavicular, infraclavicular, paraesternal. Palpación de región clavicular: Región clavicular se divide en infraclavicular y supraclavicular. En estadios avanzados del cáncer mamario los ganglios que pueden estar afectados, se localizan en estas regiones, al primer ganglio afectado se le denomina ganglio centinela, la palpación se realiza con los dedos índice o pulgar, se requiere que la paciente realice movimientos rotatorios de cabza con la finalidad de contraer el omohioideo para identificarlo adecuadamente y diferenciarlo de una posible tumoración. Se debe señalar el # y tamaño de los ganglios asi como la consistencia y movilidad de tumoraciones palpables. MIENTRAS REALIZAS LA PALPACION DE UNA MAMA, LA OTRA DEBE ENCONTRARSE CUBIERTA PARA EVITAR EXPONER A LA PACIENTE. 3.5.3 Exploración física de la mama. Checar link http://www.isea.gob.mx/formatos/Cancer%20de%20mama/CLINICA%20DE%20MAMAS%20(web).pdf
- 16. FISIOLOGÍA DE LA MENOPAUSIA. Climaterio (perimenopausia, transición menopaúsica) : etapa de transición que ocurre entre la madurez reproductiva y la pérdida de función ovárica. Se caracteriza por una deficiencia de estrógenos. Incluye el periodo cuando comienzan las manifestaciones endocrinológicas, biológicas y/o clínicas, indicativas de que se aproxima la menopausia, y como mínimo hasta el primer año que sigue a la menopausia. Menopausia: es el ultimo periodo, que marca el cese de la función normal y cíclica del ovario. Se le determina cuando se observa el cese de las menstruaciones por un espacio mayor de un año, consecuencia de la pérdida de función ovárica. Se correlaciona con la disminución de estrógenos por pérdida de la función folicular. El momento de su presentación esta determinado genéticamente, ocurre aprox 45-55 años. Ocurre antes en la mujer nulípara, fumadora, que habita en la altura y en aquellas sometidas a histerectomía. Posmenopausia: periodo que se inicia un año luego de la menopausia, en el cual persiste el déficit de estrógenos y se acompaña de un incremento de los trastornos médicos relacionadoas-osteoporosis y enfermedades cardiovasculares- FISIOPATOLOGÍA Durante el ciclo menstrual normal, el ovario produce una secuencia de hormonas para que ocurra el sangrado menstrual. Este secuencia es inducia por la GnRH de la hipófisis. Bajo la influencia de la LH el colesterol es convertido en la teca del folículo en pregnenolona, que es el precursos de todas las hormonas sexuales, bajo influencia de enzimas, en la teca, granulosa y células luteas se producen estrógenos, andrógenos y progestágenos. Estrógenos -Estimulan síntesis de receptores para la hormona FSH, contribuyen a crecimiento de folículos, -Inducen proliferación del epitelio y favoreciendo desarrollo de glándulas, vasos sanguíneos y del tejido estromal. -Inducen sinstesis de proteínas e hipertrofia en el miometrio. -En cuello uterino hacen producir las glándulas mucosas un moco filante, alto contenido en agua y dilata el conducto endocervical. -En la vagina prolifera el epitelio, con descamación de las células superficiales y acumulación de glucógeno en el epitelio. -Los labios mayores y menores se vuelven turgentes y elásticos. -Estimulan la proliferación de conductos glandulares, el desarrollo del estroma, acumulación de tejido adiposo, aumentan pigmentación de pezones. -Tienen una retroalimentación positiva hacia la producción de LH en etapa folicular. -Participan en retención de agua y sodio en tejido, producen hiperglucemia hipercetonemia, elevan el colesterol HDL, reducen los TAG, estimulan la circulación periférica, estimulan la fijación y
- 17. mineralización de la matriz ósea, promueven depósito de calcio y estimulan crecimiento de la epífisis. Progesterona -Endometrio: desencadena fase secretora que facilita la nidación -Inhibe contractilidad uterina, cierra canal endocervical, modifica el moco cervical tornándolo más espeso. -Induce la proliferación de los acinos glandulares en la mama. -Tiene retroalimentación negativa hacia LH -Induce el incremento de T° -Disminuye la retención de Na y H2O Menopausia y posmenopausia La menopausia espontánea o natural es consecuencia de la atresia folicular o del agotamiento folicular, de tal modo que no existen folículos ováricos que puedan responder a las gonadotrofinas; por tal motivo, el ovario pierde su función cíclica, desaparece la ovulación y se termina la etapa reproductiva de la mujer. Se produce un gran aumento de la FSH, en menor medida de la LH, de tal forma que el cociente FSH/LH se invierte y es > 1. Los valores de FSH por encima de 40 UI/L son compatibles con la interrupción completa de la función ovárica Los estrógenos secretados por los ovarios después de la menopausia son insignificantes; sin embargo, todas las mujeres siguen teniendo concentraciones perceptibles de estradiol y estrona. La estrona es el estrógeno más importante en la posmenopausia; se produce por la conversión periférica de la androstenediona (producida en la corteza suprarrenal y en el ovario), el cual se aromatiza en estrógenos, principalmente en el tejido adiposo Si bien el estrógeno de cierto modo puede ser beneficioso, sin embargo, al no existir oposición de progestágenos (por la falta de ovulación y desarrollo del cuerpo lúteo), puede aumentar la incidencia de hiperplasia y cáncer de endometrio. SINTOMAS Bochornos Síntoma más clásico. Periodos transitorios y recurrentes de enrojecimiento facial, asociados a sudoración y sensación de calor, que se acompañan de palpitaciones y ansiedad. Genitourinarios Hemorragia anormal, alteración menstrual, sangrado posmenopáusico, sequedad vaginal (falta de estrógenos), dispareunia, molestias urinarias, infertilidad. Cardiovasculares Palpitaciones, dolor precordial, disnea y enfermedad coronaria. Caen estrógenos, se eleva LDL y disminuye HDL, formación de placas de ateroma. Osteomusculares Dolor osteomuscular, lumbalgia, osteopenia, osteoporosis. ItziPa
