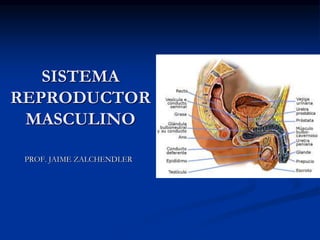
Histología Aparato Genital Masculino
- 2. EL SISTEMA REPRODUCTOR MASCULINO INCLUYE ÓRGANOS SEXUALES INTERNOS Y EXTERNOS. PARA SU ESTUDIO SE PUEDE DIVIDIR EN CUATRO COMPONENTES: TESTICULOS O GONADAS SITUADOS EN EL ESCROTO. -SISTEMAS DE CONDUCTOS INTEGRADOS POR: LOS CONDUCTILLOS EFERENTES, EL EPIDIDIMO, EL CONDUCTO DEFERENTE EL CONDUCTO EYACULADOR. GLÁNDULAS SEXUALES ACCESORIAS: VESICULAS SEMINALES, PRÓSTATA Y GLÁNDULAS BULBOURETRALES O DE COWPER. - EL PENE, QUE CONSTITUYE EL ÓRGANO COPULADOR
- 3. Testículo Túnica albugínea Tejido conectivo Lobulillos Testiculares (x 250) Mediastino Testicular Epidídimo Túnica vascular SON ÓRGANOS PARES SUSPENDIDOS EN EL ESCROTO POR LOS CORDONES ESPERMATICOS. PRODUCEN LOS ESPERMATOZOIDES Y LA HORMONA TESTOSTERONA. SON DE FORMA OVOIDE, MIDEN 2 CM DE ESPESOR, 3 CM DE ANCHO Y 4 CM DE LONGITUD. ESTÁN RODEADOS POR UNA CAPA DE TEJIDO CONECTIVO FIBROSO LLAMADA TÚNICA ALBUGINEA, A PARTIR DE LA CUAL SE EXTIENDE UN ENGROSAMIENTO HACIA EL INTERIOR DEL ÓRGANO LLAMADO MEDIASTINO TESTICULAR. DESDE EL MEDIASTINO TESTICULAR PARTEN SEPTOS DE TEJIDO CONJUNTIVO QUE LOS DIVIDE EN LOBULILLOS. EN CADA LOBULILLO SE ENCUENTRAN DE 1 A 4 TUBOS SEMINIFEROS QUE CONVERGEN HACIA LA RETE TESTIS. DESDE LA RETE TESTIS SALEN LOS CONDUCTILLOS EFERENTES QUE LLEVAN LOS ESPERMATOZOIDES HASTA EL EPIDIDIMO.
- 4. Vascularización El riego vascular de cada testículo se deriva de la arteria testicular, que desciende con el testículo hacia el escroto junto con el conducto deferente (vas deferens). La arteria testicular emite varias ramas antes de atravesar la cápsula testicular para formar los elementos vasculares intratesticulares. Los lechos capilares del testículo llegan a varias venas, el plexo de venas pampiniformes, que están envueltas alrededor de la arteria testicular. Arteria, venas y conducto deferente, forman en conjunto el cordón espermático, que pasa por el conducto inguinal desde el abdomen hacia el escroto. La sangre del plexo de las venas pampiniformes es más fría que la arteria testicular, y reduce la temperatura del riego arterial y forma, de esta manera, un sistema de contracorriente para el intercambio de calor. De esta manera ayuda a conservar la temperatura de los testículos unos grados más abajo que la temperatura corporal. A esta temperatura más baja (35° C) los espermatozoides se desarrollan normalmente, en tanto que los que se desarrollan a temperatura corporal no lo son (son infecundos).
- 5. Escroto ESTA CUBIERTO EXTERNAMENTE POR PIEL QUE POSEE FOLÍCULOS PILOSOS OBLICUOS Y GLÁNDULAS SUDORIPARAS MEROCRINAS. POSEE FIBRAS DE MÚSCULO LISO QUE FORMAN EL MÚSCULO DARTOS, SU CONTRACCIÓN PRODUCE EL ENCOGIMIENTO DE LA PIEL ESCROTAL. POR DEBAJO DEL DARTOS SE ENCUENTRA UNA FASCIA DE TEJIDO CONJUNTIVO FIBROSO. SU CAPA MÁS PROFUNDA COMPACTA FORMA LA CAPA PARIETAL DENSA DE LA TÚNICA VAGINAL. LA TÚNICA VAGINAL PARIETAL POSEE UN REVESTIMIENTO MESOTELIAL Y FORMA LA CAPA INTERNA DEL ESCROTO. LA CAPA INTERNA DEL ESCROTO ESTÁ SEPARADA DE LA SUPERFICIE EXTERNA DEL TESTÍCULO POR UN ESPACIO OCUPADO POR LIQUIDO ACUOSO QUE PERMITE EL MOVIMIENTO DE LOS TESTICULOS Y EVITA LA FRICCIÓN. PERMITE MANTENER LOS TESTICULOS A TEMPERATURA ADECUADA, MENOR QUE LA TEMPERATURA ABDOMINAL. TÚNICA ALBUGÍNEA
- 6. TÚNICA ALBUGINEA ES UNA CAPA GRUESA DE TEJIDO CONECTIVO FIBROSO DENSO ESTA RECUBIERTA EXTERNAMENTE POR UNA CAPA DE MESOTELIO QUE REPRESENTA LA CAPA VISCERAL DE LA TÚNICA VAGINAL PROPIA DEL TESTICULO. ESTÁ EN CONTACTO CON LA TÚNICA VASCULOSA DEL TESTICULO.
- 7. Tejido Intersticial del Testículo TEJIDO CONJUNTIVO LAXO QUE RODEA LOS TUBOS SEMINIFEROS. CÉLULAS INTERSTICIALES O DE LEYDIG DE FUNCIÓN ENDOCRINA. MACROFAGOS CON FRECUENCIA LOCALIZADOS CERCA DE LAS CÉLULAS DE LEYDIG QUE DESEMPEÑAN FUNCIONES DE DEFENSA INMUNOLOGICA. PLEXOS CAPILARES SANGUINEOS Y LINFATICOS.
- 8. Células Intersticiales o de Leydig SON POLIGONALES GRANDES POSEE NÚCLEO REDONDO A MENUDO EXCÉNTRICO CON CROMATINA DISPERSA Y 1 Ó 2 NUCLEOLOS. CITOPLASMA ACIDOFILO Y EXTENSO. POSEE VACUOLAS LIPIDICAS Y CRISTALES DE REINKE. CONSTITUYEN EL TIPO PRINCIPAL DE CÉLULAS DEL INTERSTICIO. SE LOCALIZAN AISLADAS O EN GRUPOS ENTRE LOS PLEXOS CAPILARES Y LINFATICOS. SISTETIZAN Y SEGREGAN TETOSTERONA
- 9. Testosterona ES LA HORMONA RESPONSABLE DEL DESARROLLO DE LOS CARACTERES SEXUALES SECUNDARIOS EN LA PUBERTAD, ADEMÁS DE LA FUNCIÓN CONTINUADA DEL EPITELIO SEMINIFERO.
- 10. Túbulos Seminíferos SON CONTORNEADOS Y DE TRAYECTO TORTUOSO, SE CONTINUAN CON LOS TUBOS RECTOS. ESTÁN REVESTIDOS POR EL EPITELIO SEMINIFERO FORMADO POR CÉLULAS ESPERMATOGENICAS Y SUSTENTACULARES O DE SERTOLI. ESTÁN RODEADOS POR UNA MEMBRANA BASAL GRUESA. POR FUERA DE LA MEMBRANA BASAL SE ENCUENTRAN 3 Ó 4 CAPAS DE CÉLULAS MIOIDES. • LAS CÉLULAS ESPERMATOGENICAS INCLUYEN: ESPERMATOGONIAS DE TIPO A Y B; ESPERMATOCITOS PRIMARIOS Y SECUNDARIOS; ESPERMATIDES ; • ESPERMATOZOIDES. LAS ESPERMATOGONIAS A Y B Y LAS CÉLULAS DE SERTOLI ESTÁN EN CONTACTO CON LA MEMBRANA BASAL.
- 12. Células de Sertoli M.E SON CILíNDRICAS Y DE CONTORNO IRREGULAR. DESCANSAN DIRECTAMENTE SOBRE LA MEMBRANA BASAL DEL TUBO SEMINIFERO. POSEEN PROLONGACIONES FORMANDO UNIONES INTERCELULARES DE TIPO OCLUYENTE Y NEXUS. NÚCLEO OVALADO Y CROMATINA DISPERSA CON NUCLEOLO PROMINENTE, DE SUPERFICIE IRREGULAR Y POSEE UN PLIEGUE PROFUNDO POSEEN EN EL CITOPLASMA GOTAS LIPÍDICAS Y OCASIONALMENTE LIPOFUCSINA. POSEEN : MITOCONDRIAS ESFEROIDALES, GOLGI ABUNDANTE Y BIEN DESARROLLADO, ESCASO RETICULO ENDOPLASMICO RUGOSO, ABUNDANTE RETICULO ENDOPLASMICO LISO MUY ORDENADO, APARATO LISOSOMAL BIEN CONSTITUIDO CON LISOSOMAS PRIMARIOS Y SECUNDARIOS. POSEEN CRISTALES DE CHARCOT-BOTTCHER. FUNCIONES: APOYO FÍSICO Y NUTRICIONAL CÉLULAS GERMINALES. FAGOCITOSIS DEL CITOPLASMA ELIMINADO EN LA ESPERMIOGÉNESIS. FORMACIÓN DE LA BARRERA HEMATOTESTICULAR. SINTETIZAN: PROTEINAS LIGADORAS DE ANDROGENO (ABP) QUE FIJA LA TESTOSTERONA EL FACTOR DE REGRESIÓN DE MULLER DURANTE LA VIDA FETAL INHIBINA QUE DETIENE LA SINTESIS DE LA HORMONA FOLICULO ESTIMULANTE (FSH). ESTROGENOS A PARTIR DE PRECURSORES DE ANDROGENOS. SINTESIS Y SECRECION DE TRANSFERRINA,
- 13. BARRERA HEMATOTESTICULAR La Barrera Hematotesticular esta conformada por las zonas occludens de las células de Sertoli, aislando el compartimiento basal de éste del adluminal. De esta manera se protegen a los gametos en desarrollo de la acción del sistema inmune.
- 14. Espermatogonias Tipo A Oscuras: • Núcleo ovoide muy oscuro. • Células madre de reserva • Sufren división mitótica originando nuevas Tipo A oscuras o A pálidas. Tipo A Pálidas: • Núcleos ovoides teñidos mas claramente. • Por mitosis se dividen para originar Espermatogonias Tipo B y A pálidas. Tipo B: - Núcleo redondo grande - Cromatina condensada en grumos grandes - Poseen citoplasma escaso y poco teñido - 1 nucléolo central y pálido - Carecen de vacuola nuclear - Se dividen por mitosis y originan espermatocitos primarios - Células esféricas de 12 micras de diámetro y citoplasma pálido.
- 15. PRIMARIOS *POSEEN GRAN CANTIDAD DE CITOPLASMA. •NUCLEO GRANDE CON CROMATINA GRANULAR O FORMANDO FILAMENTOS. •SE DIVIDEN POR MEIOSIS, ORIGINANDO LOS ESPERMATOCITOS SECUNDARIOS (PROFASE DE LA PRIMERA DIVISIÓN MEIOTICA) . •SE LOCALIZAN HACIA LA LUZ. •SON GRANDES SECUNDARIOS •SE FORMAN A PARTIR DE LOS ESPERMATOCITOS PRIMARIOS Y SON DE MENOR TAMAÑO. •SE OBSERVAN CON DIFICULTAD. •NUCLEOS REDONDEADOS CON GRUESOS GRUMOS DE CROMATINA. •SUFREN LA SEGUNDA DIVISIÓN MEIOTICA Espermatocitos
- 18. •SE ORIGINAN A PARTIR DE LOS ESPERMATOCITOS SECUNDARIOS. •SON HAPLOIDES. •SE LOCALIZAN EN LA ZONA LUMINAL DEL TUBO. •SUFREN CAMBIOS METAMORFICOS PARA DIFERENCIARSE A ESPERMATOZOIDES, ENTRE LOS CUALES ESTÁN: •EL NÚCLEO DISMINUYE DE TAMAÑO •SE CONDENSAN •SE HACE MENOS GRANULAR Y MUY BASÓFILO. •APARECE DESPÚES DE LA SEGUNDA DIVISIÓN MEIOTICA. Espermátides
- 19. Espermiogénesis
- 20. ES UN PROCESO COMPLEJO QUE CONSISTE EN LA DIFERENCIACIÓN DE UNA ESPERMATIDE A ESPERMATOZOIDE. a) Condensación del núcleo. El núcleo cambia de tamaño, haciéndose más pequeño y denso, y de forma, adquiriendo un aspecto aplanado con una forma oval si se observa desde arriba y piriforme si se observa desde el lateral. b) Formación de acrosoma. El acrosoma se dispone en el extremo apical y está rodeado por dos membranas, una externa y una interna. El interior del acrosoma está compuesto por vesículas que son generadas por el aparato de Golgi las cuales se agrupan y generan esta caperuza apical tras girar el núcleo. El acrosoma es por tanto un lisosoma especializado que contiene principalmente hialuronidasa, enzima que hidroliza el ácido hialurónico y que ayuda al espermatozoide a penetrar en el óvulo durante la fecundación. c) Desarrollo del flagelo. El flagelo se desarrolla a partir del centriolo distal de la espermátide y está compuesto por un cilindro de nueve microtúbulos que rodean a dos únicos centrales. Esta estructura se sitúa en la base de la cabeza (formada por el núcleo y el acrosoma) durante la rotación del núcleo. El flagelo completo estaría compuesto por cuatro partes: cuello, pieza media, pieza principal y pieza final. d) Eliminación de la mayor parte del citoplasma. El citoplasma es reducido en su mayor parte, bien porque es fagocitado por las células de Sertoli o porque es abandonado en el interior de los túbulos. Puede permanecer unido al espermatozoide durante un tiempo. En el ser humano el tiempo necesario para que el espermatogonio se convierta en espermatozoide maduro es de 64 días, aproximadamente. Espermiogénesis
- 21. CARACTERISTICAS DE LA PIEZA PRINCIPAL: SU ESPESOR DISMINUYE GRADUALMENTE EN SENTIDO DISTAL. CONTIENE UNA VAINA FIBROSA COMPUESTA POR UNA COLUMNA DORSAL Y OTRA LONGITUDINAL VENTRAL UNIDAS POR COSTILLAS CIRCUNFERENCIALES. ES FUNDAMENTAL EN EL MOVIMIENTO ONDULANTE. CARACTERISTICAS DE LA PIEZA INTERMEDIA: POSEE AXONEMA QUE REPRESENTA LA BASE ESTRUCTURAL DE LA MOVILIDAD DE LA COLA. ESTA RODEADA POR MITOCONDRIAS QUE PROPORCIONAN ENERGIA PARA LOS MOVIMIENTOS DEL ESPERMATOZOIDE. TERMINA EN EL ANILLO ELECTRODENSO AL QUE SE UNE LA MEMBRANA PLASMATICA. CARATERISTICAS DE LA PIEZA TERMINAL: ES UNA PORCIÓN CORTA Y FUSIFORME. SUS ÚLTIMOS SEGMENTOS SE COMPONEN DEL AXONEMA Y ALGO DE CITOPLASMA ESPERMATOZOIDES
- 22. EPITELIO SEMINIFERO •Como las células germinales que provienen de una sola espermatogonia pálida del tipo A están unidas por puentes citoplasmáticos y constituyen un sincitio, pueden comunicarse entre ellas y sincronizar su desarrollo. •Existen seis posibilidades de asociación entre las células en desarrollo, lo que se conoce como los seis estados del ciclo de la espermatogénesis. Cada corte transversal de túbulo seminífero puede subdividirse en tres o más áreas con forma de cuña, cada una es un estado diferente de la espermatogénesis. •Cada estado aparece a intervalos de 16 días en la misma espermatogénesis. •El proceso requiere cuatro ciclos, lo que arroja la suma de 64 días. •El análisis de un corte transversal de un solo túbulo seminífero revela que en el mismo túbulo se encuentra, a distancias regulares, el mismo estadio del tejido germinal. •La distancia entre dos estados iguales se conoce como secuencia o ciclo del epitelio seminífero. Junto a las células de Sertoli se desarrollan varias generaciones de células germinales en el Túbulo seminífero.
- 23. Ciclo del Epitelio Seminífero
- 25. CONDUCTOS CORTOS Y ESTRECHOS QUE COMUNICAN LOS TUBOS SEMINIFEROS CON LA RED DE TESTIS. TRANSPORTAN LOS ESPERMATOZOIDES EN DIRECCIÓN AL EPIDIDIMO. POSEEN EPITELIO CILINDRICO BAJO O CUBICO CON MICROVELLOSIDADES Y UN FLAGELO UNICO. TUBULOS RECTOS
- 26. ES UNA RED COMPLEJA DE CONDUCTOS ANASTOMOSADOS LOCALIZADA EN EL MEDIASTINO TESTICULAR RODEADA POR TEJIDO CONJUNTIVO MUY VASCULARIZADO. •POSEE CÉLULAS MIOIDES. •LOS CONDUCTOS ESTAN REVESTIDO POR EPITELIO CUBICO SIMPLE O CILINDRICO BAJO CON UN FLAGELO ÚNICO Y MICROVELLOSIDADES APICALES. RETE TESTIS O RED DE HALLER
- 27. CONDUCTILLOS EFERENTES NÚMERO: 12 – 20. 10 mm largo. CONTORNO IRREGULAR. COMIENZAN SIENDO RECTOS Y SE VUELVEN TORTUOSOS. CONECTAN LA RETE TESTIS CON EL EPIDIDIMO. AL SALIR DEL TESTÍCULO SE ENROLLAN Y FORMAN 6-10 CONOS EFERENTES, SUS BASES FORMAN LA CABEZA DEL EPIDÍDIMO DESEMBOCANDO EN EL COMO SU CONDUCTO. *ESTÁN REVESTIDOS POR EPITELIO SEUDO ESTRATIFICADO CILINDRICO CONSTITUIDO POR CELULAS CILINDRICAS CILIADAS ALTAS Y CÉLULAS ABSORTIVAS NO CILIADAS Y ALGUNAS BASALES. •LAS CÉLULAS CILINDRICAS CILIADAS PRESENTAN EL EXTREMO MÁS ANCHO HACIA LA LUZ Y SUS CILIOS SE MUEVEN HACIA EL EPIDIDIMO. •LAS CÉLULAS ABSORTIVAS REALIZAN UNA FUNCIÓN ENDOCÍTICA. PRESENTAN MICROVELLOSIDADES. •ESTÁN RODEADOS POR UNA BANDA FINA DE MÚSCULO LISO POR FUERA DE LA LÁMINA BASAL.
- 29. ES UN CONDUCTO LARGO, SINUOSO Y COMPACTO DE MÚSCULO LISO SUBDIVIDIDO EN CABEZA, CUERPO Y COLA. •ESTÁ REVESTIDO POR EPITELIO SEUDOESTRATIFICADO CILINDRICO FORMADO POR CÉLULAS PRINCIPALES Y BASALES. •SU FUNCIÓN PRINCIPAL ES LA ACUMULACIÓN, EL ALMACENAMIENTO Y LA MADURACIÓN DE LOS ESPERMATOZOIDES. •SU PARED MUSCULAR AUMENTA DESDE LA PORCIÓN PROXIMAL HACIA LA DISTAL. •EN LA PORCIÓN PROXIMAL O CABEZA LAS CÉLULAS CONTRACTILES SON DELGADAS Y LOS HACES MUSCULARES SE ORIENTAN CIRCUNFERENCIALMENTE. EPIDIDIMO
- 30. *EN EL SEGMENTO TERMINAL O COLA LA MUSCULATURA SE DISPONE EN TRES CAPAS ORGANIZADAS EN FORMA ANALOGA AL CONDUCTO DEFERENTE. *LA CAPA MUSCULAR ESTA RODEADA POR TEJIDO CONJUNTIVO LAXO QUE CONTIENE VASOS Y NERVIOS. *EL REVESTIMINTO EPITELIAL TIENE CÉLULAS PRINCIPALES Y CÉLULAS BASALES. * EPIDIDIMO
- 31. Epidídimo. Células Basales y Principales LAS CÉLULAS PRINCIPALES SON ALTAS, TIENEN UN NÚCLEO OVAL Y DOS NUCLEOLOS, RETICULO ENDOPLASMICO RUGOSO ABUNDANTE, APARATO DE GOLGI GRANDE, RETICULO ENDOPLASMICO LISO AMPLIO, LISOSOMAS, CUERPOS MULTIVESICULARES Y ESTEREOCILIOS. *LAS CÉLULAS BASALES SON CORTAS, PIRAMIDALES O POLIEDRICAS, NÚCLEO REDONDO CON HETEROCROMATINA, CITOPLASMA ESCASO, ESCASA DOTACIÓN DE ORGANELOS, Y SE LES CONSIDERAN CÉLULAS MADRES.
- 32. Epidídimo. Segmento intermedio •EN EL SEGMENTO MEDIO O CUERPO LOS HACES MUSCULARES SE ORIENTAN LONGITUDINAL Y OBLICUAMENTE FORMANDO UNA CAPA EXTERNA INCOMPLETA CON FIBRAS MÁS EVIDENTES.
- 33. Son un par de tubos musculares rodeados de músculo liso, cada uno de 35 a 45 cm aproximadamente, que conectan el epidídimo con los conductos eyaculadores intermediando el recorrido del semen entre éstos. PRESENTAN UNA PARED GRUESA FORMADA POR TRES CAPAS: MUCOSA, MUSCULAR Y ADVENTICIA. MUCOSA: POSEE PLIEGUES LONGITUDINALES BAJOS QUE PRODUCEN CONTORNOS IRREGULARES DE LA LUZ, EL EPITELIO ES SEUDOESTRATIFICADO CILINDRICO CON CÉLULAS PRINCIPALES Y CÉLULAS BASALES. LA CAPA MUSCULAR: FORMA UNA PARED GRUESA: LA EXTERNA Y LA INTERNA DE DISPOSICIÓN LONGITUDINAL Y LA INTERMEDIA CIRCULAR, POSEE ABUNDANTE INERVACIÓN AUTONOMA Y UNIONES NEUROMUSCULARES. CAPA ADVENTICIA: *FORMADA POR TEJIDO CONJUNTIVO DENSO, POSEE FIBRAS COLAGENAS Y ELÁSTICAS, FIBROBLASTOS, NERVIOS, VASOS SANGUINEOS Y LINFÁTICOS. * FORMA UNA DILATACIÓN FUSIFORME LLAMADA AMPOLLA QUE RECIBE UN CONDUCTO CORTO QUE DRENA LA VESICULA SEMINAL Conducto Deferente
- 34. Conducto Deferente •Representa la continuación del epidídimo. •40 cm de largo. •Su porción terminal se une con el conducto excretor de la vesícula seminal para formar el conducto eyaculador, que atraviesa la próstata desembocando en la porción prostática de la uretra a nivel del colículo seminal. •Su túnica mucosa tiene pliegues longitudinales bajos que le dan a la luz un aspecto estrellado. •Está revestida por epitelio cilíndrico seudoestratificado con estereocilios pero más bajo que el epidídimo. •Túnica muscular muy gruesa (capa circular rodeada por externa e interna longitudinal) •Adventicia formada por tej. Conectivo denso que se torna laxo en continuidad con el conectivo circundante.
- 35. CORDÓN ESPERMÁTICO Se llama cordón espermático a la estructura con forma de cordón que pasa desde el abdomen hacia cada uno de los testículos a través del conducto inguinal es la continuación del gobernaculum testis. CONTIENE: El conducto deferente Músculo cremáster Arterias y venas: La arteria del conducto deferente, la arteria testicular, arteria y vena cremastéricas el plexo venoso pampiniforme (equivalente a la vena testicular). Nervios: Rama genital del nervio genitofemoral (inervación del músculo cremáster), y fibras simpáticas. Vasos linfáticos Proceso vaginal (vestigios)
- 36. CORDÓN ESPERMÁTICO Cubiertas En su recorrido desde el abdomen a los testículos el contenido del cordón espermático va siendo envuelto por capas: La fascia espermática interna. Es la más profunda y corresponde a la continuación de la fascia transversalis. La fascia cremastérica junto con el músculo cremáster. Es la capa media y corresponde a la continuación del músculo oblicuo menor del abdomen (y su fascia). La fascia espermática externa. Es la más superficial y corresponde a la continuación de la aponeurosis del músculo oblicuo mayor del abdomen. Importancia clínica El cordón espermático es sensible a torsión, lo que resulta en la rotación del testículo y el corte del suministro de sangre al mismo. La torsión testicular puede terminar en la pérdida del testículo. Una hernia inguinal indirecta ocurre cuando contenido de la cavidad abdominal protruye hacia el cordón espermático.
- 37. SON DIVERTICULOS GLANDULARES COMPLEJOS, ALARGADOS DE LUZ IRREGULAR. SECRETAN UN LIQUIDO VISCOSO BLANCO AMARILLENTO RICO EN FRUCTOSA, SACÁRIDOS SIMPLES, AMINOÁCIDOS, AC. ASCÓRBICO Y PROSTAGLANDINAS. EL EPITELIO ES GENERALMENTE CILINDRICO SEUDOESTRATIFICADO FORMADO POR CÉLULAS CILINDRICAS BAJAS Y CÉLULAS BASALES CORTAS. EL EPITELIO PUEDE PRESENTAR VARIACIONES INDIVIDUALES DEPENDIENDO DE LA EDAD Y CONDICIONES FISIOLOGICAS DEL VARÓN. LAS CÉLULAS CILINDRICAS BAJAS TIENEN MICROVELLOSIDADES, UN FLAGELO UNICO, RETICULO ENDOPLASMICO RUGOSO, APARATO DE GOLGI, MITOCONDRIAS, GOTA DE LIPIDOS, PIGMENTO LIPOCROMO Y GRANULOS SECRETORES. EL TEJIDO CONJUNTIVO SUBEPITELIAL POSEE FIBRAS ELÁSTICAS. POSEE MUSCULO LISO FORMANDO UNA CAPA CIRCULAR INTERNA Y UNA LONGITUDINAL EXTERNA RODEADA POR TEJIDO CONJUNTIVO FIBROELÁSTICO. SU FUNCIÓN SECRETORA Y SU VARIACIÓN MORFOLÓGICA ESTÁN BAJO EL CONTROL DE LA TESTOSTERONA. VESICULAS SEMINALES
- 38. La próstata es un órgano glandular del aparato genitourinario masculino con forma de castaña, ubicada enfrente del recto, debajo y a la salida de la vejiga urinaria. SECRETA FOSFATASA ÁCIDA PROSTATICA (FAP), FIBRINOLISINA, ÁCIDO CITRICO Y ANTIGENO PROSTATICO ESPECIFICO (PSA). PROSTATA
- 39. ESTÁ COMPUESTA POR 30-50 GLÁNDULAS TUBULOALVEOLARES DISPUESTAS EN 3 CAPAS CONCENTRICAS: UNA MUCOSA INTERNA O ZONA PERIURETRAL UNA SUBMUCOSA INTERMEDIA O ZONA CENTRAL ZONA PERIFERICA QUE CONTIENE LAS GLÁNDULAS PROSTATICAS PRINCIPALES. POSEE UNA CAPSULA DE TEJIDO CONJUNTIVO DENSO FIBROELÁSTICO A PARTIR DE LA CUAL SE EMITEN TABIQUES HACIA EL INTERIOR DE LAS GLÁNDULAS. CADA ZONA PROSTATICA POSEE GENERALMENTE EPITELIO CILINDRICO SIMPLE QUE PUEDE VARIAR A CUBICO O ESTRATIFICADO YA QUE DEPENDE DE LA TESTOSTERONA.
- 40. LLAMADOS TAMBIÉN CUERPOS AMILACEOS. DE TAMAÑO VARIABLE FORMADO POR LAMINILLAS CONCENTRICAS, AUMENTAN CON LA EDAD. CONCRECIONES PROSTÁTICAS.
- 41. PROSTATA La próstata contiene células que producen parte del líquido seminal que protege y nutre a los espermatozoides contenidos en el semen. La glándula prostática aporta: Antígeno específico de la próstata Fibrinógeno Espermina Zinc (Zn, de propiedades bactericidas) Magnesio (Mg, da un aspecto lechoso al semen) Enzimas: Fosfatasas ácidas Fibrinolisina Transglutaminasa (en roedores, densifica el semen de manera que genera un tapón vaginal, evitando la salida del semen, así como la cópula por parte de otro macho) Otras Justo encima y a los lados de la glándula prostática se encuentran las vesículas seminales que producen la mayor parte del líquido seminal. La próstata rodea la primera parte de la uretra, conducto por el que circula la orina y el semen hasta el pene. Las hormonas masculinas estimulan la glándula prostática desde el desarrollo del feto. La próstata continúa su crecimiento hasta que se alcanza la edad adulta y mantiene su tamaño mientras se producen las hormonas masculinas. Si las hormonas masculinas desaparecen, la glándula prostática no puede desarrollarse y reduce su tamaño, a veces hasta casi desaparecer.
- 42. PROSTATA Enfermedades más frecuentes Las enfermedades más frecuentes de la próstata son: La prostatitis. Es una inflamación de la próstata. Puede ser infecciosa o no. Puede producir síntomas de infección urinaria, pero con urocultivos negativos. Las prostatitis agudas pueden ser causadas por enfermedades de transmisión sexual. A menudo dan muchos síntomas e incluso fiebre. Las prostatitis crónicas suelen asentarse en las próstatas grandes, de personas de más de 50 años con hipertrofia prostática benigna. Los síntomas pasan generalmente desapercibidos. El tratamiento antibiótico suele tardar semanas para ser efectivo en las prostatitis. La hiperplasia benigna de próstata, Hiperplasia Prostática Benigna (HPB) o adenoma prostático. No se trata de cáncer, sino de crecimiento del órgano (a diferencia de otros, que tienden a atrofiarse con la edad) hasta llegar a hipertrofiarse. Son cambios normales que sufre la próstata en los hombres a medida que envejecen. Puede causar síntomas de irritación de la vejiga, como urgencia para orinar, menor fuerza en el chorro de orina, u orinar repetidas veces; esto se denomina prostatismo. Posee diferentes complicaciones, tales como infecciones urinarias a repetición, retención urinaria completa, insuficiencia renal, hematuria y litiasis vesical. El cáncer de próstata. Es muy común en los hombres. Estudios corroboran la presencia del mismo en hombres de edad avanzada mediante una biopsia de próstata. En la mayoría de los hombres evoluciona paulatinamente (mueren por causas naturales muchos años después) sin que el cáncer les afecte la calidad de vida. En unos pocos casos el cáncer es agresivo. Los tratamientos varían según el estadio de la neoplasia, variando desde la cirugía y radioterapia con fines curativos hasta tratamientos paliativos con hormonoterapia y quimioterapia.
- 43. Cáncer de próstata Causas El cáncer de próstata es la causa más común de muerte por cáncer en hombres mayores de 75 años de edad. Este tipo de cáncer rara vez se encuentra en hombres menores de 40 años de edad. Las personas que están en mayor riesgo abarcan: • Hombres de raza negra, que también son más propensos a padecer este cáncer a cualquier edad. • Hombres mayores de 60 años. • Hombres que tengan un padre o hermano con cáncer de próstata. • Otras personas en riesgo abarcan: • Hombres que han estado expuestos al agente naranja. • Hombres que consumen demasiado alcohol. • Granjeros. • Hombres que consumen una dieta rica en grasa, especialmente animal. • Hombres obesos. • Trabajadores de plantas de llantas. • Pintores. • Hombres que han estado expuestos al cadmio. El cáncer de próstata es menos común en personas que no comen carne (vegetarianos). Un problema común en casi todos los hombres a medida que envejecen es el agrandamiento de la próstata, lo cual se denomina hiperplasia prostática benigna o HPB. Este problema no eleva su riesgo de cáncer de próstata; sin embargo, puede elevar el resultado del examen de sangre para el antígeno prostático específico (PSA, por sus siglas en inglés).
- 44. Síntomas Con el cáncer de próstata incipiente, a menudo no hay ningún síntoma. La prueba de sangre para el antígeno prostático específico (PSA) se puede hacer para examinar a los hombres en busca de cáncer de próstata. Con frecuencia, el nivel de PSA se eleva antes de que haya algún síntoma. Los síntomas que aparecen en la lista de abajo pueden ocurrir con el cáncer de próstata, a medida que éste va creciendo en dicha glándula. Estos síntomas también pueden ser causados por otros problemas de la próstata: Demora o lentitud para iniciar la micción. Goteo o escape de orina, con mayor frecuencia después de la micción. Chorro urinario lento. Esfuerzo al orinar o no ser capaz de vaciar toda la orina. Sangre en la orina o el semen. Cuando el cáncer se ha diseminado, puede haber dolor o sensibilidad ósea, con mayor frecuencia en la región lumbar y los huesos de la pelvis. Cáncer de próstata Síntomas
- 45. Cáncer de próstata Pruebas y exámenes Un tacto rectal anormal puede ser la única señal del cáncer de próstata. Se necesita una biopsia para saber si hay cáncer de próstata. Una biopsia es un procedimiento para extraer una muestra de tejido de la próstata, la cual se envía a un laboratorio para su análisis. Esto se hará en el consultorio del médico. El médico puede recomendar una biopsia si: Hay un nivel de antígeno prostático específico alto. Un tacto rectal revela una superficie dura e irregular. Se pueden hacer los siguientes exámenes para determinar si el cáncer se ha diseminado: Tomografía computarizada Gammagrafía ósea Resonancia magnética La prueba de sangre del PSA también se utilizará para vigilar el cáncer después del tratamiento.
- 46. Los resultados de la biopsia se informan usando lo que se denomina el grado y puntaje de Gleason. El grado de Gleason indica qué tan rápido se podría diseminar el cáncer y clasifica los tumores en una escala de 1 a 5. Uno puede tener diferentes grados de cáncer en una muestra para biopsia. Los dos grados más comunes se suman juntos, lo cual da el puntaje de Gleason. Cuanto más alto sea el puntaje de Gleason, mayor será la probabilidad de que el cáncer se haya diseminado más allá de la glándula prostática: Puntajes de 2 a 5: cáncer de próstata de bajo grado. Puntajes de 6 a 7: cáncer de grado intermedio (o en la mitad). La mayoría de los cánceres de la próstata se ubican en este grupo. Puntajes de 8 a 10: cáncer de alto grado. Gradación del cáncer prostático
- 47. Cáncer de próstata Tratamiento • El tratamiento depende de muchos factores, que incluyen su puntaje de Gleason y su salud en general. • Si el cáncer no se ha propagado por fuera de la glándula prostática, los tratamientos comunes abarcan: • Cirugía (prostatectomía radical) • Radioterapia, por ejemplo braquiterapia y terapia de protones • Si el paciente es mayor, el médico puede recomendar simplemente vigilar el cáncer con pruebas de PSA y biopsias. • Si el cáncer de próstata se ha diseminado, el tratamiento puede incluir hormonoterapia (medicamentos para reducir los niveles de testosterona). • Se puede utilizar para todos, excepto para dicho cáncer en su etapa más temprana. Se puede administrar antes, junto con o después de otros tratamientos. • Si el cáncer de próstata se disemina incluso después de haber ensayado con hormonoterapia, cirugía o radiación, el tratamiento puede incluir: • Quimioterapia • Inmunoterapia (medicamento para provocar que el sistema inmunitario ataque y destruya las células cancerosas) • La cirugía, la radioterapia y la hormonoterapia pueden afectar la libido o el desempeño sexual. Los problemas con el control urinario son posibles después de la cirugía y la radioterapia. • Después del tratamiento para el cáncer de próstata, la vigilancia es reuerida para constatar que el cáncer no se disemine. Esto implica chequeos de rutina por parte del médico, que incluyen exámenes de sangre del antígeno prostático específico (generalmente cada tres meses a un año).
- 48. Son dos glándulas exocrinas del sistema reproductor masculino humano. El nombre glándulas de Cowper se debe al anatomista y cirujano inglés William Cowper (c.1666-1709), quien las describió por primera vez. Son homólogas a las glándulas de Bartolino de la mujer. Estas pequeñas glándulas se encuentran debajo de la próstata y su función es secretar un líquido alcalino que lubrica y neutraliza la acidez de la uretra antes del paso del semen en la eyaculación. Este líquido, llamado líquido de Cowper, puede contener espermatozoides (generalmente arrastrados), y que son absolutamente inviables, toda vez que proceden de eyaculaciones anteriores y tienen muy escasa o nula movilidad, además de no contar con los nutrientes del resto del fluido seminal, por lo que son pocas o nulas la posibilidades de un embarazo con este líquido. Usualmente son expulsadas de 4 a 6 gotas y hasta pequeños chorritos cada par de minutos durante la erección y bajo excitación, esto con la intención de lubricar el canal de la uretra y permitir la proyección del esperma en la eyaculación. Una deficiencia en la producción hormonal (testosterona) puede dar lugar a una falta parcial o total a esta secreción, disminuir la calidad de la eyaculación así como la fuerza de propulsión. SON TUBULOALVEOLARES COMPUESTAS. POSEEN EPITELIO CILINDRICO SIMPLE O CUBICO. SU SECRECIÓN ES MUCOSA Y CONTIENE ABUNDANTE GALACTOSA Y GALACTOSAMINA, ÁCIDO GALACTOHURONICO, ÁCIDO SIALICO Y METILPENTOSA. GLÁNDULAS BULBOURETRALES (COWPER)
- 49. ES EL ÓRGANO COPULADOR DEL VARÓN, SU PIEL EN LA PORCIÓN PROXIMAL PRESENTA PELOS PUBICOS GRUESOS Y ABUNDANTES ADEMÁS DE GLÁNDULAS SUDORIPARAS Y SEBÁCEAS. ESTÁ COMPUESTO POR TRES MASAS CILINDRICAS DE TEJIDO ERECTIL: DOS EN LA CARA DORSAL LLAMADOS CUERPOS CAVERNOSOS DEL PENE Y UNO EN LA LINEA MEDIA LLAMADO CUERPO ESPONJOSO DE LA URETRA. POSEE UNA TÚNICA ALBUGINEA FORMADA POR TEJIDO CONJUNTIVO FIBROELÁSTICO DENSO CONSTITUIDA POR FIBRAS DE COLAGENO LONGITUDINALES EN SU PARTE EXTERNA Y CIRCULARES EN LA PORCIÓN INTERNA. LA TÚNICA ALBUGINEA FORMA UN TABIQUE INCOMPLETO LLAMADO TABIQUE MEDIO DEL PENE ENTRE LOS CUERPOS CAVERNOSOS DE LA CARA DORSAL. PENE
- 50. EL CUERPO ESPONJOSO DE LA URETRA ESTÁ UBICADO EN UNA HENDIDURA PROFUNDA DE LA CARA INFERIOR DE LOS CUERPOS CAVERNOSOS, ES RECORRIDO POR LA URETRA Y TERMINA EN EL GLANDE. EL CUERPO ESPONJOSO DIFIERE DE LOS CUERPOS CAVERNOSOS DORSALES EN QUE SU TÚNICA ALBUGINEA ES MÁS DELGADA Y CONTIENE MAYOR NÚMEROS DE FIBRAS ELÁSTICAS. LOS CUERPOS CAVERNOSOS ESTÁN CONTITUIDOS POR TEJIDO ERECTIL COMPUESTOS POR ESPACIOS VASCULARES IREGULARES LLAMADOS LAGUNAS O SENOS CAVERNOSOS REVESTIDOS POR ENDOTELIO. LAS LAGUNAS O SENOS CAVERNOSOS ESTÁN SOSTENIDAS POR TEJIDO FIBROELÁSTICO QUE CONTIENE FIBRAS MUSCULARES LISAS ABUNDANTES.
- 51. EL GLANDE ES UN ENSANCHAMIENTO DISTAL DEL PENE FORMADO POR TEJIDO CONJUNTIVO. CONTIENE UN PLEXO DE VENAS GRANDES Y MÚSCULO LISO DISPUESTO CIRCULAR Y LONGITUDINALMENTE. ESTA RECUBIERTO POR EL PREPUCIO QUE CONSTITUYE UN PLIEGUE CUTANEO CIRCULAR QUE TIENE ABUNDANTES FIBRAS ELÁSTICAS. GLANDE
- 52. MECANISMO DE ERECCIÓN La erección del pene es un evento neurovascular modulado por factores psicológicos y por el estado hormonal. En la estimulación sexual, los impulsos nerviosos causan la liberación de los neurotransmisores de las terminales del nervio cavernoso y de factores relajantes de las células endoteliales en el pene, resultando en la relajación de la musculatura lisa en las arterias y arteriolas que abastecen al tejido eréctil provocando un incremento en el flujo sanguíneo del pene. Al mismo tiempo, la relajación del músculo liso trabecular aumenta la distensibilidad de los sinusoides, para facilitar el rápido llenado y la expansión del sistema sinusoidal. Así, el plexo venoso subtunical es comprimido entre las trabéculas y la túnica albugínea, resultando en la oclusión casi total del flujo venoso. Estos acontecimientos atrapan la sangre dentro de los cuerpos cavernosos y llevan al pene de una posición de flacidez a una de erección con una presión intracavernosa de aproximadamente 100 mm Hg (Fase de erección completa).
- 53. La detumescencia puede ser el resultado de un cese de la liberación de neuro-transmisores, la interrupción de los segundos mensajeros por fosfodiesterasas, así como de una descarga simpática durante la eyaculación. La contracción del músculo liso trabecular vuelve a abrir los vasos venosos, la sangre atrapada es expulsada, y vuelve la flacidez. El fenómeno de la detusmecencia se puede estratificar en tres fases. La primera implica un aumento transitorio de la presión intracavernosa, lo que indica el comienzo de la contracción del músculo liso en contra de un sistema venoso cerrado. La segunda fase muestra una disminución lenta de la presión, lo que sugiere una lenta reapertura de los vasos venosos con la reanudación del nivel basal del flujo arterial. La tercera fase muestra una disminución rápida de la presión con restablecimiento pleno de la capacidad de flujo venoso. Por tanto, la erección implica la relajación sinusoidal, dilatación arterial y compresión venosa. Se ha demostrado la importancia de la relajación del músculo liso en estudios en animales y humanos. MECANISMO DE DETUMESCENCIA
