Patologia hemostasia
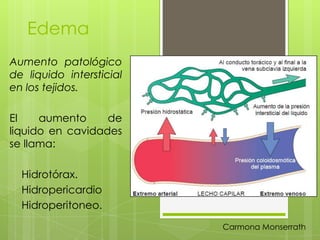
- 1. Edema Aumento patológico de liquido intersticial en los tejidos. El aumento de liquido en cavidades se llama: - Hidrotórax. Hidropericardio Hidroperitoneo. Carmona Monserrath
- 2. Categorías fisiopatológicas del edema: Aumentos regionales de la presión hidrostática por alteración en el retorno venoso.
- 3. Categorías fisiopatológicas del edema: Esta se da por la disminución de la albumina o se pierde de la circulación. Síndrome nefrótico: Los glomérulos se vuelven permeables.
- 4. Categorías fisiopatológicas del edema: Se produce por alteraciones en el drenaje linfático. Causas incluyen inflamación crónica con fibrosis. Filariasis parasitaria.
- 5. Categorías fisiopatológicas del edema: La retención de agua produce un aumento en la presión hidrostática y reducción de la presión coloidosmótica vascular.
- 8. Aumento de volumen de sangre local Hiperemia Proceso activo en el cual la dilatación arterial aumenta el flujo de sangre Eritema MIRIAM PEDRO MÉNDEZ
- 9. Congestión Proceso pasivo debido a la reducción de flujo de salida de un tejido. Insuficiencia cardiaca Cianosis Obstrucción de una vena aislada MIRIAM PEDRO MÉNDEZ
- 10. Congestión crónica pasiva Focos hemorrágicos Lesiones tisulares isquémicas Hipoxia Crónica Cicatrización MIRIAM PEDRO MÉNDEZ
- 11. Superficies decoloradas Congestión pulmonar aguda Capilares alveolares ingurgitados (asociados a edema de los tabiques alveolares) Hemorragia intraalveolar focal Congestión pulmonar crónica Tabiques engrosados y fibrosos En los alveolos hay células de la insuficiencia cardiaca MIRIAM PEDRO MÉNDEZ
- 12. Congestión hepática aguda Vena central y sinusoides distendidos Hepatocitos centrolobulillares pueden mostrar isquemia Hepatocitos periportales solo sufren cambio graso. Congestión hepática crónica Regiones centrolobulillares pardo-rojizas y levemente deprimidas (hígado en nuez moscada) Hemorragia centrolobulillar , macrófagos cargados de hemosiderina y degeneración de los hepatocitos MIRIAM PEDRO MÉNDEZ
- 13. Extravasación de sangre, hacia el espacio extravascular -Externa -Interna Hematoma MIRIAM PEDRO MÉNDEZ
- 14. -Petequias (1-2 mm) -Púrpura (≥3 mm) -Equimosis Hematoma (>1-2 cm) Según la localización -Hemotorax -Hemopericardio -Hemoperitoneo -Hemartrosis Los pacientes con hemorragia extensa pueden sufrir ictericia secundaria a la degradación masiva de los eritrocitos y la hemoglobina. Hemoglobina (rojoazulado) Bilirrubina (azulverdoso) Hemosiderina (pardoamarillento) MIRIAM PEDRO MÉNDEZ
- 15. Importancia clínica -Volumen -Velocidad -Localización Ejemplo: Una hemorragia en el tejido subcutáneo puede causar la muerte si afecta al encéfalo. Shock hemorrágico (hipovolémico) Externa: Pérdida neta de hierro y puede ocasionar anemia por deficiencia de hierro. Interna: Cuando los eritrocitos se retienen el hierro se recupera y recicla para la síntesis de hemoglobina MIRIAM PEDRO MÉNDEZ
- 16. Hemostasia normal • Mantiene la sangre en estado liquido. • Permite la formación rápida de un coágulo hemostático en la lesión vascular. * Pared vascular * Plaquetas * Cascada de la coagulación Trombosis • Formación de un coágulo de sangre (trombo) en los vasos intactos. MIRIAM PEDRO MÉNDEZ
- 17. HEMOSTASIA NORMAL 1. Vasoconstricción arteriolar - Endotelina Brisa Ramírez
- 18. Hemostasia Normal 2. Adherencia y activación plaquetarias - Tapón hemostático HEMOSTASIA PRIMARIA Brisa Ramírez
- 19. Hemostasia Normal 3. Factor tisular - Factor III o Tromboplastina - Factor VII Cascada de coagulación Trombina Trama de fibrina Reclutamiento de plaquetas Hemostasia secundaria Brisa Ramírez
- 20. Hemostasia Normal 4. Tapón permanente - t –PA (activador tisular de plasminógeno) Brisa Ramírez
- 21. Endotelio o o Propiedades anti - trombóticas Propiedades pro - trombóticas - Traumatismos - A. infecciosos - Fuerzas hemodinámicas - Mediadores plasmáticos - Citocinas Brisa Ramírez
- 22. Endotelio Propiedades antitrombóticas Efectos antiagregantes Efectos anticoagulantes Efectos fibrinolíticos Propiedades protrombóticas • Efectos plaquetarios • Efectos procoagulantes • Efectos antifibrinolíticos Brisa Ramírez
- 23. INHIBEN LA TROMBOSIS Efectos antiagregantes -PGI2 (Prostaciclina) -Oxido Nítrico -Adenosina difosfatasa Efectos anticoagulantes -M. parecidas a la Heparina -Trombomodulina -Inhibidor de vía de factor tisular Efectos fibrinolíticos - t– PA Brisa Ramírez
- 24. FAVORECEN LA TROMBOSIS Efectos plaquetarios -Factor von Willebrand (vWf) Efectos procoagulantes - Factor tisular Efectos antifibrinolíticos - PAI (Inhibidores del activador del plasminógeno) Brisa Ramírez
- 25. Pregunta Mencione dos propiedades que tenga el endotelio ¿Quien libera el Activador del plasminógeno de tipo tisular (t- PA)?
- 27. Las plaquetas poseen gránulos α y δ: Gránulos P-selectina en lamembrana fibrinógeno, fibronectina factores V y VIII, factor plaquetario 4 PDGF y TGF- .β: Gránulos α: contienen: densos (δ) contienen: ADP y ATP, Calcio iónico, Histamina, serotonina y adrenalina.
- 28. Plaquetas y su función, tras una lesión vascular Al entrar en contacto con los elementos de la MEC las plaquetas sufren: 1. Adhesión plaquetaria a la MEC. 2. Secreción de gránulos. 3. Agregación plaquetaria.
- 37. vWF producida de forma constitutiva en el endotelio (en los cuerpos de Weibel-Palade) Los cuerpos de WeibelPalade son gránulos de almacenamiento que se encuentran en las células endoteliales. El factor VIII de coagulación, también llamado factor antihemofílico A, es una glucoproteína contenida en el plasma sanguíneo que actúa como uno de los cofactores de la cascada de lacoagulación. La deficiencia del factor VIII causa Hemofilia A.1 El factor VIII o factor antihemofílico es un factor de la Coagulación necesario para se produzca una correcta coagulación pasando por Regulación y modulación de la cascada sanguínea tras una hemorragia.
- 38. Activación plaquetaria por ADP Cambio de forma del receptor plaquetario GpIIb-IIIa, Unión al fibrinógeno que forma enlaces a modo de puentes entre las plaquetas Fomenta la agregación más plaquetas
- 39. CASCADA DE LA COAGULACIÓN Serie de conversiones enzimáticas que se amplifican; cada paso consiste en la ruptura mediante proteólisis de una proenzima inactiva para dar origen a otra enzima activada asta formar trombina.
- 40. AL FINAL DE LA CASCADA PROTEOLITICA… Trombina convierte el fibrinógeno en monómeros de Al definitivo. fibrina Que se polimerizan en un gel insoluble. El gel de fibrina rodea a las plaquetas y otras células dentro del tapón hemostático secundario
- 41. Vías intrínseca de coagulación Vía intrínseca Más importante nivel fisiológico. a Se activa gracias al factor tisular (tromboplastina o factor III).
- 42. PAR Receptores Activados por Proteasa Expresados en: Endotelio Monocitos Linfocitos T Otras células
- 43. Anticoagulantes endógenos que controlar la coagulación Antitrombinas Las proteínas C y S TFI La activación de la cascada de coagulación pone en marcha una cascada fibrinolítica que modera el tamaño del coágulo final.
- 44. ¿La liberación del contenido de los cuerpos densos de gránulos de las plaquetas tiene gran importancia porque? a) El Ca es necesario en la cascada de coagulación y el ADP es un potente activador de la agregación plaquetaria. b) Se amplifica plaquetaria. c) Esto condiciona la aparición de fosfolípidos con carga negativa que se unen al Ca y actúan como lugares para la nucleación para la formación de complejos que contienen diversos factores de coagulación. el proceso de agregación
- 45. En la enfermedad de von Willebrand hay una deficiencia genética del vWF o de su receptor. Si eres un pasante de medicina y llega una paciente con esta patología y el Dr. te pregunta ¿que paso en la hemostasia esta fallando? ¿Qué le responderías? a) Nose b) ahorita lo investigo c) Haber dile tu rafa d) La respuesta, que es…
